Autores | Contacto
M V Calzinari*, M Tellez**, A Guglielmone***, C M Velázquez*** y V N Dilsizian***
* Médica Residente de 4º año de Clínica Médica. Concurrente del Servicio de Dermatología 2º año Curso Superior Especialista en Dermatología.
** Jefa del Servicio de Dermatología.
*** Médicos de Planta del Servicio de Dermatología.
Hospital Militar Central «Cirujano Mayor Dr. Cosme Argerich». Av. Luis María Campos 726. Ciudad Autónoma de Buenos Aires (C1426BOR). Argentina.
e-mail: veronicacalzinari@hotmail.com
Dirección
Prof. Dr. Ricardo E. Achenbach
Resumen | Palabras Claves
RESUMEN: Se reporta el caso de un paciente masculino de 23 años de edad, que se presenta con una úlcera de región latero cervical, única, sin compromiso del estado general. Se solicita estudio histopatológico de la lesión e inmunomarcación, con diagnóstico de Linfoma no Hodgkin B de células grandes cutáneos primarios. Se realiza una revisión sobre los Linfomas no Hodgkin B de células grandes cutáneos primarios, siendo anecdótica la presentación en pacientes jóvenes.
PALABRAS CLAVES: Linfoma B cutáneo de células grandes; Úlcera cutánea.
SUMMARY: We report a case of a 23 year old male with a lateral cervical ulcer, without general involvement. Histophatological study and immunomarcation were positive to non Hodgkin Difuse Primary Cutaneous Large B-Cell Lymphoma. A revision was made about Primary Cutaneous B-Cell Lymphomas, being unusual this presentation in young people.
KEY WORDS: Cutaneous large B cell; Lymphoma; Cutaneous ulcer.
Artículo | Referencias
Descargar archivo PDF aquí
CASO CLÍNICO
Paciente de sexo masculino de 23 años de edad (Fig 1), residente de la Ciudad de Buenos Aires, oriundo de Yapeyú, provincia de Corrientes. De profesión soldado voluntario, que desempeña tareas en las caballerizas del regimiento. Sin antecedentes familiares o personales de importancia. Consulta por tumefacción eritematosa en región latero cervical derecha, que se produce luego de cargar una bolsa con alimento para caballos. La lesión evoluciona en el transcurso de dos meses a nódulo y ulceración, sin adenopatías regionales y con conservación del estado general.
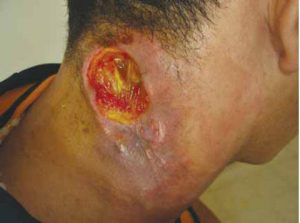
Fig 1: úlcera de bordes definidos, indurados y fondo limpio, indolora.
Dicha lesión consistía en una úlcera indolora de 6 × 4 cm de diámetro, de bordes sobreelevados, bien delimitados, indurados y eritematosos, de fondo limpio y secreción serosa.
Tanto el examen clínico como el laboratorial no revelaron alteraciones patológicas.
Se solicitó PPD y serología para HIV, HVB, HVC, EBV, CMV, VDRL, toxoplasmosis e histoplasmosis, que fueron negativas.
Se realizaron estudios por imágenes: Rx de tórax, TAC y RMN de cuello, tórax y abdomen. No se evidenciaron adenomegalias ni hepatoesplenomegalia.
Pensando en etiología infecciosa se realizaron cultivos de la lesión para bacterias típicas, BAAR y micológico. Se remitieron las muestras al Hospital Muñiz, resultando las mismas negativas.
Se envió además biopsia de la lesión informando en un primer momento proceso inflamatorio, granulomatoso compatible con histoplasmosis.
Comienza tratamiento con Itraconazol 200 mg/día por seis meses (Fig 2), con escasa respuesta a la medicación.
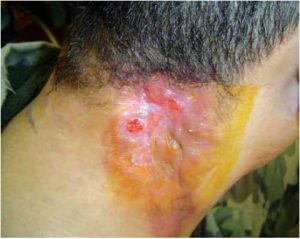
Fig 2: respuesta parcial durante el tratamiento con itraconazol.
La úlcera comienza a aumentar de tamaño complicándose con miasis sobreagregada. Realiza tratamiento específico para dicha patología (Fig 3).
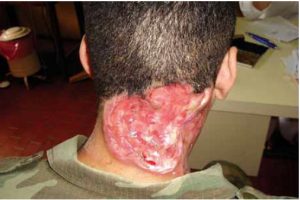
Fig 3: aumento del tamaño de la lesión luego de cuatro meses de suspender la medicación (itraconazol).
Se decide realizar una nueva toma de biopsia por losange. Protocolo Nº: B126689 (Dra. Anahí Vijnovich Barón).
El examen microscópico revela epidermis sin atipías citológicas (Figs 4 y 5). A nivel de dermis superficial, profunda e hipodermis se observa marcada infiltración en grandes áreas difusas con focos hemorrágicos. La infiltración se halla conformada por células grandes, de núcleos grandes, vesiculosos, con nucléolo prominente. Se observan numerosos linfocitos pequeños.
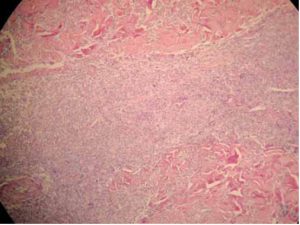
Fig 4: imagen histológica con H y E. Infiltracion dérmica por células grandes y numerosos linfocitos pequeños.
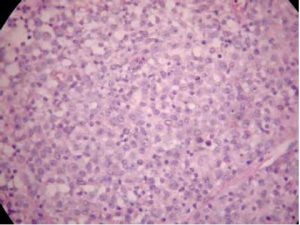
Fig 5: imagen histológica H y E a mayor aumento.
Las técnicas de inmunohistoquímica muestran (Figs 6 y 7): – CD20: se observa marcación de células grandes y algunas pequeñas; – CD3: se observa marcación de los linfocitos pequeños; – CD30: negativo; – MIB- 1: marcación nuclear de aproximadamente 40% de la celularidad.
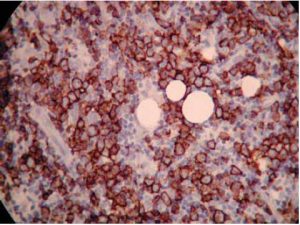
Fig 6: inmunohistoquímica: expresión de CD 20 +.
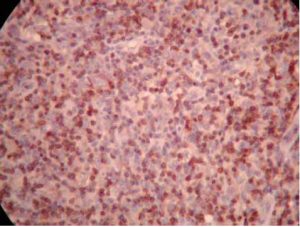
Fig 7: inmunohistoquímica: expresión de CD 3+.
Se solicitó por estudio de biología molecular, el reordenamiento de genes de cadenas pesadas de inmunoglobulinas por PCR con resultado positivo y negativo para el gen del receptor de células T.
Se realiza el diagnóstico de: Linfoma no Hodgkin B difuso de células grandes.
COMENTARIOS
El Linfoma B de células grandes difuso constituye del 30 al 40% de los linfomas no Hodgkin del adulto; en países en vías de desarrollo la proporción es más grande. Constituye del 1-3% de los linfomas en general, no más del 20-30% de los casos de linfomas de piel de todos los tipos. 2,11 La edad media de presentación corresponde a la séptima década de la vida, con un rango de 8 a 46 años. Los casos encontrados antes de los 25 años son anecdotarios. Más común en hombres que en mujeres. Aumentó la incidencia en las últimas décadas, independientemente de que el HIV sea un factor de riesgo. Los sitios de ubicación pueden ser nodal o extranodal. El 40% inicialmente tiene localización extranodal, siendo el sitio más común el tracto gastrointestinal (estómago, región ileocecal), pero virtualmente alguna extranodal como la piel, sistema nervioso central, huesos, testículos, tejidos blandos, glándulas salivales, genitales femeninos, pulmón, riñón, hígado y bazo pueden ser primarios. Clínicamente se presentan como placas o tumores solitarios o múltiples, localizados, de color eritematovioláceo. Cuando se localiza en piernas se caracteriza por tener peor pronóstico; según la EORTC el pronóstico es «intermedio». La etiología es desconocida, puede surgir de novo o como una trasformación secundaria de un linfoma menos agresivo, de una leucemia linfocítica crónica, de un linfoma de células pequeñas, de un linfoma folicular, de un linfoma de la zona marginal o de un linfoma Hodgkin. Estarían implicados virus como el EVB en el comienzo del linfoma. La asociación propuesta con Borrelia burgdorferi 9 y linfomas B tipo MALT no se ha comprobado; la antibióticoterapia no es tan efectiva aunque sí lo es en la erradicación del H. pylori en linfomas gástricos tipo MALT. Anormalidades cromosómicas esperables y sobreexpresión oncogénica han sido encontrados en subtipos de linfomas B cutáneos primarios como t (14-18) 8. Además se vislumbró sobreexpresión de BCL- 2 en linfoma B cutáneo primario folicular, pero en frecuencias menores que en aquellos que se encuentran en las formas sistémicas de la misma enfermedad.10 Sólo tres tipos de linfoma no Hogdkin de células B comúnmente se presentan como linfoma B cutáneo primario: 1. linfoma folicular, 2. linfoma B difuso de células grandes y 3. linfoma MALT. Aunque algunas neoplasias de células B incluido el linfoma no Hogdkin o plasmocitoma, pueden presentarse confinados a la piel, esos casos son anecdóticos o muy raros. 3 Histológicamente está compuesto por grandes células linfoides transformadas. Pueden ser divididas en variantes morfológicas como el centroblástico, inmunoblástico, rico en células T e histiocitos y anaplásico. 1 La célula predominante representa tanto una célula grande no hendida, un inmunoblasto o una mezcla de ambos tipos celulares. Otros tipos de células que se pueden encontrar en esta clase de linfomas son las multilobuladas grandes hendidas y las anaplásicas grandes. En algunos casos puede haber un predominio de linfocitos T pequeños o histiocitos, recordando a un linfoma T o una enfermedad de Hodgkin de predominio linfocítico. Todos los casos expresan antígenos de línea B como CD19, CD20 y CD22, con o sin inmunoglobulinas de superficie; normalmente no expresan CD5 ni CD10. BCL-2 y se encuentra reordenado en aproximadamente el 30% de los casos y C-MYC en una minoría 4.
El diagnóstico de linfomas cutáneos es, según los expertos, una de las áreas más difíciles de la dermatopatología. Existen varios sistemas de clasificación de linfomas y tumores linfoides cutáneos como la Clasificación Europea Americana Revisada de Neoplasias Linfoides (R.E.A.L. classification) que combina hallazgos clínicos, histológicos, biológicos, inmunohistoquímicos y citogenéticas 5. La clasificación de la Organización Europea para la Investigación y Tratamiento del Cáncer (E.O.R.T.C), incluye sólo linfomas primarios cutáneos y da énfasis a las características clínicas 6. Según la R.E.A.L. el diagnóstico de nuestro paciente es el de Linfoma Difuso de células B grandes y de acuerdo a la E.O.R.T.C presenta un Linfoma de células B grandes que con frecuencia se localiza en las piernas, tronco y en menor medida, en cabeza y cuello.
Estos tumores tienen alta tasa de recurrencias pero con buen pronóstico a largo plazo. La diseminación extracutánea es raramente observada, pero si ocurre el pronóstico empeora. 7Para planificar el tratamiento es necesario dividir los casos de linfoma B cutáneo primario en dos estadios: I y IV, utilizando el sistema Ann Arbor para linfomas Hogdkin. El estadio I se reserva para lesiones de poca extensión que bien podrían abarcarse con radioterapia; el estadio IV correspondería a lesiones extendidas. El linfoma difuso de células grandes puede progresar en forma más agresiva que los otros dos tipos de linfoma B cutáneo primario, por lo que es necesario hacer un screening exhaustivo que incluya TAC de abdomen, pelvis y biopsia de médula ósea. El estadio I de linfoma B difuso de células grandes, debe ser tratado con pulsos breves de quimioterapia con CHOP o un equivalente por tres ciclos, seguido de irradiación local. Aunque algunos autores sugieren que este tratamiento resulta excesivo, en varias ocasiones se han observado recidivas al omitir la quimioterapia o se ha quitado la antraciclina. Otro agente utilizado es el Rituximab (anticuerpo monoclonal anti- CD 20). 12 Es útil en forma de monoterapia, así como en combinación con interferón alfa o poliquimioterapia. 13 La terapia combinada optimiza el control local y sistémico con menor toxicidad. 3
CONCLUSIONES
El objetivo del caso es destacar la escasa frecuencia de presentación, del Linfoma B cutáneo y su manifestación clínica atípica en un paciente inmunocompetente, en la segunda década de la vida, destacando la importancia del diagnóstico precoz y la dificultad para su clasificación por los diversos esquemas.
AGRADECIMIENTOS
A la Dra. Isabel Santos, Jefa del Servicio de Hematología del Hospital Militar Central.
Al Dr. Daniel Gigena, Médico de Planta del Servicio de Infectología del Hospital Militar Central.
A la Dra. María Cristina Corbella y a la Dra. Anahí Vijnovich Barón por sus aportes en el caso.
1. Jaffe E, Harris NL, Stein H y Vardiman JW. Pathology and Genetics of Tumours of Haematopoietic and Lymphoid Tissues. World Health Organization Classification of Tumours. IARC Press 2001; 171-174.
2. Berliner N, Cabanillas F, Hagemeisler F, Tallman M y Weber D. Lymphoproliferative Disorders. Hematology MKSAP. American College of Physicians. American Society of Internal Medicine. Estados Unidos de Norteamérica. Segunda Edición. 1999; 204-206.
3. Connors J, His E y Foss F. Lymphoma of the skin. Philadelphia. Pensylvania. Estados Unidos de Norteamérica. Am Soc Hematol 2002; 6 (10): 272-273.
4. Foon K y Fisher R. Linfomas. Williams Hematology. Editora Marban Libros. Sexta Edición. España. 2007; 917-934.
5. Fink-Puches R, Zenahli KP y Back B. Primary cutaneous lymphomas: applicability of current classification schemes. (European Organization for Research and Treatment of Cancer, World Health Organization) based on clinicopathologic features observed in a large group of patients. Blood 2002; 99: 800-805.
6. Williemze R, Kerl H, Sterry W y col. EORTC classification for primary cutaneous lymphoma: a proposal from the cutaneous lymphoma study group of the European Organization for Research and Treatment of cancer. Blood 1997; 90: 354- 371.
7. Fung M, Murphy M, Hoss D y Grant-Kels J. Practical evaluation and management of cutaneous lymphoma. J Am Acad Dermatol 2002; 46: 325-357.
8. Child FJ, Mitchell TJ y Whittaker SJ. Absence of the t (14;18) chromosomal translocation in primary cutaneous B-cell lymphoma. Br J Dermatol 2001; 44: 735- 744.
9. Goodlad J, Davison M, Hollowood K y col. Primary cutaneous B-cell lymphoma and Borrelia burgdorferi infection in patients from the highlands of Scotland. Am J Surg Pathol 2000; 24: 1279-1285.
10. Kim BK, Surti U, Pandya AG y Swerdlow SH. Primary and secondary cutaneous diffuse large B cell lymphomas: a multiparameter analysis of 25 cases including fluorescence in situ hybridization for t (14;18) traslocation. Am J Pathol 2003; 27: 356-364.
11. Cerroni L, El-Shabrawi-Caelen L, Fink- Puches R, LeBoit PE y Kerl H. Cutaneous spindle-cell B-cell lymphoma: a morphologic variant of cutaneous large B-cell lymphoma. J Am Dermatopathol 2000; 22: 299-304.
12. Sabroe RA, Child FJ, Woolford AJ, Spittle MF y Russell-Jones R. Rituximab in cutaneous B-cell lymphoma: a report of two cases. Br J Dermatol 2000; 143: 157-161.
13. Heinzerling L, Dummer R, Kempf W y col. Intralesional Therapy with Anti- CD 20 Monoclonal Antibody Rituximab in Primary Cutaneous B-Cell Lymphoma. Arch Dermatol 2000; 136: 374-378.
Referencias
REFERENCIAS
1. Jaffe E, Harris NL, Stein H y Vardiman JW. Pathology and Genetics of Tumours of Haematopoietic and Lymphoid Tissues. World Health Organization Classification of Tumours. IARC Press 2001; 171-174.
2. Berliner N, Cabanillas F, Hagemeisler F, Tallman M y Weber D. Lymphoproliferative Disorders. Hematology MKSAP. American College of Physicians. American Society of Internal Medicine. Estados Unidos de Norteamérica. Segunda Edición. 1999; 204-206.
3. Connors J, His E y Foss F. Lymphoma of the skin. Philadelphia. Pensylvania. Estados Unidos de Norteamérica. Am Soc Hematol 2002; 6 (10): 272-273.
4. Foon K y Fisher R. Linfomas. Williams Hematology. Editora Marban Libros. Sexta Edición. España. 2007; 917-934.
5. Fink-Puches R, Zenahli KP y Back B. Primary cutaneous lymphomas: applicability of current classification schemes. (European Organization for Research and Treatment of Cancer, World Health Organization) based on clinicopathologic features observed in a large group of patients. Blood 2002; 99: 800-805.
6. Williemze R, Kerl H, Sterry W y col. EORTC classification for primary cutaneous lymphoma: a proposal from the cutaneous lymphoma study group of the European Organization for Research and Treatment of cancer. Blood 1997; 90: 354- 371.
7. Fung M, Murphy M, Hoss D y Grant-Kels J. Practical evaluation and management of cutaneous lymphoma. J Am Acad Dermatol 2002; 46: 325-357.
8. Child FJ, Mitchell TJ y Whittaker SJ. Absence of the t (14;18) chromosomal translocation in primary cutaneous B-cell lymphoma. Br J Dermatol 2001; 44: 735- 744.
9. Goodlad J, Davison M, Hollowood K y col. Primary cutaneous B-cell lymphoma and Borrelia burgdorferi infection in patients from the highlands of Scotland. Am J Surg Pathol 2000; 24: 1279-1285.
10. Kim BK, Surti U, Pandya AG y Swerdlow SH. Primary and secondary cutaneous diffuse large B cell lymphomas: a multiparameter analysis of 25 cases including fluorescence in situ hybridization for t (14;18) traslocation. Am J Pathol 2003; 27: 356-364.
11. Cerroni L, El-Shabrawi-Caelen L, Fink- Puches R, LeBoit PE y Kerl H. Cutaneous spindle-cell B-cell lymphoma: a morphologic variant of cutaneous large B-cell lymphoma. J Am Dermatopathol 2000; 22: 299-304.
12. Sabroe RA, Child FJ, Woolford AJ, Spittle MF y Russell-Jones R. Rituximab in cutaneous B-cell lymphoma: a report of two cases. Br J Dermatol 2000; 143: 157-161.
13. Heinzerling L, Dummer R, Kempf W y col. Intralesional Therapy with Anti- CD 20 Monoclonal Antibody Rituximab in Primary Cutaneous B-Cell Lymphoma. Arch Dermatol 2000; 136: 374-378.



