Autores | Contacto
R E Achenbach *, J G Casas ** y M Jorge ***
* Profesor Regular Adjunto de Dermatología. Facultad de Medicina. Universidad de Buenos Aires.
** Profesor Consulto de Patología. Facultad de Medicina. Universidad de Buenos Aires.
*** Ayudante de Trabajos Prácticos de Dermatología. Facultad de Medicina. Universidad de Buenos Aires.
e-mail: rachenbach@hotmail.com
Dirección
Prof. Dr. Ricardo E. Achenbach
Resumen | Palabras Claves
RESUMEN: Se comunica un caso de lupus profundo en una mujer de 45 años, localizado en el tronco que inicialmente fue diagnosticado ecográfica y clínicamente como un lipoma. Efectuamos una actualización de esta infrecuente paniculitis.
PALABRAS CLAVE: Lupus profundo; Paniculitis lúpica.
SUMMARY: A case of lupus profundus located in the trunk of a 40 years old woman, which was initially clinically and by ultrasound diagnosed as lipoma is reported. A clinical and histopathological review of this infrequent panniculitis is made.
KEY WORDS: Lupus panniculitis; Lupus profundus.
Artículo | Referencias
Descargar archivo PDF aquí
INTRODUCCIÓN
Las paniculitis constituyen un verdadero desafío al dermatólogo y en ocasiones al dermopatólogo, especialmente si la biopsia se obtiene inadecuadamente y el espécimen no contiene suficiente cantidad de tejido adiposo. Existen numerosas clasificaciones, una de las más utilizadas por nosotros es la de Requena y Sánchez Yus 1 (adaptada).
Comunicamos un caso de lupus profundo (LP) con lesión única, que en un primer momento fue diagnosticado ecográfica y clínicamente como un lipoma.

CASO CLÍNICO
Mujer de 45 años sin antecedentes clínicos de importancia, excepto por un hipotiroidismo tratado y compensado. Consultó en Agosto de 2008 por una lesión nodular, localizada en el flanco izquierdo de unos 2,5 por 3 cm, dolorosa a la palpación y al apoyarse sobre el área afectada, la consistencia era dura y la lesión se encontraba bastante bien delimitada en un comienzo. Se le efectuó una ecografía cuyo diagnóstico era compatible con un lipoma (Fig 1). Debido al dolor y crecimiento del nódulo se repite el estudio de ultrasonido, el que revela una lesión inflamatoria localizada en el tejido subcutáneo.
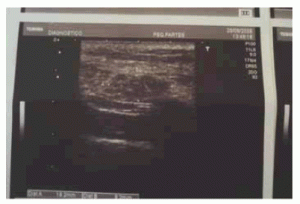
Fig 1: ecografía informada como lipoma
Al examen clínico (Junio de 2009) se constata un área deprimida con atrofia central y a la palpación una consistencia dura, relativamente bien delimitada prolongándose la lesión hasta el tejido graso, sin adherencia a la fascia, dolorosa, de 3 por 2.5 cm con una ligera descamación en la superficie (Figs 2 y 3).
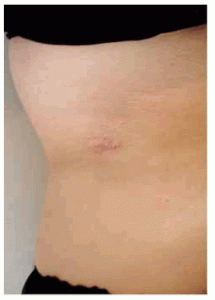
Fig 2: nódulo en flanco, alteraciones en epidermis sutiles.
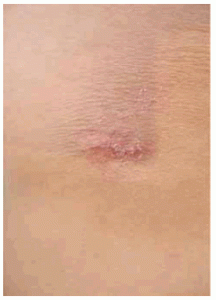
Fig 3: mayor detalle de la clínica.
Los análisis de rutina y el colagenograma fueron normales. El estudio histopatológico mostró una discreta vacuolización de la basal focal y un infiltrado linfoplasmocitario en parches, en los lóbulos adiposos con necrosis lobular, lipodermatoesclerosis en áreas, muy escaso polvo linfocitario nuclear y mucina en dermis reticular y subcutáneo. El diagnóstico confirmó la sospecha clínica de lupus profundopaniculitis lúpica (Figs 4, 5 y 6).
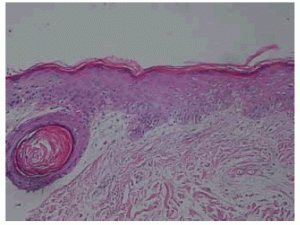
Fig 4: alteraciones vacuolares focales H&E 40X.
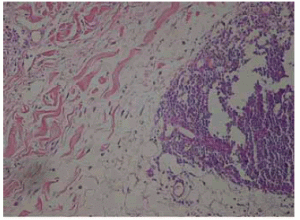
Fig 5: infiltrado en parches en los lóbulos grasos H&E, 100X.
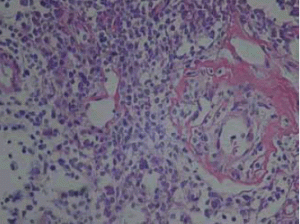
Fig 6: necrosis grasa lipomembranosa. H&E, 400X.
El tratamiento instituido consistió en 400 mg de hidroxicloroquina el primer mes y 200 mg actualmente, con cese del dolor y neta circunscripción lesional, que aparenta hasta el momento disminuir el nódulo.
Comentario: el lupus eritematoso es una enfermedad que puede comprometer a la piel, anexos, articulaciones u órganos internos (serosas, miocardio, sistema nervioso central); en la piel el LP no es más que una manifestación del lupus eritematoso cutáneo, en el tejido subcutáneo y en la dermis reticular profunda.
En 1883, Kaposi describió la entidad como «nudosidades duras edematosas» y con enorme perspicacia clínica, ya había enfatizado la dureza casi pétrea de las lesiones, en estadios precoces y plenamente desarrollados 2.
Irgang en 1940, reconoce su existencia diferenciando el LP del sarcoide y la necesidad de un estudio histopatológico para el diagnóstico 3. Arnold en 1956, comunica cuatro casos y propone denominar a la entidad «enfermedad de Irgang-Kaposi» 4. Como hecho anecdótico, el LP fue negado por Pautrier, pero con el correr de los años y la aparición de nuevos casos, se aceptó su individualidad clínico- patológica, ya que, en la gran mayoría de ellos se puede realizar el diagnóstico correcto con la biopsia adecuada 5. Winkelmann asevera que el lupus eritematoso puede presentar nódulos en al menos tres circunstancias: reumáticos, vasculitis tipo Churg-Strauss o el LP; sólo un 2-3% de los pacientes con LES desarrollará en algún momento de su evolución un LP. La mayoría de los LP que presentan además una lesión cutánea de lupus eritematoso, se refieren al tipo discoide crónico, tumido o subagudo. La presentación clínica del LP es de uno o más nódulos-placas, con o sin lesiones suprayacentes de LE, pueden ser dolorosas y duras a la palpación con atrofia central. Las localizaciones más frecuentes son cabeza-cara, sector proximal de brazos y tronco; la superficie puede ser eritematosaescamosa como en nuestro caso y presentar dilatación infundibular; si solo hay nódulos sin nada en epidermis el diagnóstico clínico puede ser dificultoso. El tamaño lesional es variable, de pocos centímetros a grandes áreas con desfiguración importante residual, no suelen presentarse ulcerados al momento del diagnóstico pero lo hacen, tardando en cicatrizar, post biopsia o infiltraciones con corticoides. La evolución es crónica, por brotes, con tendencia a resolverse en unos 3 a 6 años, el mayor problema es la atrofia con depresión residual que puede ser importante. El predominio en mujeres es de (2:1) en la edad media de la vida (40 años) y se ha postulado al traumatismo como un factor desencadenante crucial. 6,7,8,9 Los asiáticos padecerían la enfermedad a edades más tempranas 10, los raros casos extendidos se asocian a déficit congénitos de complemento C4 y C2 12. Se han comunicado ocasionales casos y series pequeñas de casos en niños y aún asociados a lupus neonatal 11.
Existen las denominadas formas «atípicas» o infrecuentes como la mastitis lúpica, periorbitaria, periparotídea, linear, alopécicas y «símil morfea» 13-14.
Los linfocitos que componen el infiltrado marcan en un 60 a 90% para citotóxicos 15.
El control evolutivo debe ser prolongado debido a la posibilidad de compromiso de otros órganos; algunos autores refieren menor compromiso renal en caso de LES y LP 16-17.
Histopatología: de acuerdo al estadio evolutivo se observan lesiones precoces: infiltrado perivascular superficial y profundo predominantemente de linfocitos, áreas moderadamente densas de linfocitos y plasmocitos en los lóbulos adiposos (paniculitis lobular), mucina en la dermis reticular y en la hipodermis, cambios en la interface dermoepidérmica y epidermis de LE discoide crónico, tumido o sub agudo.
Al desarrollarse plenamente la lesión, se agregan infiltrados en «parches» densos linfoplasmocitarios en los lóbulos grasos, ocasionalmente folículos linfoides con centros germinativos, polvillo linfocitario nuclear e infiltrado de linfocitos en la pared de vasos de mediano calibre (vasculitis linfocitaria). Se observan grados variables de necrosis grasa con células espumosas, microquistes y esclerosis alrededor de las áreas necróticas. Algunos núcleos de los linfocitos son grandes pero típicos, la esclerosis lipomembranosa junto al denso infiltrado linfocitario y en menor medida plasmocítico, se correlacionan con la dureza clínica del nódulo 18.
Evolución: en cuarenta casos controlados desde 1976 hasta 1993, la duración media del LP fue de seis años y solo el 3% formó parte de un LES 19.
El tratamiento en general es satisfactorio, con buena respuesta a los antipalúdicos de síntesis, raramente es necesario indicar corticoesteroides por vía bucal o inmunosupresores.
Entre los diagnósticos diferenciales se encuentran otras paniculitis (eritema nudoso, por frío, pancreáticas, morfea profunda, dermatomiositis, autoprovocadas, sarcoidosis), lipoatrofias, linfomas subcutáneos, carcinoma pancreático acinar y agregamos el lipoma. Cabe concluir que el patrón histopatológico, permite realizar el diagnóstico con precisión en casi todos los casos y que la inmunofluorescencia no es vital a tal efecto y se pierde a los pocos días de iniciada la terapéutica con los antipalúdicos.
ABREVIATURAS
AR: artritis reumatoidea
LP: lupus profundo
PL: paniculitis lúpica
LE: lupus eritematoso
LEDC: lupus eritematoso discoide crónico
LT: lupus tumido
LES: lupus eritematoso sistémico
1. Requena L y Sánchez Yus. Panniculitis Part II. Mostly Lobular Panniculitis J Am Acad Dermatol 2001; 45: 325-326.
2. Sánchez NP, Peters MS y Winkelmann RK. The histopathology of lupus erythematous panniculitis. J Am Acad Dermatol 1981; 5: 673-680.
3. Irgang S. Lupus erythematous profundus: report of an example with clinical resemblance to Darier-Roussy sarcoid. Arch Dermatol Syph 1940; 42: 97-108.
4. Arnold HL (Jr). Lupus erythematous profundus: Commentary and report of four more cases. Arch Dermatol 1956; 73: 15- 33.
5. Casalá AM, Abulafia J y Grande HA. Lupus eritematoso profundo (Irgang-Kaposi). Arch Argent Dermat 1960; 3: 181- 191.
6. Izumi A y Takiguchi P. Lupus Erythematous Panniculitis. Arch Dermatol 1983; 119: 61-64.
7. Winkelmann RK. Panniculitis in Connective Tissue Disease. Arch Dermatol 1983; 119 (4):336-344.
8. Braverman JM. En: Skin Signs of Systemic Disease. WB Saunders Company. Philadelphia. Tercera Edición. 1998; 202.
9. Patterson JW. Panniculitis-New findings in the «third Compartment». Arch Dermatol 1987; 123: 1615-1618.
10. Pei-Lin NG, Tan Hoon S y Tan T. Lupus erythematous panniculitis: a clinicopathologic study. Int J Dermatol 2002; 41: 488-490.
11. Fox JN, Klapman MH y Lyon R. Lupus profundus in children: Treatment with hydroxychloroquine. J Am Acad Dermatol 1987; 16: 839-844.
12. Taieb A, Hehunstie JP, Goetz J y col. Lupus Erythematous Panniculitis with partial genetic deficiency of C2 and C4 in a child. Arch Dermatol 1986; 122: 576-582.
13. Fernández Torres RM y Capdevilla EF. Paniculitis lúpica. Dermatología. 2008; 21: 256-261.
14. Iñarrea JB, Romero MA y Pérez Oliva N. Lupus paniculitis localizado en abdomen. Med Cut ILA XXII; 94: 391-394.
15. Wenzel J, Proels J, Wiechert A y col. CXCR- 3 mediated recruitment of cytotoxic lymphocytes in lupus erythematous profundus. J Am Acad Dermatol 2007; 56: 648-650.
16. Uraiz Garde AM y Del Hoyo JJ. Nódulo eritematoso con lipoatrofia central. Piel 1999; 13: 68-70.
17. Vélez A y Salvatierra J. Nódulos subcutáneos que evolucionan a placas lipoatróficas. Paniculitis lúpica. Piel 1996; 10: 108- 110.
18. Ackerman AB, Chongchitnant N, Sánchez J y col. En: Histologic Diagnosis of Inflamatory Skin Diseases. Segunda Edición. Williams & Wilkins. Philadelphia. USA. 1997; 525.
19. Martens PB, Moder KG y Ahmed J. Lupus panniculitis. Clinical perpectives from a case series. J Rheumatol 1999; 26: 68-72.
Referencias
REFERENCIAS
1. Requena L y Sánchez Yus. Panniculitis Part II. Mostly Lobular Panniculitis J Am Acad Dermatol 2001; 45: 325-326.
2. Sánchez NP, Peters MS y Winkelmann RK. The histopathology of lupus erythematous panniculitis. J Am Acad Dermatol 1981; 5: 673-680.
3. Irgang S. Lupus erythematous profundus: report of an example with clinical resemblance to Darier-Roussy sarcoid. Arch Dermatol Syph 1940; 42: 97-108.
4. Arnold HL (Jr). Lupus erythematous profundus: Commentary and report of four more cases. Arch Dermatol 1956; 73: 15- 33.
5. Casalá AM, Abulafia J y Grande HA. Lupus eritematoso profundo (Irgang-Kaposi). Arch Argent Dermat 1960; 3: 181- 191.
6. Izumi A y Takiguchi P. Lupus Erythematous Panniculitis. Arch Dermatol 1983; 119: 61-64.
7. Winkelmann RK. Panniculitis in Connective Tissue Disease. Arch Dermatol 1983; 119 (4):336-344.
8. Braverman JM. En: Skin Signs of Systemic Disease. WB Saunders Company. Philadelphia. Tercera Edición. 1998; 202.
9. Patterson JW. Panniculitis-New findings in the «third Compartment». Arch Dermatol 1987; 123: 1615-1618.
10. Pei-Lin NG, Tan Hoon S y Tan T. Lupus erythematous panniculitis: a clinicopathologic study. Int J Dermatol 2002; 41: 488-490.
11. Fox JN, Klapman MH y Lyon R. Lupus profundus in children: Treatment with hydroxychloroquine. J Am Acad Dermatol 1987; 16: 839-844.
12. Taieb A, Hehunstie JP, Goetz J y col. Lupus Erythematous Panniculitis with partial genetic deficiency of C2 and C4 in a child. Arch Dermatol 1986; 122: 576-582.
13. Fernández Torres RM y Capdevilla EF. Paniculitis lúpica. Dermatología. 2008; 21: 256-261.
14. Iñarrea JB, Romero MA y Pérez Oliva N. Lupus paniculitis localizado en abdomen. Med Cut ILA XXII; 94: 391-394.
15. Wenzel J, Proels J, Wiechert A y col. CXCR- 3 mediated recruitment of cytotoxic lymphocytes in lupus erythematous profundus. J Am Acad Dermatol 2007; 56: 648-650.
16. Uraiz Garde AM y Del Hoyo JJ. Nódulo eritematoso con lipoatrofia central. Piel 1999; 13: 68-70.
17. Vélez A y Salvatierra J. Nódulos subcutáneos que evolucionan a placas lipoatróficas. Paniculitis lúpica. Piel 1996; 10: 108- 110.
18. Ackerman AB, Chongchitnant N, Sánchez J y col. En: Histologic Diagnosis of Inflamatory Skin Diseases. Segunda Edición. Williams & Wilkins. Philadelphia. USA. 1997; 525.
19. Martens PB, Moder KG y Ahmed J. Lupus panniculitis. Clinical perpectives from a case series. J Rheumatol 1999; 26: 68-72.