Autores | Contacto
S López *, ME Delgado **, B Gómez *** y AM Lorenz ****
* Jefe de Trabajos Prácticos. Cátedra de Dermatología.
** Médica Residente 2º año Carrera de Especialización en Dermatología.
*** Jefe de Trabajos Prácticos. Cátedra de Dermatología.
**** Profesora Titular de Dermatología. Cátedra de Dermatología.
Cátedra de Dermatología. Universidad Nacional de Tucumán.
e-mail: eugedelg@yahoo.com.ar
Dirección
Prof. Dr. Ricardo E. Achenbach
Resumen | Palabras Claves
RESUMEN
La sífilis secundaria se caracteriza por su gran variabilidad clínica, la que puede simular muchas otras enfermedades, retrasando su diagnóstico. Las manifestaciones secundarias desaparecen sin tratamiento en varias semanas o meses. Un 25% de los pacientes no tratados presentan recidiva de las lesiones de secundarismo. Se presenta el caso de una paciente de sexo femenino, con lesiones eritematosas de bordes levemente infiltrados, que se localizan en región palmar y dorso de pie de varios meses de evolución, que luego de realizar análisis clínicos y estudio histopatológico se confirmó el diagnóstico de sífilis secundaria de recidiva.
PALABRAS CLAVE: Sífilis; Sífilis secundaria de recidiva; Diagnóstico oportuno.
SUMMARY
Secondary syphilis is characterized by great clinical variability, which can simulate many other diseases, delaying his diagnosis. The secondary manifestations disappear without treatment in several weeks or months. 25% of untreated patients present recurrence of lesions by secondary syphilis. It presents the case of a female with injuries erythematous slightly infiltrated edges, located in palmar region and dorsum of foot of several months of development, which after clinical analysis and study histopathologic the secondary syphilis of relapse diagnosis was confirmed.
KEY WORDS: Syphilis; Secondary syphilis of relapse; Early diagnosis.
Artículo | Referencias
Descargar archivo PDF aquí
INTRODUCCIÓN
El nombre sífilis proviene del griego siph: cerdo y philus: amor, recuerda al personaje de una obra, llamado Syphilo, que fue castigado por los dioses a sufrir una terrible enfermedad 1.
La sífilis es una enfermedad infectocontagiosa sistémica causada por una espiroqueta, el Treponema pallidum. La infección se adquiere por contacto sexual con lesiones infectadas o fluídos corporales, transmisión transplacentaria y raramente por transfusiones sanguíneas, inoculación accidental e instrumentos punzantes como los utilizados en la realización de tatuajes 2.
Es una patología crónica y sistémica que atraviesa por diferentes etapas. En esta evolución, si bien tiene patrones establecidos de presentación, puede ser clínicamente muy diferente de un enfermo a otro 3.
La sífilis fue descripta como una enfermedad que se enciende y se apaga en forma alternada. Su evolución se divide en tres estadios distintos desde el punto de vista clínico (períodos primario, secundario y terciario) y dos estadios epidemiológicos asintomáticos (períodos de latencia temprana y tardía). Un 25% de los pacientes puede presentar recaídas con lesiones secundarias a pesar de la ausencia de reinfección 4.
La sífilis es de importancia en la salud pública. En la última década se observó un aumento notable de casos. La OMS ha estimado doce millones de casos por año, la mayoría en países en vías de desarrollo 5. Esto quizás es debido al cambio de las conductas sexuales en la población joven, que deriva en un incremento de las enfermedades de transmisión sexual.
CASO CLÍNICO
Paciente de sexo femenino de 52 años de edad, procedente de San Miguel de Tucumán, viuda, que consulta en el Servicio de Dermatología del Hospital de Clínica Nicolás Avellaneda, por presentar lesiones anulares eritematoescamosas en dorso de pie izquierdo y en menor número en cara lateral de tobillo derecho, asintomáticas, acompañadas de marcado edema (Godet ++). En mano izquierda presenta lesiones anulares eritematosas de bordes infiltrados, con pequeñas pápulas agrupadas delimitando a la misma.
Estas lesiones tenían un tiempo de evolución de aproximadamente cinco meses. Había realizado consultas previas en las que se le indicó tratamiento con fluconazol 150 mg / semana, sin obtener mejoría clínica (Figs 1,2 y 3).

Fig 1: lesiones anulares eritematoescamosas en dorso de pie izquierdo y en menor número en cara lateral de tobillo derecho.

Fig 2: en mano izquierda lesiones anulares eritematosas de bordes infiltrados, con pequeñas pápulas agrupadas delimitando a la misma.
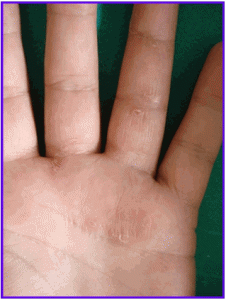
Fig 3: lesiones eritematoescamosas de palma de mano izquierda.
Como antecedente registra una consulta de hace nueve años, por presentar lesiones eritematosas en parche en cuello y espalda. Las mismas eran recurrentes en verano. En esa oportunidad se solicitó laboratorio de rutina y colagenograma que la paciente no realizó.
Exámenes complementarios
Se efectuó cultivo micológico de las lesiones de dorso de pie con resultado negativo.
Los exámenes complementarios de laboratorio mostraron: glóbulos rojos: 4.160.000, glóbulos blancos 12.600, eritrosedimentación: 40 mm en la 1° hora, glucemia, urea, creatinina, GOT, GPT, proteinograma dentro de valores normales, VDRL reactiva, 64 dils.
Se tomaron muestras de las lesiones en sus diferentes localizaciones, que reflejaron los siguientes resultados histopatológicos: dorso de pie: epidermis conservada con hiperqueratosis laminillar; en dermis se observa edema y pequeños vasos dilatados con infiltrados perivasculares inespecíficos; tobillo: en dermis se observan vasos con engrosamiento hialino, presencia de microangiopatía e infiltrado linfomonocitario; mano: epidermis conservada; en dermis infiltrado bastante intenso a predominio perivascular linfocitario, diferenciándose los plasmocitos (Figs 4,5,6 y 7).

Fig 4: dorso del pie. Epidermis conservada con hiperqueratosis laminillar. En dermis se observa edema y pequeños vasos dilatados con infiltrados perivasculares inespecíficos. H&E, 40X.

Fig 5: histopatología de dorso de pie a mayor aumento. H&E 100X.

Fig 6: tobillo. En dermis se observan vasos con engrosamiento hialino y presencia de microangiopatía con infiltrado linfomonocitario. H&E, 100X.

Fig 7: mano. Epidermis conservada. En dermis un intenso infiltrado a predominio perivascular linfocitario, diferenciándose los plasmocitos. H&E, 100X.
DISCUSIÓN
La sífilis es una enfermedad sistémica contagiosa, con fase aguda, latente y crónica generalizada, causada por el Treponema pallidum y de transmisión principalmente sexual.
En su evolución hoy se tiende a considerar: 6
1. Sífilis precoz: comprende los períodos de incubación (10-90 días promedio), sífilis primaria (chancro), sífilis secundaria (erupción cutánea mucosa con linfadenopatía o sin ella y enfermedad de órganos) y latencia precoz (sin signos y síntomas, sólo con pruebas serológicas reactivas) y las recidivas clínicas ulteriores.
2. Sífilis tardía: comprende período de latencia tardía y período terciario o de afectación cutáneo mucosa y sistémica (gomas, afectación cardiovascular o neurológica).
Sífilis primaria: se caracteriza por el chancro sifilítico. Es una exulceración de fondo y bordes duros, color rojiza, a veces cubierta de una membrana blanquecina, asintomática, habitualmente única. Aparece en el lugar de inoculación, generalmente genital. En la mujer el 44% desarrolla el chancro en cuello del útero y raramente es detectado. Usualmente se acompaña de ganglios regionales, aumentados de tamaño, duros e indolentes 2,6.
Sífilis secundaria: la sífilis secundaria es el período más florido de la infección y resulta de la multiplicación y diseminación de las espiroquetas, prácticamente en todos los tejidos. Perdura hasta que se desarrolla una respuesta inmune del huésped, que ejerce cierto control sobre las espiroquetas 7.
La manifestación más común es la roseola sifilítica, constituida por máculas eritematosas redondeadas u ovales, localizadas preferentemente en tronco, raíz de miembros, palmas y plantas. Otra forma usual son lesiones papulosas simétricas de aspecto eritematoso, localizadas en palmas y plantas, en ocasiones rodeadas de un collar de descamación («collarette» de Biett). Las lesiones secundarias de las mucosas genitales y anales consisten en pápulas aplanadas, húmedas, ulceradas, malolientes, algo dolorosas, que reciben el nombre de condilomas planos. En uñas se han descripto fragilidad, onicolisis, paquioniquia y perionixis. El pelo también se ve afectado, produciendo su caída de manera difusa, en parches o ambas 2,6.
Sífilis latente: período asintomático que carece de hallazgos clínicos y la única evidencia es la reactividad de las pruebas serológicas. La latencia puede permanecer en forma indefinida, ser interrumpida por una recidiva de sífilis secundaria o progresar al estadio terciario. Con fines terapéuticos y epidemiológicos se divide en estadio temprano (menos de un año) y estadio tardío (más de un año) 2,6.
Sífilis recidivante: las manifestaciones secundarias desaparecen sin tratamiento en varias semanas o meses, sin embargo, desde el octavo mes hasta varios años después, un 25% de los pacientes presenta manifestaciones de recidiva, a pesar de la ausencia de reinfección 2,4.
Más de dos tercios de las recaídas se producen dentro de los seis meses, el 90% ocurre dentro del primer año y el 95% después de los dos años.
Los elementos que surgen son menos numerosos, más localizados y más abigarrados. Cuando son múltiples tienden a la asimetría 6.
Sífilis terciaria: presenta manifestaciones cutáneas, cardiovasculares y neurológicas. A nivel cutáneo mucoso las lesiones más comunes son los gomas y tubérculos. En el aparato cardiovascular se observa aortitis, insuficiencia aórtica que lleva a la insuficiencia cardíaca congestiva y aneurismas aórticos. Las manifestaciones neurológicas son muy variadas, pudiendo encontrarse meningitis, parálisis general progresiva y tabes dorsal.
Pruebas Diagnósticas:
El diagnóstico de sífilis es el resultado de la correlación entre las manifestaciones clínicas, los exámenes de laboratorio y los antecedentes epidemiológicos 2. Dentro de los exámenes complementarios contamos con la demostración de espiroquetas en el exudado de la lesión o tejido, ya sea, por microscopía de campo oscuro o por inmunofluorescencia directa. Otro pilar lo constituyen las pruebas serológicas reactivas. Se recomienda realizar biopsia de piel en las lesiones sospechosas, en cualquiera de los diferentes estadios.
CONCLUSIÓN
La sífilis continúa siendo un problema fundamental en la salud pública. Llamada por Sir William Osler «la gran simuladora», por la gran diversidad de sus manifestaciones clínicas, especialmente en el período secundario.
Desde el punto de vista epidemiológico, la sífilis recidivante representa una preocupación particular, porque las lesiones pueden pasar inadvertidas o no generar la inquietud suficiente, como para que los pacientes busquen asistencia médica 2.
El médico dermatólogo debe estar informado acerca de la frecuencia y características actuales de la enfermedad, ya que, es el más idóneo para evaluar, diagnosticar y tratar la sífilis, frenando su evolución y previniendo sus complicaciones.
1. Leitner, RMC, Körte C, Edo D y Braga M E. Historia del tratamiento de la Sífilis. Rev Argent Dermatol 2007; 88 (1): 6-19.
2. Sánchez RM. Sífilis. En: Fitzpatrick TB, Eizen AZ, Wolff K y col. Dermatología en Medicina General. Editorial Médica Panamericana. Buenos Aires. Argentina. Séptima Edición. Tomo III. Sección 32. Capítulo 200. 2009; 1955-1977.
3. Bermejo A y Leiro V. Sífilis. El desafio permanente. Rev Dermatol Argent 2011; XVII (2): 156-158.
4. Domínguez SL y Cortés FR. Sífilis. En: Fundamentos de Medicina. Dermatología. Editorial Corporación para Investigaciones Biológicas. Colombia. Sexta Edición. Capítulo 45. 2008; 254-263.
5. Meléndez-Herrada E, Maritoña Ramírez B, Sánchez Dorantes G y Cravioto A. Estrategias de investigación para el desarrollo de una vacuna contra la Sífilis. Rev Fac Med UNAM 2008; 51 (1).
6. Camacho F. Sífilis. En: Tratado de Dermatología. Editorial Libros Princeps. Aula Médica 1998; II: 825-845.
7. Allevato M, Julián P y Cabrera H. Sífilis secundaria con compromiso ocular. Folia Dermatol 2007; 18 (1).
Referencias
REFERENCIAS
1. Leitner, RMC, Körte C, Edo D y Braga M E. Historia del tratamiento de la Sífilis. Rev Argent Dermatol 2007; 88 (1): 6-19.
2. Sánchez RM. Sífilis. En: Fitzpatrick TB, Eizen AZ, Wolff K y col. Dermatología en Medicina General. Editorial Médica Panamericana. Buenos Aires. Argentina. Séptima Edición. Tomo III. Sección 32. Capítulo 200. 2009; 1955-1977.
3. Bermejo A y Leiro V. Sífilis. El desafio permanente. Rev Dermatol Argent 2011; XVII (2): 156-158.
4. Domínguez SL y Cortés FR. Sífilis. En: Fundamentos de Medicina. Dermatología. Editorial Corporación para Investigaciones Biológicas. Colombia. Sexta Edición. Capítulo 45. 2008; 254-263.
5. Meléndez-Herrada E, Maritoña Ramírez B, Sánchez Dorantes G y Cravioto A. Estrategias de investigación para el desarrollo de una vacuna contra la Sífilis. Rev Fac Med UNAM 2008; 51 (1).
6. Camacho F. Sífilis. En: Tratado de Dermatología. Editorial Libros Princeps. Aula Médica 1998; II: 825-845.
7. Allevato M, Julián P y Cabrera H. Sífilis secundaria con compromiso ocular. Folia Dermatol 2007; 18 (1).



