Autores | Contacto
JI Castro *, J Valerio * y S Herrera **
* Estudiantes de Pregrado. Facultad de Medicina. Universidad de Cartagena. Cartagena. Colombia.
** Médica Patóloga. Universidad de Cartagena. Cartagena. Colombia.
Clínica de Diagnóstico Avanzado y Patología Oncológica. Bosque Transversal 54 Nº 30-111. Cartagena. Colombia.
Autor Responsable: José Ignacio Castro Barragán.
E-mail:joca-ba@hotmail.com Los autores no refieren conflicto de interés.
Recibido: 05-03-2016
Aceptado para su Publicación: 29-04-2016.
Dirección
Prof. Dr. Ricardo E. Achenbach
Resumen | Palabras Claves
RESUMEN
El melanoma es considerado una neoplasia melanocítica maligna; la localización subungueal corresponde al 0.7-3.5% de todos los melanomas. Clínicamente se presenta como una melanoniquia en general asintomática. Comunicamos un paciente masculino de 67 años, que consulta por presentar melanoniquia estriada en el cuarto dedo de la mano izquierda. El estudio histopatológico de biopsia informa un melanoma acral, por lo que se procede a realizar resección completa de la lesión con amputación de la falange distal; el paciente evolucionó satisfactoriamente. Este melanoma se origina de la matriz ungular, aunque se ha propuesto la asociación con traumas, su etiología no está clara. Histológicamente, se caracteriza por una proliferación de melanocitos atípicos o fusiformes, con grados variables de invasión; algunas lesiones son pigmentadas y otras amelanóticas. Se debe establecer el diagnóstico diferencial con: hematomas, osteomielitis, onicomicosis, granuloma piógeno, paroniquia, enfermedad de Kaposi, carcinoma espinocelular, entre otras. Algunos factores pronósticos incluyen profundidad de invasión, índice mitótico, ulceración, índice de proliferación con Ki 67 para nombrar solo algunos factores del denominado “histopronóstico”. El retraso en el diagnóstico del melanoma subungueal condiciona un mal pronóstico. El tratamiento apunta hacia la intervención quirúrgica en estadios tempranos, con evaluación del ganglio centinela (esto varía según la escuela académica). Sin embargo, actualmente se hace referencia a nuevos fármacos, que modifican la respuesta inmune o que intervienen en el metabolismo celular, con lo que se dan los primeros pasos para modificar la historia natural de esta enfermedad.
PALABRAS CLAVE: Melanoma subungueal; Melanoma lentiginoso acral; Melanoma maligno; Melanoniquia; Tratamiento.
SUMMARY
Introduction: melanoma is considered a biologically aggressive neoplasm. It’s more common in the 6th decade. Subungual melanoma corresponding to 0.7-3.5% of all melanomas. The most common locations are hallux, thumb, index and ring. Clinically, it presents as an asymptomatic melanonychia.
Case Report: male aged 67 who consulted for striated melanonychia fourth finger left hand. Biopsy histopathological study reports malignant melanoma. Complete resection of the lesion was performed with amputation of distal phalanx. Patient evolves satisfactorily.
Discussion: this melanoma originates from the nail matrix. Although it has been proposed partnership with traumas, its etiology is unclear. Hasn’t been able to establish an association with race, skin type and sun exposure, as in other melanoma’s types. Histologically it is characterized by a proliferation of atypical melanocytes or fusiform with varying degrees of invasion. Some injuries are pigmented and others may be amelanotic. Should be established the differential diagnosis with hematomas, osteomyelitis, onychomycosis, pyogenic granuloma, paronychia, among other injuries. Some prognostic factors include depth of invasion, mitotic rat, ulceration, proliferation index among others. The delay in diagnosis of subungual melanoma determines a poor prognosis. The treatment aims to surgery in early stages, with evaluation of sentinel node. But now referred to new drugs that modify the immune response or that involve its cellular metabolism thus taking the first steps to modify the natural history of this disease.
KEY WORDS: Subungual melanoma; Acral lentiginous melanoma; Malignant melanoma; Melanonychia; Treatment.
Artículo | Referencias
Descargar archivo PDF aquí
INTRODUCCIÓN
La piel es un órgano muy complejo, que está estrechamente relacionado con el medio externo e interno, tiene a su cargo varias funciones, entre las que encontramos la protección frente a las agresiones externas y organismos patógenos, absorción de rayos ultravioleta y detección de estímulosnsoriales, entre otras 1,2,3. Estas funciones la mantienen en constante exposición a agentes nocivos, causantes de lesiones inflamatorias y neoplásicas, tanto benignas como malignas. Entre las lesiones malignas cutáneas, encontramos en orden de frecuencia: al carcinoma basocelular, carcinoma de células escamosas y en último lugar los melanomas, que resultan ser los más riesgosos por su alta mortalidad, especialmente cuando no se sospechan clínicamente y se hace un diagnóstico tardío 4. Llama la atención, el desarrollo de lesiones melanocíticas malignas en mucosas o superficies cutáneas no expuestas (hoy conocemos que se debe a mutaciones genéticas diferentes) como en el aparato ungular 2, tal como es el caso objeto de la presente revisión.
El melanoma subungueal es un tipo de melanoma lentiginoso acral, el que representa un pequeño porcentaje del total de los melanomas cutáneos. El melanoma lentiginoso acral, es el subtipo más frecuente de melanoma en pacientes de fototipos IV y V de Fitzpatrick 5,6,7, representando la mitad del total de casos en poblaciones no caucásicas. El melanoma subungueal tiene su origen en la matriz del aparato ungular, se presenta inicialmente con un cambio de coloración en la uña debido al incremento de melanocitos y a la producción de melanina, clínicamente expresado como una melanoniquia longitudinal 8,9,10, seguida por el desarrollo de una úlcera recalcitrante, tumor, distrofia ungueal o hemorragia subungueal, el que incrementa progresivamente su extensión, comprometiendo de esta manera la piel adyacente 11.
CASO CLÍNICO
Paciente de sexo masculino de 67 años de edad, afrodescendiente, que consulta al servicio de Dermatología por presentar melanoniquia estriada, asintomática, en el cuarto dedo de la mano izquierda de 20 años de evolución, la que ha progresado en los últimos dos meses, a una mácula hiperpigmentada con incremento en el tamaño. Se efectúa el diagnóstico clínico presuntivo de melanoma del lecho ungueal (lentiginoso acral). El paciente refiere que su lesión había sido totalmente asintomática, de larga data y que nunca antes había consultado facultativo alguno por esta causa. Como antecedentes patológicos personales refiere: cardiopatía isquémica, dislipidemia e hipertensión arterial, actualmente en tratamiento con losartán 50 mg cada 12 horas, metoprolol 50 mg cada 12 horas, omeprazol 20 mg al día, lovastatina 20 mg noche, aas 100 mg día e hidroclorotiazida 25 mg día, además de una dieta baja en grasas y sal. No refiere antecedentes familiares de interés.
En el examen físico se observó melanoniquia longitudinal estriada, consistente en tres bandas irregulares, que comprometen alrededor del 30% del ancho de la uña, con diferentes tonalidades de café, con medidas de 2 mm, 2 cm y 1 mm respectivamente, de izquierda a derecha. Teniendo en cuenta lo observado en el examen físico y la impresión clínica generada, se decide efectuar una biopsia incisional de la lesión, que informó melanoma in situ, de tipo lentiginoso acral en matriz ungueal. El enfermo es valorado de manera integral, tanto clínica como imagenológicamente, resultando negativo para adenopatías y metástasis a distancia. Se discute el caso en junta médica y se decide una valoración por ortopedia oncológica, para desarticulación de las dos últimas falanges del dedo comprometido. El estudio histopatológico, confirma el diagnóstico de melanoma maligno con invasivo completamente resecado, nivel de Clark II, espesor de Breslow de 1 mm, en fase de crecimiento horizontal, figuras mitóticas ocasionales, patrón citológico de predominio epitelioide, poca respuesta linfoide acompañante, sin úlceras, sin fenómeno de regresión, sin satelitosis y sin invasión linfática ni perineural (Figs 1 y 2).
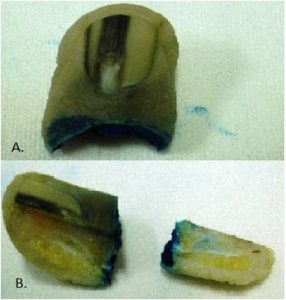
Fig 1: melanoniquia longitudinal con el signo de Hutchinson.
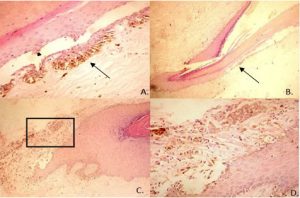
Fig 2: A. Nido de células de melanoma en capa basal, nótese la pigmentación y la atipia celular (flecha). B. La flecha indica el nido visto en A (4x). C. Invasión de células de melanoma de patrón citológico epitelioide (recuadro). D. Células de melanoma del recuadro de C (10x).
No se realizó vaciamiento ganglionar. Se le otorga el alta médica con recomendaciones para el cuidado de la herida, cefalexina 500 mg cada 8 horas y naproxeno 250 mg cada 12 horas, por siete días. En cita control postoperatorio se encuentra herida limpia, sin secreciones, sin sangrado, sin signos de infección; se ordena fisioterapia para mejorar la movilidad del dedo. El paciente se recuperó satisfactoriamente y tras un año de seguimiento no se han documentado recidivas.
DISCUSIÓN
El melanoma (o melanoma maligno – MM) es una neoplasia maligna, que surge de los melanocitos de la piel o de otras localizaciones, tales como: ojo, vagina, ano y meninges. Su incidencia se ha incrementado significativamente en las últimas dos décadas, en las poblaciones blancas de varios países industrializados, aunque existe cierta evidencia que sugiere que la tasa de incidencia ha comenzado a estabilizarse o incluso a declinar 12. La mayor incidencia de melanoma está en el norte de Australia, con 42,89 casos nuevos en mujeres y 55,8 en hombres por cada 100.000 habitantes al año. En Nueva Zelanda se informó una tasa de incidencia de 70/100.000 habitantes, en sudafricanos blancos de 24,4/100.000 y en el Reino Unido de 8/100.000. En los Estados Unidos, el riesgo de desarrollar un melanoma en 1987 se estimó en 1 en 120 y para el año 2000, 1 en 75. Según el informe global de cáncer de 2012 (GLOBOCAN) de la Agencia Internacional para la Investigación del Cáncer (IARC por sus siglas en inglés), Colombia tiene una incidencia anual de 5.5 casos por cada 100.000 habitantes, al igual que la mayoría de los países de Sudamérica 13. De acuerdo con datos del Instituto Nacional de Cancerología, para el año 2011 dicha incidencia en Colombia oscila geográficamente y va desde muy alta en el departamento de Risaralda con 8.7 en hombres y 7.2 en mujeres, en Bogotá con 5.3 en hombres y 8.2 en mujeres, hasta un 0.8 en hombres y 0.3 en mujeres en el departamento de Bolívar 14. En el Hospital Universitario del Caribe ubicado en Cartagena, capital de ese departamento, fueron diagnosticados 25 casos de melanoma en el período comprendido entre 2008-2014, siendo la media de edad de 60.9 años, con una relación hombres mujeres de 1.5:1; de éstos solo 20 casos fueron primarios en piel, el resto presentó localizaciones inusuales como: parótida, fosa nasal, mucosa oral, ampolla de váter y conjuntiva.
A nivel mundial el aumento de las tasas de incidencia, sugieren que el cribado debe centrarse en las personas con múltiples factores de riesgo, entre los que están el fototipo I y II de Fitzpatrick consistente en piel blanca, pelo de color rojo o rubio, numerosos pecas, tendencia a quemaduras solares y a no broncearse 5,6. Otro factores a tener en cuenta son: la presencia de nevus numerosos, grandes o atípicos, alteraciones genéticas puntuales como mutaciones en los genes CDKN2A, CDK4, NRAS, mutaciones en el receptor c-KIT y la amplificación del gen ciclina D1; estas dos últimas implicadas específicamente en el melanoma ungueal. Algunas enfermedades genéticas también están asociadas como: la macroftalmia, anomalía congénita en la que las estructuras del ojo son anormalmente grandes y el xeroderma pigmentoso, raro trastorno autosómico recesivo que se manifiesta como una enfermedad de la piel, donde el afectado presenta una marcada tendencia a desarrollar cáncer de piel, como consecuencia de la exposición al sol y se asocia a un defecto en el mecanismo de reparación del ADN, dañado por la luz ultravioleta 22. Por último, está el trauma que se describe como un importante factor de riesgo en el melanoma ungular 12,15. Se ha identificado el papel protagonista de la mutación BRAF V600e, en la conversión del melanocito a célula névica y de ésta, a célula de melanoma cuando se asocia a la mutación en NRAS; de hecho es sobre estas dos mutaciones donde actúan muchos de los medicamentos para MM, que actualmente están en desarrollo 16,17.
El MM tendría relación con la luz ultravioleta (hoy discutida). Las radiaciones electromagnéticas emitidas por el sol se subdividen en tres tipos, según su longitud de onda: UVA (320-400nm), UVB (290-320nm), UVC (200-290nm). Las longitudes de onda que se relacionan con transformación maligna se encuentran en el espectro de los tipos B y C. La piel de forma natural, tiene un pigmento oscuro llamado melanina, que actúa como barrera contra los rayos ultravioleta, se encuentra en los melanocitos y produce la coloración de la piel, el pelo y los ojos. La producción de melanina es estimulada por el daño en el ADN inducido por los rayos ultravioleta, ya que, sus propiedades químicas la hacen un fotoprotector altamente eficiente. Tras absorber la radiación ultravioleta, la transforma en calor por medio de un proceso llamado “conversión interna”, lo que le permite disipar más del 99,9% de la radiación y a la postre, prevenir el daño al ADN. La melanina dérmica, es producida por los melanocitos de la capa basal de la epidermis y varía según los diferentes grupos étnicos, así por ejemplo, un individuo con fototipo I de Fitzpatrick, tendrá la menor concentración de melanina, en comparación con los individuos de piel oscura o fototipo VI. Algunos individuos carecen de melanina o bien, tienen concentraciones exiguas de ella, lo que produce la condición conocida como albinismo con altísimo riesgo de MM. Existen muchos tipos de melanina: la feomelanina de color rojizo y la eumelanina de color negro; ambas se pueden encontrar en la piel y cabello humanos, siendo la eumelanina la más abundante. Se piensa que la eumelanina es el principal agente protector contra la radiación ultravioleta, siendo escaso en los individuos de raza blanca y abundante en los de raza oscura. Según su concentración, determinan el color del cabello, por ejemplo el cabello negro es rico en eumelanina, no así el rubio, que es rico en feomelanina y carente de eumelanina 6,12,15,17,18. Los MM son más frecuentes en personas de piel blanca 17-19, sin embargo, algunos subtipos como el melanoma ungular son más predominantes en asiáticos y en personas de piel oscura. Algunos autores mencionan que existe una mutación del c-KIT en este subtipo al igual que en otros melanomas, donde no hay evidencia de daño por luz solar. 17
El MM posee diferentes presentaciones clínicas, en series poblacionales de países con mayor incidencia de MM se clasifican así: melanoma de extensión superficial (30-60%), melanoma lentigo maligno (10-40%), melanoma nodular (15-35%), melanoma lentiginoso acral (5%) y otros raros (menos del 5%) como el melanoma desmoplásico, entre otros 12,20. Como ya se mencionó, en poblaciones de raza oriental y en afrodescendientes (fototipos IV y V de Fitzpatrick), se ha visto que el melanoma lentiginoso acral suele ser más frecuente, incluso en pacientes sin los factores de riesgo antes mencionados, representando la mitad del total de casos en poblaciones no caucásicas 15. Estos se desarrollan en palmas, plantas, regiones distales y subungueales 21 y se encuentran predominantemente en pacientes de edad avanzada, con una preponderancia masculina, lo que es coherente con los hallazgos de nuestro paciente, que corresponde a un adulto mayor. El síntoma presentado también coincide con literatura consultada, consistiendo en melanoniquia estriada, lesión pigmentada de 20 años de evolución. La melanoniquia consiste en la hiperpigmentación del lecho ungular, normalmente en bandas longitudinales, cuando esta pigmentación se presenta en la piel circundante a la uña y la cutícula, se denomina signo de Hutchinson que es de mal pronóstico e indica lesión avanzada 12. La melanoniquia puede ser ocasionada también por otras causas, tales como: traumas, cuerpos extraños, el hábito de morderse las uñas, pigmentaciones voluntarias por laca, infecciones por bacterias como las “uñas verdes” de la pseudomona, la uña encarnada y las paroniquias bacterianas; algunas infecciones por hongos como la onicomicosis por cándida y especialmente la onicomicosis subungueal distal, producida por Trichophyton rubrum que provoca una melanoniquia transversal distal, más frecuente en las uñas de los pies. También puede presentarse por los efectos de algunos medicamentos como los taxanos (paclitaxel) y la radioterapia 22. Algo llamativo en este caso, es la presencia de lesión pigmentada con la obvia transformación maligna tras un tiempo prolongado de 20 años de evolución, en ausencia de trauma evidente. Esto se podría interpretar como la latencia de un nevus común, nevus displásico o un nevus acral, manifestado clínicamente como melanoniquia que de forma espontánea, se transforma a melanoma.
Se ha propuesto que si bien el MM se origina de novo, también lo puede hacer a partir de lesiones melanocíticas previas, que sirven como precursoras, esto es sustentado por evidencias clínicas e histológicas, que demuestran la presencia de nevus o porciones de nevus remanentes en especímenes histológicos de melanoma. A pesar que prácticamente cualquier nevo puede ser encontrado en asociación con un MM, se le ha prestado mayor atención al nevo displásico como precursor o factor de riesgo. Precisamente a este respecto se refieren Serrano y col, quienes proponen que esa transformación se debe a una activación al azar de las mutaciones puntales en los genes antes descritos, ya que, el daño teórico en el ADN por los rayos ultravioleta es desestimada, pues se interpreta como errática e impredecible la absorción de los mismos, a través de las uñas 22.
Según los datos de grandes series de pacientes, hasta el 37% de los melanomas lentiginosos acrales eran subungueales y el resto se localizaron en plantas, palmas y sitios no palmares. En las grandes series la localización más frecuente de los MM subungueales fue el hallux, siendo menos frecuente en otros dedos de los pies y muy infrecuente en dedos de las manos. En las manos los dedos más asiduamente comprometidos fueron los pulgares, lo que hace que este caso muestre una presentación verdaderamente inusual 12,15,21,23,24,25. Este tipo de lesiones suelen ser diagnosticadas inicialmente como enfermedades benignas, melanoniquias o lesiones névicas no especificadas, por la dificultad en la valoración histológica que puede significar el lecho ungular, con las complicaciones que a la postre puede dar el comportamiento agresivo de estas neoplasias 26,27.
Finalmente, en este caso se optó por una medida terapéutica radical, con resección completa de la lesión teniendo en cuenta su estadio: la biopsia reportó melanoma de crecimiento horizontal con microinvasión, que según el sistema de estadificación de Clark y Breslow, se catalogó en el nivel II, equivalente a un espesor inferior a 1 mm, con poca respuesta linfoide, con escasas figuras de mitosis y sin invasión linfática ni perineural, lo que demuestra una fase temprana, según las pautas del Colegio Americano de Patólogos (CAP por sus siglas en inglés). El tamaño, la ausencia de ulceración e invasión linfovascular y la mínima tasa mitótica reportada, fueron los criterios para que se le realizara resección quirúrgica, con amputación del dedo comprometido, sin vigilancia del ganglio centinela y sin vaciamiento ganglionar, ya que, no se documentaron adenopatías ni siembras a distancia. Tampoco se optó por la terapia biológica dirigida, porque esta solo está aprobada para casos de MM donde se ha demostrado la mutación BRAF V600e, en estados avanzados de la enfermedad y con presencia de metástasis a distancia. El paciente presentó una evolución favorable, sin signos de recaída tras las revisiones posteriores al tratamiento, por lo que se puede inferir que esto se debió principalmente a un diagnóstico temprano y a una intervención igualmente precoz.
1. Tirado-Cedano J, Martínez-Raygada S. Cuidados de la piel del anciano. Dermatología Peruana 2008;18 (2): 106-110.
2. Kumar V, Abbas A, Fausto N, Aster J. Patología Estructural y Funcional. 8va ed. Elsevier. 2010; 25: 1165-1203.
3. Slominskia A, Zbyteka B, Nikolakisd G, Mannae P, Skobowiata C y col. Steroidogenesis in the skin: Implications for local immune functions. J Ster Biochem Molec Biol 2013; 137: 107-123.
4. Salazar J, Romero Z, Romero N, Payares Y, Castillo Y y col. Frecuencia de neoplasias malignas en piel. Multiciencias 2010; 10 (3): 287-293.
5. Henriksen M. Objective determination of Fitzpatrick skin type. Danish Med Bull 2010; 57 (8): B4153.
6. Sachdeva S. Fitzpatrick skin typing: Applications in dermatology. Indian J Dermatol Venereol Leprol 2009; 75: 93-96.
7. Association CD. Connaissez votre type de peau. http://www.dermatology.ca/fr2015.
8. Bravo E, Paúcar S, Paredes G, Delgado V. Melanoma subungueal in situ: reporte de dos casos. Revista de la Sociedad Peruana de Dermatología. 2011; 21 (3): 134-136.
9. Marsden J, Newton-Bishop J, Burrows L y Cook M. Revised UK guidelines for the management of cutaneous melanoma. J Plast Reconstr Aesth Surg 2010; 63: 1401-1419.
10. Tsao H, Olazagasti J, Cordoro K, Brewer D. Early detection of melanoma: Reviewing the ABCDEs. J Am Acad Dermatol 2015; 72: 717-723.
11. Caballero G, Hernández M, Valente E, Arancibia A, Ruiz A. Melanoma subungueal. Comunicación de tres casos y revisión de la literatura. Rev Argent Dermatol 2013; 19 (3): 183-187.
12. Weedon D. Skin Pathology. 3ra ed. Elsevier. 2010; 734-746.
13. International Agency for Research on Cancer, WHO. GLOBOCAN 2012 Estimated cancer incidence, mortality and prevalence worldwide in 2012. http://globocan.iarc.fr/2012 .
14. Instituto Nacional de Cancerología. Cáncer en cifras 2012. http://www.cancer.gov.co/2012.
15. Paek S, Sober A, Tsao H y col. Cutaneous melanoma. In: Wolff K, Goldsmith L, Katz S, Gilchrest B, Paller A. DL Editores. Fitzpatrick’s Dermatology in General Medicine: McGraw Hill Interamericana. 2008; 1134-1148.
16. Hearing V. From melanocytes to melanoma: the progression to malignancy. Humana Press 2006; 11: 197-209.
17. Rosai J, Ackerman L. Rosai and Ackerman’s Surgical Pathology. 10a ed. Elsevier 2011; 4: 93-246.
18. Aceituno-Madera P, Buendía-Eisman A, Olmo J, Jiménez-Moleón J, Serrano-Ortega S. Melanoma, altitude, and UV-B radiation. Actas Dermo Sifiliograf 2011; 102 (3): 199-205.
19. Miyata M, Ichihara M, Tajima O, Sobue S, Kambe M y col. UVB-irradiated keratinocytes induce melanoma-associated ganglioside GD3 synthase gene in melanocytes via secretion of tumor necrosis factor a and interleukin 6. Biochem Biophy Res Commun 2014; 445: 504-510.
20. Abbas O, Miller D, Bhawan J. Cutaneous malignant melanoma: update on diagnostic and prognostic biomarkers. Am J Dermatopathol 2014; 36 (5): 363-379.
21. Romero W, DelBarrio-Díaz P, DelPuerto C y col. Melanoma subungueal. Piel 2014; 29 (5): 272-275.
22. Serrano C, Serrano S. Conducta ante una melanoniquia longitudinal de la uña. Piel 2009; 24 (4): 200-205.
23. Legeay AL, Thomas A, Dalle S. Mélanome unguéal. Ann Dermatol Vénéréol 2014; 141 (1): 60-70.
24. Miranda B, Haughton D y Fahmy D. Subungual melanoma: an important tip. J Plast Reconstr Aesth Surg 2012; 65: 1422-1424.
25. Martín D, English J, Goitz R. Subungual malignant melanoma. JHS. 2011; 36 (A): 704-707.
26. Motta A, López C, Acosta A, Peñaranda C. Subungual melanoma in situ in a Hispanic girl treated with functional resection and reconstruction with onychocutaneous toe free flap. Arch Dermatol 2007; 143: 1600-1602.
27. Rotunda AM, Graham-Hicks S, Bennett RG. Simultaneous subungual melanoma in situ of both thumbs. J Am Acad Dermatol 2008; 58: 42-44.
Referencias
REFERENCIAS
1. Tirado-Cedano J, Martínez-Raygada S. Cuidados de la piel del anciano. Dermatología Peruana 2008;18 (2): 106-110.
2. Kumar V, Abbas A, Fausto N, Aster J. Patología Estructural y Funcional. 8va ed. Elsevier. 2010; 25: 1165-1203.
3. Slominskia A, Zbyteka B, Nikolakisd G, Mannae P, Skobowiata C y col. Steroidogenesis in the skin: Implications for local immune functions. J Ster Biochem Molec Biol 2013; 137: 107-123.
4. Salazar J, Romero Z, Romero N, Payares Y, Castillo Y y col. Frecuencia de neoplasias malignas en piel. Multiciencias 2010; 10 (3): 287-293.
5. Henriksen M. Objective determination of Fitzpatrick skin type. Danish Med Bull 2010; 57 (8): B4153.
6. Sachdeva S. Fitzpatrick skin typing: Applications in dermatology. Indian J Dermatol Venereol Leprol 2009; 75: 93-96.
7. Association CD. Connaissez votre type de peau. http://www.dermatology.ca/fr2015.
8. Bravo E, Paúcar S, Paredes G, Delgado V. Melanoma subungueal in situ: reporte de dos casos. Revista de la Sociedad Peruana de Dermatología. 2011; 21 (3): 134-136.
9. Marsden J, Newton-Bishop J, Burrows L y Cook M. Revised UK guidelines for the management of cutaneous melanoma. J Plast Reconstr Aesth Surg 2010; 63: 1401-1419.
10. Tsao H, Olazagasti J, Cordoro K, Brewer D. Early detection of melanoma: Reviewing the ABCDEs. J Am Acad Dermatol 2015; 72: 717-723.
11. Caballero G, Hernández M, Valente E, Arancibia A, Ruiz A. Melanoma subungueal. Comunicación de tres casos y revisión de la literatura. Rev Argent Dermatol 2013; 19 (3): 183-187.
12. Weedon D. Skin Pathology. 3ra ed. Elsevier. 2010; 734-746.
13. International Agency for Research on Cancer, WHO. GLOBOCAN 2012 Estimated cancer incidence, mortality and prevalence worldwide in 2012. http://globocan.iarc.fr/2012 .
14. Instituto Nacional de Cancerología. Cáncer en cifras 2012. http://www.cancer.gov.co/2012.
15. Paek S, Sober A, Tsao H y col. Cutaneous melanoma. In: Wolff K, Goldsmith L, Katz S, Gilchrest B, Paller A. DL Editores. Fitzpatrick’s Dermatology in General Medicine: McGraw Hill Interamericana. 2008; 1134-1148.
16. Hearing V. From melanocytes to melanoma: the progression to malignancy. Humana Press 2006; 11: 197-209.
17. Rosai J, Ackerman L. Rosai and Ackerman’s Surgical Pathology. 10a ed. Elsevier 2011; 4: 93-246.
18. Aceituno-Madera P, Buendía-Eisman A, Olmo J, Jiménez-Moleón J, Serrano-Ortega S. Melanoma, altitude, and UV-B radiation. Actas Dermo Sifiliograf 2011; 102 (3): 199-205.
19. Miyata M, Ichihara M, Tajima O, Sobue S, Kambe M y col. UVB-irradiated keratinocytes induce melanoma-associated ganglioside GD3 synthase gene in melanocytes via secretion of tumor necrosis factor a and interleukin 6. Biochem Biophy Res Commun 2014; 445: 504-510.
20. Abbas O, Miller D, Bhawan J. Cutaneous malignant melanoma: update on diagnostic and prognostic biomarkers. Am J Dermatopathol 2014; 36 (5): 363-379.
21. Romero W, DelBarrio-Díaz P, DelPuerto C y col. Melanoma subungueal. Piel 2014; 29 (5): 272-275.
22. Serrano C, Serrano S. Conducta ante una melanoniquia longitudinal de la uña. Piel 2009; 24 (4): 200-205.
23. Legeay AL, Thomas A, Dalle S. Mélanome unguéal. Ann Dermatol Vénéréol 2014; 141 (1): 60-70.
24. Miranda B, Haughton D y Fahmy D. Subungual melanoma: an important tip. J Plast Reconstr Aesth Surg 2012; 65: 1422-1424.
25. Martín D, English J, Goitz R. Subungual malignant melanoma. JHS. 2011; 36 (A): 704-707.
26. Motta A, López C, Acosta A, Peñaranda C. Subungual melanoma in situ in a Hispanic girl treated with functional resection and reconstruction with onychocutaneous toe free flap. Arch Dermatol 2007; 143: 1600-1602.
27. Rotunda AM, Graham-Hicks S, Bennett RG. Simultaneous subungual melanoma in situ of both thumbs. J Am Acad Dermatol 2008; 58: 42-44.