Autores | Contacto
S Toso Díaz de la Vega *, I Jimeno Ortega **, C Escanilla Figueroa *** y F Chávez Rojas ****
* Dermatóloga Servicio de Dermatología. Hospital El Pino.
** Médico Cirujano General. Centro de Salud Familiar “Salvador Allende Gossens, Huechuraba”.
*** Residente de Dermatología. Universidad de Santiago de Chile.
**** Dermatólogo. Anátomo-Patólogo. Servicio de Dermatología. Hospital El Pino.
Servicio de Dermatología. Hospital El Pino. Avenida Padre Hurtado 13560. San Bernardo. Región Metropolitana. Chile.
e-mail:isabel.jimeno@usach.cl
Los autores declaramos no poseer ningún tipo de conflicto de interés.
Recibido: 24.10.2017
Aceptado para su Publicación: 14.12.2017
Dirección
Dra. Mirta Cristina Verdi
Resumen | Palabras Claves
RESUMEN
El pioderma gangrenoso (PG), es una patología ulcerativa infrecuente de etiología desconocida, asociado ocasionalmente a enfermedades autoinmunes. Es una condición crónica, de curso clínico impredecible y puede ser invalidante.
Al ser complejo su diagnóstico, el retraso del mismo puede ocasionar al paciente morbilidades añadidas, como: tratamientos incorrectos y períodos de hospitalizaciones prolongados.
Se presenta el caso de un paciente de 52 años, sin antecedentes mórbidos, que ingresa a Urgencias en el Hospital el Pino, por dolor abdominal recurrente. Durante el estudio de imágenes se evidencia una masa retroperitoneal, asociada a hidro-uretero-nefrosis izquierda. Ingresa al Servicio de Cirugía para estudio, realizándose una laparotomía media exploratoria y toma de muestras para biopsia. Procedimiento realizado sin incidentes.
El paciente pese a múltiples tratamientos otorgados en esa unidad, evoluciona con dehiscencia de suturas recurrentes por tres meses. Evaluado por Dermatología se inicia estudio y se diagnostica PG, teniendo una excelente respuesta al tratamiento indicado.
PALABRAS CLAVE: pioderma gangrenoso, postquirúrgico, fibrosis retroperitoneal, enfermedad de Ormond, úlcera cutánea.
SUMMARY
Gangrenous pioderma (PG) is an uncommon ulcerative pathology of unknown etiology associated with autoimmune diseases. It is a non-predictable chronic condition, that can be incapacitating and patients that suffer this disease can also present systemic compromise. As it is a diagnosed by exclusion it may lead to long periods of failed treatments.
The present work deals with a case of a 52-year-old male patient with no prior record of disease, who was admitted to the ER of El Pino Hospital suffering from recurrent abdominal pain. During the imaging study a retroperitoneal mass was found, associated with a left hydro-uretero-nephrosis. He was admitted and a exploratory mid-laparotomy was performed and samples were taken for biopsy. The procedure was successful and the established protocol was followed.
However, during the recovery period the patient developed repeated surgical wound dehiscences of the surgical wounds. An internal consultation with the Dermatology Service took place, and the diagnosis of PG was made; proper pharmaceutical treatment was provided attaining excellent results.
KEY WORDS: pyoderma gangrenosum, postoperative, retroperitoneal fibrosis, Ormond’s disease, skin ulcer.
Artículo | Referencias
Descargar archivo PDF aquí
INTRODUCCIÓN
El pioderma gangrenoso (PG) es una patología inflamatoria crónica, ulcerativa, idiopática, de probable origen autoinmune, clasificada como una dermatosis neutrofílica crónica 1,2.
La etiopatogenia precisa de PG es desconocida. Sin embargo, factores inmunológicos y disfunción de los neutrófilos estarían involucrados. Prueba de ello, es la frecuente asociación con enfermedades autoinmunes o el fenómeno de patergia 1. También se han descrito asociaciones familiares, por lo que podría existir un componente genético 3. La incidencia de esta enfermedad es incierta, se estima entre 3-10 pacientes por millón de habitantes por año. La máxima incidencia ocurre entre los 20 y 50 años, con una ligera preponderancia por el sexo femenino y aproximadamente un 4% de los pacientes son niños 2,3.
Por otro lado, la fibrosis retroperitoneal (FR), denominada también enfermedad de Ormond, es una patología idiopática, que provoca dolor abdominal y síntomas constitucionales 5. Se caracteriza por la presencia de tejido fibroso e inflamatorio, que usualmente rodea la aorta abdominal, las arterias ilíacas y se extiende a estructuras retroperitoneales 6. Se puede evidenciar como una masa de extensión variable, en la tomografía axial computarizada (TAC) o resonancia nuclear magnética 5,7.
CASO CLÍNICO
Paciente varón de 52 años, sin antecedentes mórbidos, consulta al Servicio de Urgencias del Hospital el Pino por dolor abdominal recurrente, de meses de evolución asociado a disminución de peso.
Se realiza estudio imagenológico, donde se evidencia una masa retroperitoneal, asociado a hidro-uretero-nefrosis (HUN) izquierda. Se sospecha un proceso neoplásico, motivo por el que se lo ingresa al Servicio de Cirugía, para realizarle un estudio de tejido retroperitoneal, mediante laparotomía media. También se toma una biopsia incisional de tejido axilar izquierdo, por proceso supurativo de meses de evolución. Ambos procedimientos realizados sin complicaciones.
Los exámenes generales se encontraban en parámetros normales, cultivos negativos para bacterias y los resultados de biopsia confirmaron fibromatosis retroperitoneal.
A los diez días de realizada la laparotomía el paciente presentó dehiscencia de suturas, fue manejado con curaciones avanzadas, antibióticos y cierres quirúrgicos en dos oportunidades, presentando una evolución tórpida, aumentando su tamaño y exudando, durante 90 días, momento en que se solicita evaluación por Dermatología.
En Dermatología se evidenció paciente pálido, emaciado, con herida operatoria abierta y dolorosa de 15×4 cm, con fondo sucio y borde violáceo socavado y úlcera axilar de aproximadamente 3×2 cm, de similares características (Fig 1).
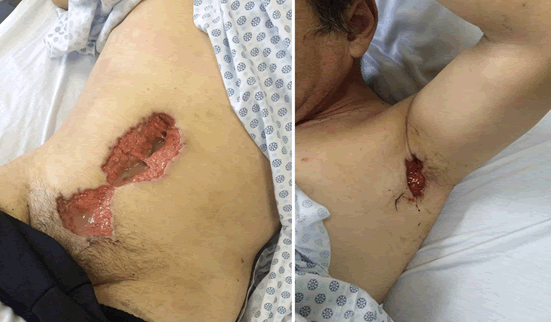
Fig 1: foto clínica del paciente al momento de la evaluación por Dermatología, se aprecia en región abdominal una herida incisional abierta, con exudado fibrino purulento en su superficie y borde violáceo socavado. También se observa la úlcera de similares características en región axilar izquierda.
Se realizó biopsia cutánea de las lesiones, que muestran un proceso crónico agudo con microabscesos y fistulizado en piel y tejido subcutáneo, de carácter inespecífico con importante infiltración de polimorfonucleares, comprometiendo hipodermis, con cultivos y tinciones GRAM y PAS negativos.
Se pueden observar con aumento de 40X, dermis profunda con formación de tejido de neoformación fibroconectivo vascularizado y denso infiltrado inflamatorio mixto, compuesto por linfocitos y abundantes polimorfonucleares (Fig 2).

Fig 2: foto histopatológica con tinción hematoxilina-eosina, que muestra infiltrado neutrofílico importante, incluyendo la dermis, aumento 10X.
En el aumento 4X se observa epidermis con hiperplasia epitelial de tipo pseudoepiteliomatoso, sin atipia de queratinocitos. En dermis papilar y reticular, denso infiltrado inflamatorio mixto compuesto por linfocitos y polimorfonucleares, focos de hemorragia y abundantes vasos capilares de neoformación (Fig 3).

Fig 3: GRAM – PAS –
Ante la sospecha clínica de PG, se inicia tratamiento con 40 mg de prednisona en las mañanas y 10 mg a las 16 horas, asociado a trimetoprim/sulfametoxazol (cotrimoxazol forte) cada 12 horas por 30 días, en espera de los resultados de glucosa 6-fosfato-deshidrogenasa y hemograma para eventual inicio de dapsona, exámenes que resultaron normales.
El paciente evoluciona favorablemente con formación de tejido de granulación y cierre parcial de la herida, siendo sometido a nuevo cierre quirúrgico a las tres semanas de iniciado el tratamiento. A las seis semanas posteriores al cierre presenta nueva dehiscencia, por lo que se mantiene prednisona en las mismas dosis antes descritas y se inicia 50 mg de dapsona cada 12 horas por vía oral, evolucionando satisfactoriamente con cierre completo de la herida a la octava semana. Se disminuye progresivamente la dosis de corticoides sin recaídas siendo dado de alta.
Evaluado en atención primaria, retiran costras y se aplica nitrato de plata. Evoluciona con nueva ulceración en la herida, por lo que se aumenta dosis de prednisona a 1 mg/kg/día; se mantiene dapsona y se inicia clobetasol crema 0,05% tópica, con resultados favorables.
Luego de seis meses de ser evaluado por el Servicio de Dermatología, el paciente se mantiene en tratamiento con clobetasol tópico 50 mg oral una vez al día, dapsona tópica y prednisona en dosis decreciente, con cierre completo de la herida operatoria (Fig 4).

Fig 4: foto clínica luego de la terapia instaurada con dapsona vía oral y tópica.
DISCUSIÓN
PG es una patología en su mayoría idiopática inflamatoria crónica (entre un 25 y 50%) 2, por lo que su diagnóstico es clínico y de exclusión en la mayoría de los casos, ya que, no existen exámenes de laboratorio, imágenes ni histopatología categóricos que puedan confirmar o descartar su diagnóstico. Más del 50% de los pacientes posee alguna patología sistémica asociada, como: enfermedad inflamatoria intestinal, neoplasias hematológicas, enfermedades reumatológicas, entre otros 1.
Se describen 5 tipos clásicos de PG:
1) Ulceroso (clásico), el más común y se caracteriza por la presencia de una úlcera de aspecto necrótico y mucopurulenta con un borde edematoso, violáceo, socavado y de extensión serpiginosa. Por lo general, se encuentran en las extremidades inferiores y el tronco. El curso clínico presenta dos patrones: uno de inicio súbito y rápidamente progresivo o un comportamiento indolente y más paulatino. Puede ocurrir una regresión espontánea.
2) Bulloso o atípico, caracterizado por una rápida evolución de vesículas-bulas con necrosis central y la erosión con una areola eritematosa circundante. Se supone es debido a la rápida necrosis superficial. Por lo general se ve en la cara y los brazos. Se ha descrito principalmente en pacientes, que tienen enfermedades hematológicas como leucemia mieloproliferativa.
3) Pustuloso, descrito por primera vez asociado a enfermedad inflamatoria intestinal. Se considera una forma frustrada de PG ulceroso, en el que las pústulas no evolucionan a úlceras. Las pústulas son dolorosas y se producen principalmente en las caras extensoras de las extremidades y en el tronco. Se asocia generalmente con las exacerbaciones de la enfermedad inflamatoria intestinal, acompañándose de fiebre y artralgias.
4) Vegetante, es una forma localizada, no agresiva y de progresión lenta. Suele iniciarse con un nódulo que rápidamente progresa a una úlcera superficial o placas ulceradas vegetantes. No se observan los bordes socavados característicos del PG clásico, ni la abundante secreción purulenta. Cicatriza con un patrón cribiforme. En raras ocasiones puede presentarse simultáneamente con las otras formas de PG o incluso, evolucionar a partir de otra variante. La localización más frecuente es en el tronco. También se ha descrito en cara, escroto y extremidades 1,4.
5) Post quirúrgico, es una entidad extremadamente rara, con idéntica patogénesis a la del PG ulcerado o crónico, que ocurre característicamente en el post operatorio en el sitio de incisión quirúrgica 5,6. Tiene una menor asociación a enfermedades sistémicas 6. Es frecuentemente diagnosticada como complicación infecciosa y tratada como tal, lo que es perjudicial, ya que, su debridamiento quirúrgico complica la evolución debido al fenómeno de patergia, propio de esta patología 5,6.
Por otra parte, la FR, una inflamación reactiva 8,9,10, generalmente idiopática, puede ser secundaria a drogas, neoplasias, infecciones o cirugías. Su incidencia es desconocida y se caracteriza por dolor abdominal y síntomas constitucionales, causado por el crecimiento de tejido fibroso e inflamatorio que rodea aorta abdominal y arterias ilíacas, extendiéndose a estructuras retroperitoneales. A la tomografía computada o resonancia nuclear magnética 8,9, se puede pesquisar como una masa de extensión variable
No existe consenso sobre el tratamiento de la FR, sin embargo, se ha observado buena respuesta con el uso de corticoides orales, existe también evidencia que respalda el uso de inmunosupresores, tales como azatioprina y tamoxifeno 8.
En el presenta caso, se planteó el diagnóstico de PG al evidenciar una lesión crónica, ulcerada, con borde violáceo y subminado, con pobre respuesta a tratamientos de primera línea, asociado a patergia en región axilar y en la herida operatoria, tras los debridamientos quirúrgicos realizados y por el contexto de estudio de una enfermedad autoinmune, descartándose otras causas que explicaran su tórpida evolución. Asimismo, el infiltrado de predominio neutrofílico a la histología, asociado a la favorable respuesta a la terapia con dapsona y corticoides orales, apoyaron el diagnóstico.
Los diagnósticos diferenciales del PG incluyen: vasculitis, infecciones, insuficiencia venosa, oclusión vascular, neoplasias, reacción a medicamentos y otras dermatosis neutrofílicas 1.
CONCLUSIONES
El PG es una patología de difícil diagnóstico, en el que se requiere una alta sospecha clínica y la exclusión de los posibles diagnósticos diferenciales. La importancia de este caso radica en que es una condición crónica, invalidante, cuyo retraso diagnóstico puede ser de vital importancia para el paciente, debido a que puede observarse en concomitancia con otras patologías, de posible etiología autoinmune como la FR, lo que invita a sospechar de mecanismos fisiopatológicos comunes.
Creemos que es de suma importancia el abordaje multidisciplinario, ya que, muchas veces se presenta como una herida de difícil manejo.
Se debe destacar la importancia de mantener una observación estricta y evitar el trauma, para prevenir el fenómeno de patergia.
Debido a las razones expuestas es que, ante una herida de larga data es necesario sospechar PG y descartar posibles etiologías secundarias como: infecciones, vasculitis, neoplasias y fenómenos autoinmunes.
1. Santos M, Talhari C, Rabelo RF, Schettini APM, Chirano CA yTalhari S. Pyoderma gangrenosum: a clinical manifestation of difficult diagnosis. An Bras Dermatol 2011; 86 (1): 153-156.
2. de Souza EF, da Silva GA, Dos Santos GR, Motta HL, Cardoso PA, de Azevedo MC, Pires KL1, Motta RN, Eyer Silva W de A, Ferry FR y Pinto JF. Pyoderma Gangrenosum Simulating Necrotizing Fasciitis. Case Rep Med 2015; 2015: 504970.
3. De Filippis EM, Feldman SR y Huang WW. The genetics of pyoderma gangrenosum and implications for treatment: a systematic review. Br J Dermatol 2015; 172 (6): 1487-1497.
4. Tolkachjov SN, Fahy AS, Cerci FB, Wetter DA, Cha SS y Camilleri MJ. Postoperative Pyoderma Gangrenosum: A Clinical Review of Published Cases. Mayo Clin Proc 2016; 91 (9): 1267-1279.
5. Konopka CL, Padulla GA, Ortiz MP, Beck AK, Bittencourt MR y Dalcin DC. Pioderma Gangrenoso: Um Artigo de Revisão. J Vasc Bras 2013; 12 (1): 25-33.
6. Abtahi-Naeini B, Bagheri F, Pourazizi M, Forozeshfard M y Saffaei A. Unusual cause of breast wound: postoperative pyoderma gangrenosum. Int Wound J 2017; 14: 285-287. Doi: 10.1111/iwj.12626.
7. Swartz RD. Idiopathic retroperitoneal fibrosis: a review of the pathogenesis and approaches to treatment. Am J Kidney Dis 2009; 54 (3): 546-553.
8. Vaglio A, Salvarani C y Buzio C. Retroperitoneal fibrosis. Lancet 2006; 367 (9506): 241-251.
9, Shiber S, Eliakim-Raz N y Yair M. Retroperitoneal fibrosis: case series of five patients and review of the literature. Rev Bras Reumatol Engl Ed 2016; 56 (2): 101-104.
10. Khalil F, Ouslim H, Mhanna T y Barki A. Extensive primary retroperitoneal fibrosis (Ormond’s disease) with common bile duct and ureteral obstruction: A rare case report. Int J Surg Case Rep 2015; 13: 5-7.
Referencias
REFERENCIAS
1. Santos M, Talhari C, Rabelo RF, Schettini APM, Chirano CA yTalhari S. Pyoderma gangrenosum: a clinical manifestation of difficult diagnosis. An Bras Dermatol 2011; 86 (1): 153-156.
2. de Souza EF, da Silva GA, Dos Santos GR, Motta HL, Cardoso PA, de Azevedo MC, Pires KL1, Motta RN, Eyer Silva W de A, Ferry FR y Pinto JF. Pyoderma Gangrenosum Simulating Necrotizing Fasciitis. Case Rep Med 2015; 2015: 504970.
3. De Filippis EM, Feldman SR y Huang WW. The genetics of pyoderma gangrenosum and implications for treatment: a systematic review. Br J Dermatol 2015; 172 (6): 1487-1497.
4. Tolkachjov SN, Fahy AS, Cerci FB, Wetter DA, Cha SS y Camilleri MJ. Postoperative Pyoderma Gangrenosum: A Clinical Review of Published Cases. Mayo Clin Proc 2016; 91 (9): 1267-1279.
5. Konopka CL, Padulla GA, Ortiz MP, Beck AK, Bittencourt MR y Dalcin DC. Pioderma Gangrenoso: Um Artigo de Revisão. J Vasc Bras 2013; 12 (1): 25-33.
6. Abtahi-Naeini B, Bagheri F, Pourazizi M, Forozeshfard M y Saffaei A. Unusual cause of breast wound: postoperative pyoderma gangrenosum. Int Wound J 2017; 14: 285-287. Doi: 10.1111/iwj.12626.
7. Swartz RD. Idiopathic retroperitoneal fibrosis: a review of the pathogenesis and approaches to treatment. Am J Kidney Dis 2009; 54 (3): 546-553.
8. Vaglio A, Salvarani C y Buzio C. Retroperitoneal fibrosis. Lancet 2006; 367 (9506): 241-251.
9, Shiber S, Eliakim-Raz N y Yair M. Retroperitoneal fibrosis: case series of five patients and review of the literature. Rev Bras Reumatol Engl Ed 2016; 56 (2): 101-104.
10. Khalil F, Ouslim H, Mhanna T y Barki A. Extensive primary retroperitoneal fibrosis (Ormond’s disease) with common bile duct and ureteral obstruction: A rare case report. Int J Surg Case Rep 2015; 13: 5-7.



