Autores | Contacto
L Dumas, D Peroni, O Maino, C Acuña y R Tubio
Dumas Luciana: Médica de planta del sector de Dermatología Infantil del Hospital Castro Rendón
Peroni Daniela: Dermatóloga Infantil de consultorios San Lucas
Maino Osvaldo: Médico consultor del servicio de Dermatología del Hospital Castro Rendón
Auña Carina: Médica de planta de Laboratorio de Anatomía Patológica Dr. Tubio
Tubio Ricardo: Jefe de Laboratorio de Anatomía Patológica Dr. Tubio.
Consultorios Santa Mónica (Salta 147, Nuequén), Consultorios San Lucas (Gral. Fotheringam 155) dumasluciana@gmail.com, danyperoni@gmail.com
Los autores declaramos no poseer ningún tipo de conflicto de interés.
Dirección: Dra. Mirta Cristina Verdi
Recibido: 03.09.2018
Recibido primer Corrector: 01.12.2018
Recibido segundo corrector: 01.02.2019
Aceptado para su Publicación: 15.02.2019
Resumen | Palabras Claves
RESUMEN
Introducción: Las mastocitosis son un conjunto de trastornos clínicos, producidos todos ellos por una proliferación de mastocitos y su acumulación en varios órganos, entre los cuales el más común es la piel.
Objetivo: Presentar la experiencia de pacientes con mastocitosis oriundos de Neuquén atendidos en el consultorio de Dermatología pediátrica en un período de 5 años. Detallar formas clínicas, presentación, topografía de las lesiones y evolución.
Diseño: Se realizó un estudio descriptivo, retrospectivo de corte transversal, en el período comprendido entre abril de 2013 y marzo de 2018.
Materiales y Método: Se revisaron las Historias clínicas digitales de pacientes con diagnóstico de mastocitosis cutánea que concurrieron al consultorio de dermatología infantil en la ciudad de Neuquén.
Resultados: Se reunieron 23 casos de mastocitosis cutánea; de ellos el 60,87% corresponden a mastocitosis maculopapular y el 39,13%, a mastocitomas. No hubo diferencias significativas en cuanto al sexo. La mayoría de ellos presentó lesiones localizadas en tronco y miembros. El 95% tuvo signo de Darier positivo.
Conclusiones: En nuestra muestra la presentación clínica más frecuente fue la mastocitosis maculopapular y la edad de inicio fue antes del año de vida en la totalidad de los pacientes. Las lesiones se distribuyeron en tronco y miembros en la mayoría de los casos. Los pacientes con mastocitomas solitarios permanecieron estables; en los casos de mastocitosis maculopapular se utilizaron antihistamínicos, con buena evolución.
ABSTRACT
Introduction: Mastocytosis is a heterogeneous group of disorders, characterized by a proliferation of mast cells and its accumulation in several organs, being the skin the most frequently affected one.
Design: A descriptive, retrospective cross-sectional study, was conducted in the period from April 2013 to March 2018 in Neuquen city.
Materials and Method: Electronic medical records of patients diagnosed with cutaneous mastocytosis who attended to the pediatric dermatology clinic in Neuquen city were reviewed.
Results: We present 23 cases of cutaneous mastocytosis, of which 60,87% were maculopapular and 39,13% mastocytomas. There were no significant differences in terms of sexes. Most of them presented localized lesions in trunk and limbs. 95% had positive Darier´s sign.
Conclusions: In our sample, the most frequent clinical presentation was maculopapular mastocytosis, and the age of onset was during the first year of life in all patients. The majority of lesions were distributed over the trunk and limbs. Patients with mastocytoma remained stable; maculopapular patients recieved antihistamines, with good evolution.
Artículo | Referencias
Descargar archivo PDF aquí
INTRODUCCIÓN
Las mastocitosis engloban un conjunto de enfermedades caracterizadas por un acúmulo de mastocitos en la piel, con o sin afectación de otros órganos o sistemas. Nettleship y Tay hicieron la descripción original en una niña de 2 años. Ocho años más tarde, en 1878, Paul Erlich descubrió el mastocito. Al año siguiente, Sangster detalló el caso de un paciente con urticaria, prurito y pigmentación, y denominó al proceso erupción urticaria pigmentosa. Unna fue el primer autor que demostró que los mastocitos eran responsables de la erupción cutánea en pacientes con mastocitosis y, más de 60 años después, Ellis publicó el primer caso de afectación sistémica.1, 2
La Organización Mundial de la Salud las clasifica como:3
- Cutáneas:
- Mastocitosis maculopapular (Urticaria pigmentosa)
- Mastocitoma cutáneo
- Mastocitosis cutánea difusa
- Sistémicas (indolente, agresivas, asociada a otra hematopatía monoclonal y leucemia mastocitaria)
- Tumores sólidos de células mastocitarias
En el caso de las Mastocitosis cutáneas la infiltración mastocitaria solo ocurre en la piel. En las Sistémicas existe al menos un órgano extracutáneo afectado. El órgano más frecuentemente comprometido es la piel, seguido por la médula ósea y el tracto gastrointestinal.4
La etiología de las mastocitosis es desconocida. En los últimos años se han realizado grandes avances en el conocimiento fisiopatogénico del trastorno: las mutaciones somáticas del gen c-kit y la presencia de alteraciones inmunofenotípicas en los mastocitos son elementos importantes en la fisiopatogenia de las mastocitosis.5 La tirosin quinasa, también conocida como el receptor del factor de crecimiento de los mastocitos, se expresa en la superficie de éstos, y al ser activada induce el crecimiento de estas células y evita la apoptosis.3 Bodemer et al. realizaron un estudio en 50 niños (0-16 años) con mastocitosis mediante secuenciación del c-Kit en muestras cutáneas; detectaron mutaciones activantes de c-Kit en el 86% de los pacientes, en el codón 816 en el 42% de los casos y en otras localizaciones distintas del exón 17 (dominio extracelular y yuxtamembrana) en el 44%, sin poder establecer una correlación entre el tipo de mutación y el fenotipo, excepto la ausencia de mutaciones en el codón 816 cuando la edad de inicio era entre 3 y 16 años.6 Todos estos estudios apoyan el carácter clonal de las mastocitosis pediátricas, a pesar de su tendencia a la regresión espontánea en muchos casos.6,7
Se desconoce la incidencia y la prevalencia de las mastocitosis en la población general.8 Los dos sexos se ven afectados por igual y es más frecuente en la raza blanca. El inicio puede ocurrir en la edad pediátrica o en adultos. La evidencia publicada muestra que cerca de dos tercios de los pacientes con diagnóstico de mastocitosis son niños.9 Las formas cutáneas son generalmente propias de la infancia, y se pueden ver acompañadas de manifestaciones clínicas generalizadas con o sin infiltración sistémica.
Consideramos de interés realizar esta publicación por la infrecuencia de esta patología y la ausencia de publicaciones de mastocitosis cutánea pediátrica en la ciudad en Neuquén.
MATERIAL Y MÉTODOS
Se realizó un estudio de tipo descriptivo, retrospectivo y de corte transversal en el período comprendido desde abril de 2013 a marzo de 2018. Se revisaron las Historias Clínicas digitales de los pacientes con diagnóstico clínico de mastocitosis cutánea que concurrieron al consultorio de dermatología infantil de la ciudad de Neuquén y posteriormente se revisó la anatomía patológica de dichos pacientes.
Se consideraron como variables del estudio la edad de presentación de las lesiones, edad de consulta, forma clínica de mastocitosis, localización de las lesiones, signo de Darier, histopatología, tratamiento y exámenes complementarios.
RESULTADOS
Se realizó el análisis de las historias clínicas y se encontraron 23 pacientes con diagnóstico clínico de mastocitosis; de ellos 13 (56,5%) pertenecían al sexo masculino y 10 (43,5%) al sexo femenino.
En cuanto a la forma de presentación, se observó que el 60,87% (14) de los casos correspondían a mastocitosis maculopapular (MMP) (fotos 1 y 2); de ellos, 1 paciente presentaba el tipo ampollar y 39,13% (9), mastocitomas cutáneos (gráfico I). No se registraron casos de mastocitosis cutánea difusa.
La edad de consulta fue entre los 2 meses y 3 años; en el 48% de los casos, antes de los 6 meses de vida. En 4 pacientes se observaron lesiones desde el nacimiento, según referencia materna. Todos los pacientes debutaron con la mastocitosis antes del año de vida (gráfico II).
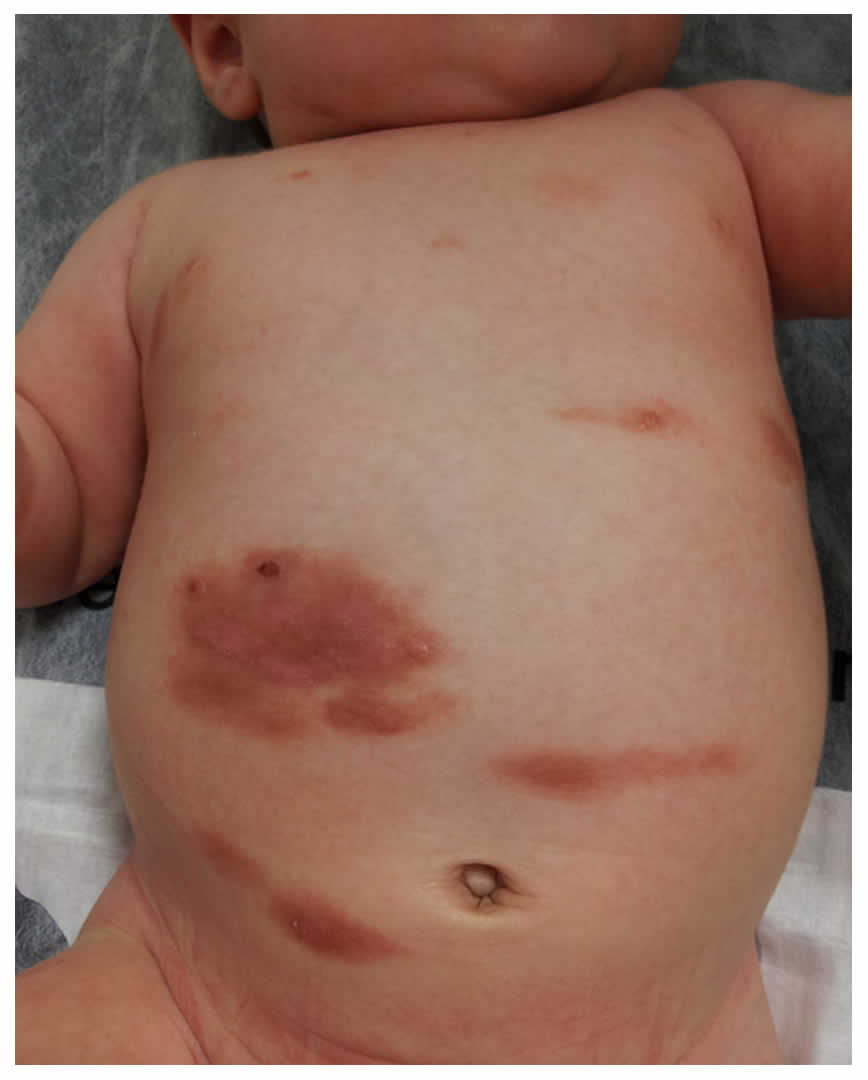
De los casos con MMP, 8 de ellos presentaron lesiones en tronco y miembros al momento de la consulta, otros 4 pacientes presentaron sólo lesiones en tronco y los 2 restantes, distribución en todos los segmentos corporales (gráfico III). El paciente con MMP ampollar desarrolló placas induradas de color amarillento a pardo-rojizas sobre las cuales asentaban ampollas (fotos 3, 4 y 5), que comprometían región cefálica, tronco, miembros superiores e inferiores, acompañadas de importante prurito y episodios de enrojecimiento generalizado (flushing).
En cuanto a la distribución de las lesiones en los pacientes con mastocitoma solitario (gráfico IV), estos presentaron placas de color pardo rojizas; 3 de ellos, localizadas en miembros inferiores; 1, en miembro superior; otros 3, en tronco y 1, en polo cefálico. Cabe destacar que 1 paciente presentó 2 lesiones, localizadas en tronco y miembro superior (fotos 6 y 7).
| Caso | Edad | Tiempo de evolución | Localización | Darier | Diagnóstico | ||
| 1 | 3 años | 3 años | Tronco | + | MMP | ||
| 2 | 3 años | 3 años | Tronco y miembros | + | MMP | ||
| 3 | 6 meses | 1 mes | Tronco y miembros | + | MMP | ||
| 4 | 2 meses | 2 meses | Región cefálica, tronco y miembros | + | MMP (ampollar) | ||
| 5 | 6 meses | 1 mes | Tronco y miembros | + | MMP | ||
| 6 | 6 meses | 3 meses | Tronco y miembros | + | MMP | ||
| 7 | 1 año | 6 meses | Tronco | + | MMP | ||
| 8 | 11 meses | 3 meses | Tronco y miembros | + | MMP | ||
| 9 | 6 meses | 2 meses | MII | + | Mastocitoma | ||
| 10 | 5 meses | 2 meses | Tronco y miembros | MMP | |||
| 11 | 1 año | 3 meses | Tronco y miembros | + | MMP | ||
| 12 | 2 meses | 1 mes | Tronco | + | MMP | ||
| 13 | 1 año | 5 meses | Región cefálica | + | Mastocitoma | ||
| 14 | 16 meses | 1 año | Región cefálica, tronco y miembros | + | MMP | ||
| 15 | 3 años | 2 años y 6 meses | Tronco y miembros | + | MMP | ||
| 16 | 3 meses | 1 mes | MSD | + | Mastocitoma | ||
| 17 | 3 años | 3 años | Tronco | + | Mastocitoma | ||
| 18 | 8 meses | 5 meses | Tronco | + | MMP | ||
| 19 | 5 meses | 4 meses | Tronco y MSI | + | Mastocitomas | ||
| 20 | 16 meses | 1 año | Tronco | + | Mastocitoma | ||
| 21 | 5 meses | 3 meses | MII | + | Mastocitoma | ||
| 22 | 6 meses | 5 meses | Tronco | + | Mastocitoma | ||
| 23 | 2 meses | 1 mes | MID | + | Mastocitoma | ||
Tabla I. Descripción de los pacientes. MMP: mastocitosis maculopapular; MII: miembro inferior izquierdo; MSD: miembro superior derecho; MSI: miembro superior izquierdo; MID: miembro inferior derecho.
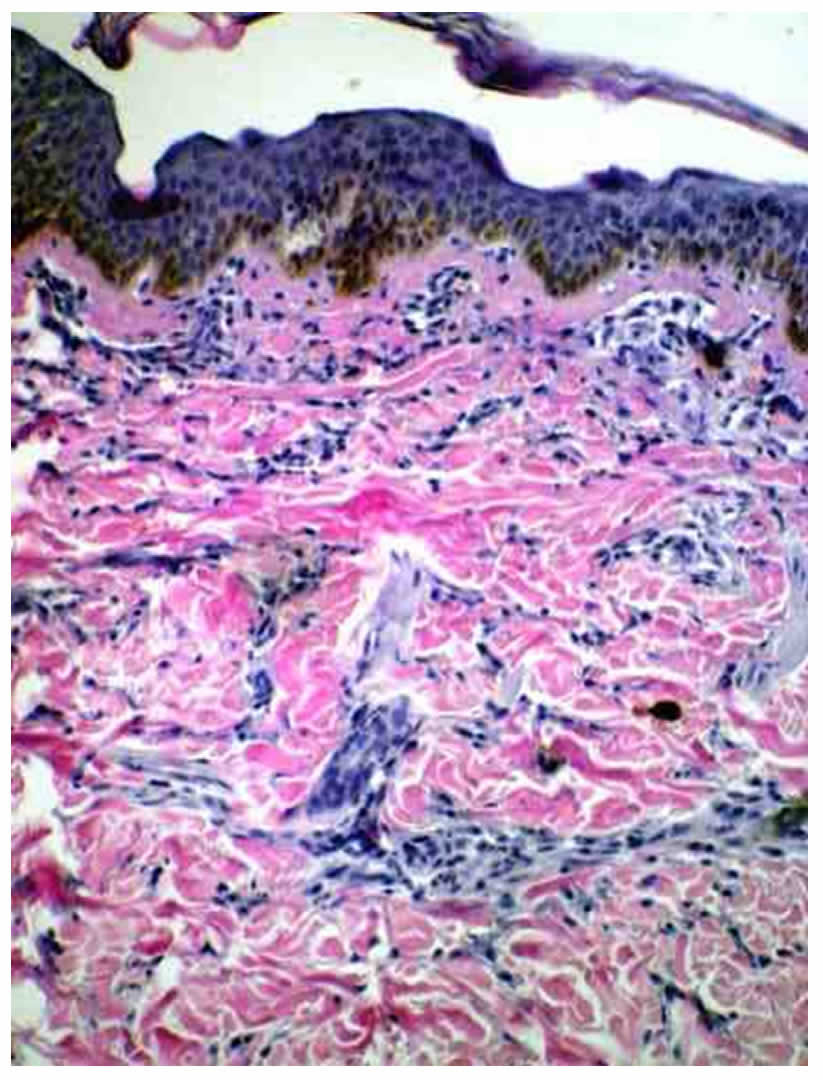
De la totalidad de los pacientes, a 17 (74%) se les realizó biopsia cutánea; estas correspondían a la totalidad de los pacientes con mastocitosis maculopapular (14) y a 3 niños con mastocitomas. Los 6 (26%) pacientes restantes tenían diagnóstico clínico de mastocitoma cutáneo, por lo cual no se les realizó biopsia de rutina. En el 100% de las biopsias, la anatomía patológica evidenció dermis papilar con infiltrado de mastocitos perivascular y perianexial (fotos 8, 9 y 10). En algunas histopatologías se observó epidermis con hiperpigmentación del estrato basal (foto 8).
A todos los pacientes con MMP se les solicitó laboratorio completo y ecografía abdominal. Fueron normales en todos ellos excepto el paciente con MMP ampollar, en quien el hemograma arrojó una anemia normocítica normocrómica.
En cuanto al tratamiento instaurado, el 52,2% recibió antihistamínicos H1 y presentaron mejoría clínica del enrojecimiento (flushing) y el prurito. Estos pacientes correspondían al grupo de MMP.
Sólo un paciente, con MMP ampollar, requirió del agregado de otros 2 antihistamínicos H1 concomitantes, ya que se observó enrojecimiento generalizado y la formación de ampollas en varias oportunidades.
El 95,65% (22) de los niños presentaron signo de Darier positivo al frotar las lesiones. En el caso restante no se contaba con este dato en la historia clínica.
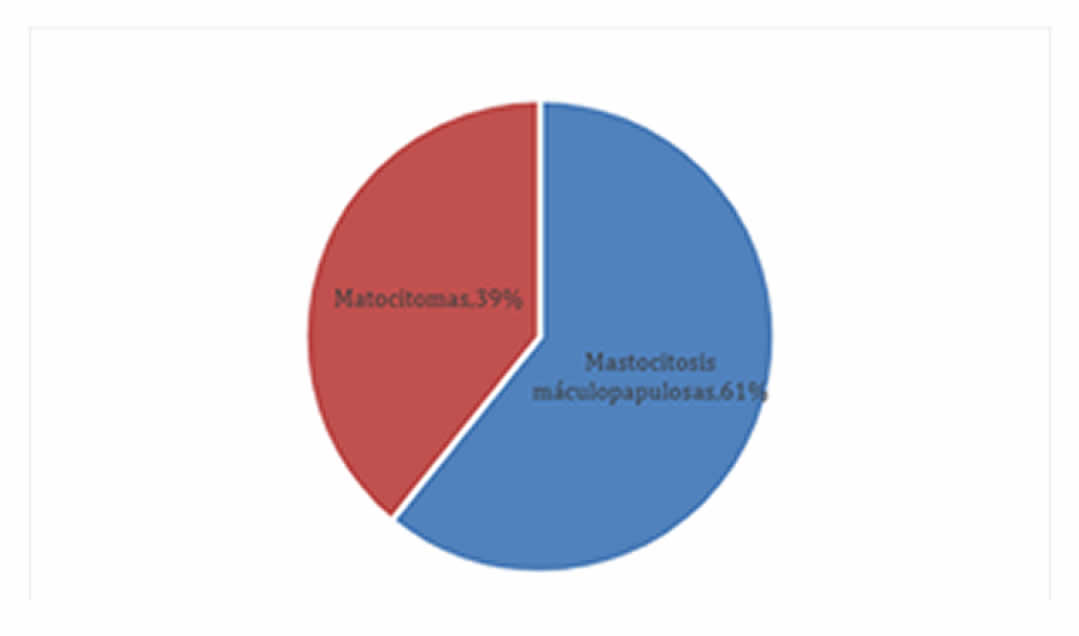 Gráfico I. Presentación clínica (n=23)
Gráfico I. Presentación clínica (n=23)



DISCUSIÓN
La mastocitosis es un trastorno caracterizado por una hiperplasia de los mastocitos en la médula ósea, el hígado, el bazo, los ganglios linfáticos, el tracto gastrointestinal y la piel.10
La piel es el órgano que se ve afectada con mayor frecuencia; ocurre en prácticamente el 100% de las formas pediátricas y en alrededor de un 85% de las mastocitosis del adulto.8
Dentro de la mastocitosis cutánea pueden diferenciarse tres formas clínicas: la mastocitosis maculopapular (MMP), que es la forma más frecuente; el mastocitoma solitario, segunda forma en frecuencia, y la mastocitosis cutánea difusa.11
En nuestro trabajo, el 60,87% de los pacientes presentaron MMP, la forma más frecuente, pero por debajo del 90% de prevalencia reportada en la literatura.10 Caracterizada por máculas y pápulas de coloración eritematosa, o con una pigmentación marrón más o menos intensa, de tamaño y número variable.11,12
De ellos, uno presentó ampollas tensas sobre placas de mastocitosis. Esta variante poco frecuente, más común en los neonatos o en lactantes, aparece de novo o como una complicación de la MMP,13 aunque en otros artículos es considerada una mastocitosis cutánea difusa.11,14,15
Se observó la presencia de mastocitomas solitarios en el 39,13% de los casos, lo que es similar a lo reportado por Dan Ben Amitai14 y colaboradores en un review de 180 pacientes, donde encontraron un 34,4%, y más alta que la publicada por García Percy, del 25% en una serie de 8 casos; pero notablemente mayor a lo publicado en la mayoría de la bibliografía.2,16-18 Los mastocitomas solitarios se presentan preferentemente en la infancia, como vesículas recidivantes y evanescentes seguidas de una placa infiltrada de consistencia elástica y color rosado, amarillo o marrón. Aunque generalmente es única,2,16,18-20 reportamos un paciente que presentó dos lesiones compatibles con mastocitoma: una en tronco y otra de aparición posterior en el brazo izquierdo (fotos 6 y 7).
En el presente trabajo se observó similar afectación en ambos sexos; a diferencia de la serie publicada por Rueda y colaboradores, donde se encontró un predominio en varones (relación 2:1).2,14 En el resto de la bibliografía se describe distribución similar por sexos.8,21-23
Si bien la mastocitosis puede afectar a todos los grupos etarios, la enfermedad suele aparecer en la primera década de la vida. La evidencia publicada muestra que cerca de dos tercios de los pacientes son niños9 y en más del 50% de los casos se manifiesta en los 2 primeros años. Existe otro pico de incidencia entre la segunda y quinta década de la vida.8
La mastocitosis de la infancia se puede presentar desde el período neonatal, en la lactancia (< 6 meses) o la niñez (6 meses a 16 años).22 El 60 a 80% de los pacientes con mastocitosis presentan lesiones durante el primer año de vida;3 el 15% restante ocurre entre los 2 y 15 años.1 En nuestro trabajo, todos los pacientes (100%) tuvieron lesiones cutáneas antes del primer año de vida, similar a lo publicado por Lange y colaboradores en un review de 101 casos, donde se observó en el 94%.9 En otro review de mastocitosis cutánea en niños, un análisis de 71 casos por Kiszewski y colaboradores, se refiere24 que el 92% de los casos presentaron lesiones en el primer año de vida. En nuestra casuística, en la mayoría de los casos (69%) las lesiones aparecieron antes de los 6 meses de vida. Este dato coincide nuevamente con el trabajo publicado por Lange, donde el inicio de la enfermedad ocurrió antes de la edad de 6 meses en el 73%.9
Por otro lado, en parte de la bibliografía consultada se observó que cerca del 25% de las lesiones cutáneas son congénitas.21,23 En nuestra serie, 4 casos (18%) se obsevaron al nacimiento, igual a lo publicado por Dan Ben Amitai y colaboradores (18,8%).14
Con respecto a la topografía de las lesiones, en los pacientes con MMP el sector más comprometido fue el tronco (100%), seguido por las extremidades (71%), lo que concuerda con la bibliografía.14,22,25-27 En dos pacientes hubo compromiso de región cefálica, tronco y miembros, y la cara y cuello fueron localizaciones poco frecuentes.3 Además, se observó en uno de ellos la presencia de ampollas tensas sobre placas de mastocitosis. Con respecto a los mastocitomas, el sector más comprometido fueron las extremidades, seguido por el tronco; 1 solo paciente presentó compromiso cefálico, similar a lo reportado por la literatura.14,16
El diagnóstico de la mastocitosis cutánea se fundamenta en la clínica, la positividad del signo de Darier y el examen histológico.3,10,22 Las lesiones cutáneas son la clave diagnóstica en muchos pacientes; un dermatólogo experto diagnostica la mastocitosis cutánea por los hallazgos clínicos con un porcentaje de éxito superior al 90%.26 El síntoma local más frecuente es el prurito, seguido por el flushing (crisis de enrojecimiento fácil y tronco superior, con sensación de calor). Se describen en hasta un 83% y un 65% respectivamente;4 esto se observó en los pacientes con MMP en este trabajo.
El signo de Darier se busca realizando una fricción sobre la lesión, que produce eritema y una reacción urticariforme localizada. Es producido por la degranulación de los mastocitos y la consiguiente liberación de los mediadores.2,3 Es altamente sensible y específico aunque su ausencia no excluye el diagnóstico de mastocitosis.4 En nuestra muestra, tuvimos en el 95,65% de los casos la presencia de este signo, similar a lo descrito en la literatura10,18,22 y también en el trabajo de Kiszewski.24
En el examen histológico se observa aumento de la densidad mastocitaria, hasta cinco veces más en la dermis superficial, principalmente alrededor de los vasos sanguíneos y anexos tegumentarios, los cuales se identifican con tinciones especiales (azul de toluidina o Giemsa).1 El número de mastocitos es 4 a 8 veces mayor en la dermis de pacientes con mastocitosis en comparación con la piel normal; y 2 o 3 veces respecto de pacientes con enfermedades inflamatorias de la piel.28,29
La base del tratamiento consiste en evitar los factores que puedan provocar la degranulación de los mastocitos.2,14,30
Recomendaciones para evitar la liberación de histamina:
Factores físicos
- Baños o duchas con agua fresca
- Evitar temperaturas extremas
- Uso de aire acondicionado en casa (alivio del prurito y enrojecimiento)
- Evitar cambios bruscos de temperatura
- Evitar ropa que ejerza presión excesiva o roce constante
- No frotar la piel al secarla
- Terminar el secado con un secador con aire a temperatura templada
- Evitar maniobras de provocación, como buscar el signo de Darier
- Para lesiones en la cabeza: cortar el pelo con tijeras, evitar tirones de pelo y traumatismos en la cabeza
Factores emocionales
- Evitar estrés y ansiedad (liberación de mediadores)
Fármacos
- Excluir la morfina y todos sus derivados como analgésicos
- Evitar el uso de otros analgésicos no esteroideos (ácido mefenámico, diclofenaco, ibuprofeno, indometacina, ketorolaco)
- No usar beta o alfabloqueadores
- Evitar el uso de aspirina o fármacos que contengan ácido acetilsalicílico
- Precaución con el uso de medios de contraste empleados para estudios radiográficos
- En caso de anestesia general, se debe tener precaución con el uso de relajantes musculares o inductores (no usar betabloqueadores)
Misceláneo
- Evitar el uso de coloides: moléculas de alto peso molecular empleadas en casos de hipotensión o hipovolemia como el dextrano (infrecuente)
- Evitar ingesta de alcohol
- Evitar el uso de alimentos con gran cantidad de histamina: bebida fermentadas (vino, cervezas), alimentos fermentados (quesos), embutidos, conservas, pescados y mariscos, tomate y espinaca
- Evitar alimentos liberadores de histamina (alcohol, crustáceos, clara de huevo, fresas y moras, plátanos, cacahuates, nueces, chocolate, colorantes artificiales)
- Puede haber aparición de lesiones en caso de fiebre o brote dentario
- Evitar la picadura de insectos
- Se deben seguir los programas habituales de vacunación
- En caso de parto se puede realizar anestesia epidural
Los antagonistas de la histamina son la opción de primera elección; los síntomas cutáneos como flushing, prurito y urticaria son mediados primariamente por los receptores H1, por lo que pueden ser controlados por los antihistamínicos específicos.4
Los antihistamínicos H2 se utilizan cuando las lesiones cutáneas son extensas y existen síntomas como diarrea, taquicardia, flushing, etc. Los anti-H2 deben administrarse siempre con los anti-H1, ya que aisladamente carecen de efectos terapéuticos en las reacciones de hipersensibilidad cutánea.30
En nuestra muestra se indicaron antihistamínicos H1 al 52% de los pacientes. Sólo un paciente requirió la combinación de 2 antihistamínicos H1 de primera y segunda generación, por falta de respuesta.
CONCLUSIONES
Para destacar del presente estudio surge que la presentación más frecuente de mastocitosis corresponde a la mastocitosis maculopapular y que la edad de comienzo de las lesiones en todos nuestros pacientes fue antes del año de vida. Las lesiones se distribuyeron en tronco y miembros en la mayoría de los casos. Los pacientes con mastocitomas solitarios permanecieron estables. En los casos de mastocitosis maculopapular se utilizaron antihistamínicos, con buena evolución.
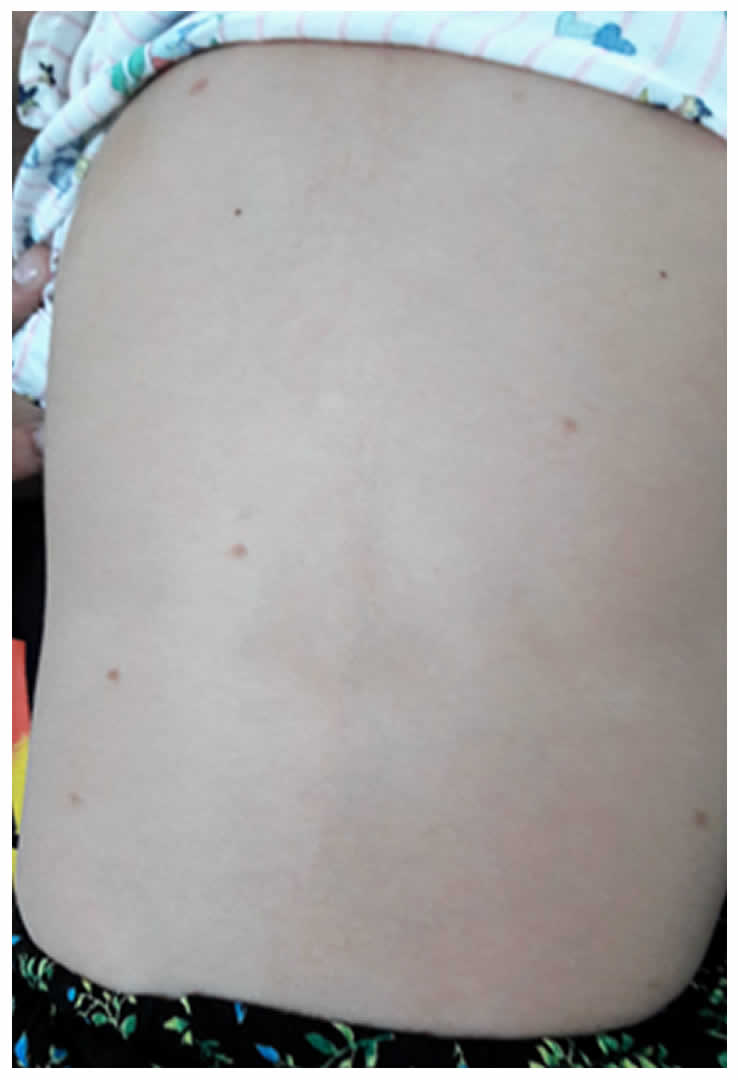 Foto 1. Máculas pardo-amarronadas en tronco
Foto 1. Máculas pardo-amarronadas en tronco







REFERENCIAS
- Maldonado-Colín G, Campos-Cabrera B y García-Romero M.T. Mastocitosis cutánea: lo que el pediatra debe saber. Alergia, asma e inmunología pediátricas. 2015, 24 (3): 78-85.
- Rueda M, Yarza M, Colina V et al. Cutaneous mastocytosis: 10 years experience review at the Dermatology Department of Hospital General de Niños Pedro Elizalde. Dermatología Argentina. 2010; 17 (1): 32-39.
- Garcia J, Wattiez V, Aquino N, Aldama A, Gorostiaga G, Rivelli V y Mendoza G. Mastocitosis cutánea en lactante. Pediatr. (Asunción) 2016; 43 (2): 145-150.
- Moll-Manzur C, Araos-Baeriswyl E, Downey C y Dossi M T. Urticaria Pigmentosa: aspectos clínicos y terapéuticos para el pediatra. Arch Argent Pediatra 2016; 114 (4): 378-384.
- Azaña J.M, Torrelo A y Matito A. Actualización en mastocitosis. Parte 1: fisiopatología, clínica y diagnóstico. Actas Dermosifiliogr. 2016; 107(1): 5-14.
- Bodemer C, Hermine O, Palmerini F, Yang Y, Grandpeix-Guyodo C, Leventhal PS et al. Pediatric mastocytosis is a clonal disease associated with D816V and other activating c-KIT mutations. J Invest Dermatol. 2010; 130: 804-815.
- Metcalfe DD. Mast cells and mastocytosis. Blood. 2008; 112: 946-956.
- De la Hoz B, González de Olano D, Álvarez I, Sánchez L, Núñez R, Sánchez I y Escribano L. Guías clínicas para el diagnóstico, tratamiento y seguimiento de las mastocitosis. An. Sist. Sanit. Navar. Ener/abr 2008, 31 (1). DOI: 10.4321/S1137-66272008000100002.
- Lange M, Niedoszytko M, Renke J, Glen J y Nedoszytko B. Clinical aspects of paediatric mastocytosis: a review of 101 cases. J Eur Acad Dermatol Venereol. 2013; 27 (1): 97-102.
- Tharp M. Mastocitosis. En: Goldsmith L, Katz S, Gilchrest B, Paller A, Leffell D y Wolff K, editores. “Fitzpatrick dermatología en medicina general”. 8a edición, Editorial Médica Panamericana, Ciudad de México, México. 2014; 1809-1818.
- Azaña J.M, Torrelo A y Matito A. Actualización en mastocitosis. Parte 2 categorías, pronóstico y tratamiento. Actas Dermosifiliogr. 2016; 107(1): 15-22.
- Lange M, Nedoszytko B, Gorska A, Zawrocki A, Sobjanek M y Kozlowski D. Mastocytosis in children and adults: Clinical disease heterogeneity. Arch Med Sci. 2012; 8: 533541.
- Bocian M. Infiltraciones cutáneas. En: Larralde M, Abad E y Luna P, editores. “Dermatología pediátrica”. 2a edición, Ediciones Journal Buenos Aires, Argentina. 2010; 421-426.
- Ben Amitai D, Metzker A y Cohen HA. Pediatric Cutaneous Mastocytosis: a review of 180 patients. IMAJ 2005; 7: 320-322.
- Hyun J L, Mi J J, E Young B, Seung BH, Dae CJ, Jin Han K y Young MP. Bullous cutaneous mastocytosis, a rarely reported disease in Asian children. Asian Pac J Allergy Immunol. 2014; 32: 354-357
- Non Hyeon Ha, Yoo Jung Lee, Myong Chul Park, Il Jae Lee, Sue Min Kim y Dong Ha Park. Solitary mastocytoma presenting at birth. Arch Craniofac Surg 2018 jun;19 (2):127-130
- Chang IJ, Yang CY, Sung FY y Ng KY. A red-brown plaque on the nape. Solitary mastocytoma. Arch Dermatol. 2004; 140: 1275-1280.
- Meni C, Bruneau J, Georgin-Lavialle S, de Le Sache PL, Damaj G, Hadj-Rabia S et al. Paediatric mastocytosis: A systematic review of 1747 Br J Dermatol. 2015; 172: 642-651.
- Tamay Z y Ozceker D. Current approach to cutaneous mastocytosis in childhood. Turk Pediatri Ars 2016; 51: 123-127.
- Alvarez-Twose I, Vañó-Galván S, Sánchez-Muñoz L, Morgado JM, Matito A, Torrelo A et al. Increased serum baseline tryptase levels and extensive skin involvement are predictors for the severity of mast cell activation episodes in children with mastocytosis. Allergy 2012; 67: 813-821.
- Hartmann K y Henz BM. Mastocytosis: recent advances in defining the disease. Br J Dermatol. 2001; 144 (4): 682-695.
- Castells M, Metcalfe DD y Escribano L. Guidelines for the diagnosis and treatment of cutaneous mastocytosis in children. Am J Clin Dermatol. 2011; 12 (4): 259-270.
- Hartmann K y Metcalfe DD. Pediatric mastocytosis. Hematol Oncol Clin North Am. 2000; 14 (3): 625-640.
- Kiszewski A, Durán-Mckinster C, Orozco-Covarrubias L, Gutierrez- Catrellón P et al. Cutaneous mastocytosis in children: a clínicas análisis of 71 cases. J. Eur. Acad. Dermatol. Venereol. 2004; 18: 285-290.
- Escribano L, Akin C, Castells M, Orfao A y Metcalfe D. Mastocytosis. Current concepts in diagnosis and treatment. Ann Hematol. 2002; 81: 677-690.
- Conejos-Miquel MD, Alvarez-Twose I, Gil-Diaz M y Sevilla Machuca I. Mastocitosis: actualización y aspectos de interés para el médico de Atención Primaria. Semergen. 2010; 36: 283-289.
- Brockow K y Metcalfe DD. Chem Immunol Allergy. 2010; 95: 110-124.
- Hartmann K, Escribano L, Grattan C, Brockow K et al. Cutaneous manifestations in patients with mastocytosis: Consensus reporte oficial the European competente network on mastocytosis; The American Academy of Allergy, Asthma & Immunology; and the European Academy of Allergology and Clinical immunology. J Allergy clin immunol. 2016Jan; 137(1):35-45.
- Valent P, Akin C, Escribano L, Fodinger M, Hartmann K, Brockow K et al. Standards and standardization in mastocytosis: Consensus statements on diagnostics, treatment recommendations and response criteria. Eur J Clin Invest. 2007; 37: 435-453.
- García Rodríguez V E, López Almaraz R, González Barrios D, González de Eusebio A, Pérez Robayna N, Suárez Hernández J y Sánchez González R. Mastocitosis cutánea difusa. Can Ped. 2009; 33 (1): 21-25.
Referencias
REFERENCIAS
- Maldonado-Colín G, Campos-Cabrera B y García-Romero M.T. Mastocitosis cutánea: lo que el pediatra debe saber. Alergia, asma e inmunología pediátricas. 2015, 24 (3): 78-85.
- Rueda M, Yarza M, Colina V et al. Cutaneous mastocytosis: 10 years experience review at the Dermatology Department of Hospital General de Niños Pedro Elizalde. Dermatología Argentina. 2010; 17 (1): 32-39.
- Garcia J, Wattiez V, Aquino N, Aldama A, Gorostiaga G, Rivelli V y Mendoza G. Mastocitosis cutánea en lactante. Pediatr. (Asunción) 2016; 43 (2): 145-150.
- Moll-Manzur C, Araos-Baeriswyl E, Downey C y Dossi M T. Urticaria Pigmentosa: aspectos clínicos y terapéuticos para el pediatra. Arch Argent Pediatra 2016; 114 (4): 378-384.
- Azaña J.M, Torrelo A y Matito A. Actualización en mastocitosis. Parte 1: fisiopatología, clínica y diagnóstico. Actas Dermosifiliogr. 2016; 107(1): 5-14.
- Bodemer C, Hermine O, Palmerini F, Yang Y, Grandpeix-Guyodo C, Leventhal PS et al. Pediatric mastocytosis is a clonal disease associated with D816V and other activating c-KIT mutations. J Invest Dermatol. 2010; 130: 804-815.
- Metcalfe DD. Mast cells and mastocytosis. Blood. 2008; 112: 946-956.
- De la Hoz B, González de Olano D, Álvarez I, Sánchez L, Núñez R, Sánchez I y Escribano L. Guías clínicas para el diagnóstico, tratamiento y seguimiento de las mastocitosis. An. Sist. Sanit. Navar. Ener/abr 2008, 31 (1). DOI: 10.4321/S1137-66272008000100002.
- Lange M, Niedoszytko M, Renke J, Glen J y Nedoszytko B. Clinical aspects of paediatric mastocytosis: a review of 101 cases. J Eur Acad Dermatol Venereol. 2013; 27 (1): 97-102.
- Tharp M. Mastocitosis. En: Goldsmith L, Katz S, Gilchrest B, Paller A, Leffell D y Wolff K, editores. “Fitzpatrick dermatología en medicina general”. 8a edición, Editorial Médica Panamericana, Ciudad de México, México. 2014; 1809-1818.
- Azaña J.M, Torrelo A y Matito A. Actualización en mastocitosis. Parte 2 categorías, pronóstico y tratamiento. Actas Dermosifiliogr. 2016; 107(1): 15-22.
- Lange M, Nedoszytko B, Gorska A, Zawrocki A, Sobjanek M y Kozlowski D. Mastocytosis in children and adults: Clinical disease heterogeneity. Arch Med Sci. 2012; 8: 533541.
- Bocian M. Infiltraciones cutáneas. En: Larralde M, Abad E y Luna P, editores. “Dermatología pediátrica”. 2a edición, Ediciones Journal Buenos Aires, Argentina. 2010; 421-426.
- Ben Amitai D, Metzker A y Cohen HA. Pediatric Cutaneous Mastocytosis: a review of 180 patients. IMAJ 2005; 7: 320-322.
- Hyun J L, Mi J J, E Young B, Seung BH, Dae CJ, Jin Han K y Young MP. Bullous cutaneous mastocytosis, a rarely reported disease in Asian children. Asian Pac J Allergy Immunol. 2014; 32: 354-357
- Non Hyeon Ha, Yoo Jung Lee, Myong Chul Park, Il Jae Lee, Sue Min Kim y Dong Ha Park. Solitary mastocytoma presenting at birth. Arch Craniofac Surg 2018 jun;19 (2):127-130
- Chang IJ, Yang CY, Sung FY y Ng KY. A red-brown plaque on the nape. Solitary mastocytoma. Arch Dermatol. 2004; 140: 1275-1280.
- Meni C, Bruneau J, Georgin-Lavialle S, de Le Sache PL, Damaj G, Hadj-Rabia S et al. Paediatric mastocytosis: A systematic review of 1747 Br J Dermatol. 2015; 172: 642-651.
- Tamay Z y Ozceker D. Current approach to cutaneous mastocytosis in childhood. Turk Pediatri Ars 2016; 51: 123-127.
- Alvarez-Twose I, Vañó-Galván S, Sánchez-Muñoz L, Morgado JM, Matito A, Torrelo A et al. Increased serum baseline tryptase levels and extensive skin involvement are predictors for the severity of mast cell activation episodes in children with mastocytosis. Allergy 2012; 67: 813-821.
- Hartmann K y Henz BM. Mastocytosis: recent advances in defining the disease. Br J Dermatol. 2001; 144 (4): 682-695.
- Castells M, Metcalfe DD y Escribano L. Guidelines for the diagnosis and treatment of cutaneous mastocytosis in children. Am J Clin Dermatol. 2011; 12 (4): 259-270.
- Hartmann K y Metcalfe DD. Pediatric mastocytosis. Hematol Oncol Clin North Am. 2000; 14 (3): 625-640.
- Kiszewski A, Durán-Mckinster C, Orozco-Covarrubias L, Gutierrez- Catrellón P et al. Cutaneous mastocytosis in children: a clínicas análisis of 71 cases. J. Eur. Acad. Dermatol. Venereol. 2004; 18: 285-290.
- Escribano L, Akin C, Castells M, Orfao A y Metcalfe D. Mastocytosis. Current concepts in diagnosis and treatment. Ann Hematol. 2002; 81: 677-690.
- Conejos-Miquel MD, Alvarez-Twose I, Gil-Diaz M y Sevilla Machuca I. Mastocitosis: actualización y aspectos de interés para el médico de Atención Primaria. Semergen. 2010; 36: 283-289.
- Brockow K y Metcalfe DD. Chem Immunol Allergy. 2010; 95: 110-124.
- Hartmann K, Escribano L, Grattan C, Brockow K et al. Cutaneous manifestations in patients with mastocytosis: Consensus reporte oficial the European competente network on mastocytosis; The American Academy of Allergy, Asthma & Immunology; and the European Academy of Allergology and Clinical immunology. J Allergy clin immunol. 2016Jan; 137(1):35-45.
- Valent P, Akin C, Escribano L, Fodinger M, Hartmann K, Brockow K et al. Standards and standardization in mastocytosis: Consensus statements on diagnostics, treatment recommendations and response criteria. Eur J Clin Invest. 2007; 37: 435-453.
- García Rodríguez V E, López Almaraz R, González Barrios D, González de Eusebio A, Pérez Robayna N, Suárez Hernández J y Sánchez González R. Mastocitosis cutánea difusa. Can Ped. 2009; 33 (1): 21-25.
