Autores | Contacto
Baêta IGR.1, Oliveira NR.1, Castro LAM.1, Furlan LMA1, Rivera AVR.2
1 Universidad Federal de São João del-Rei, Brasil.
2 Universidad Libre Seccional Barranquilla, Colombia.
Correspondencia: Natália Rodrigues de Oliveira (Oliveira NR).
E-mail: n.ataliarodrigues@live.com
Dirección postal: Rua Sebastião Gonçalves Coelho, 400 – Bairro Chanadour – Divinópolis – MG – CEP.: 35.501-296
Teléfono: +55(37)3222-2279
Recibido: 26-12-2019
Recibido primer Corrector: 15-01-2020
Recibido segundo corrector: 20-02-2020
Aceptado para su Publicación: 25-03-2020
Los autores no presentan conflicto de interés económico alguno.
Resumen | Palabras Claves
RESUMEN:
El síndrome de Melkersson-Rosenthal (SMR) es una entidad clínica rara, de patogénesis desconocida. Se manifiesta característicamente por edema orofacial recidivante, lengua fisurada y parálisis recurrente del nervio facial. Representando así un desafío diagnóstico y terapéutico, además de generar importante compromiso social al individuo acometido. El presente artículo tiene como objetivo describir el caso de un paciente de 15 años de edad que presentó: edema labial, lengua fisurada y queilitis granulomatosa al examen histopatológico, llevándose a consideración la hipótesis del síndrome citado, con resultados satisfactorios al tratamiento establecido.
PALABRAS CLAVE: Síndrome de Melkersson-Rosenthal, Lengua Fisurada, Nervio Facial, Enfermedades de la Piel, Enfermedades del Nervio Facial.
ABSTRACT:
Melkersson-Rosenthal syndrome (MRS) is a rare clinical entity with an unknown pathogenesis. It clinically manifests in orofacial edema, plicated tongue and recurrent paralysis of the facial nerve. It represents a diagnostic and therapeutic challenge, and has an important psycosocial impact on the affected individual. This study describes the case of a 15-year-old patient who presented with labial edema, plicated tongue and granulomatous cheilitis on histopathological examination, for which a diagnosis of MRS was proposed. The patient showed a good response to treatment.
KEY WORDS: Melkersson-Rosenthal Syndrome, Tongue, Fissured, Facial Nerve, Skin Diseases, Facial Nerve Diseases.
Artículo
Descargar archivo PDF aquí
INTRODUCCIÓN:
El síndrome de Melkersson-Rosenthal (SMR) es una condición poco común, con una incidencia estimada de 0,08% 1, caracterizada por parálisis periférica del VII par craneal (nervio facial), edema facial y lengua fisurada. Los síntomas se manifiestan comúnmente en la segunda década de vida, sin predilección alguna por sexo o raza.2 La presentación de la triada clásica es poco común, dificultando así el diagnóstico. La etiología del SMR aún es desconocida, pero existen en la literatura correlaciones con disturbios vasomotores, alergias, factores genéticos, infecciones y mecanismos autoinmunes.2, 4 El diagnóstico es realizado por la presencia de alguno o todos los síntomas clásicos y del examen histopatológico del labio, que presenta cambios propios de queilitis granulomatosa.1, 2
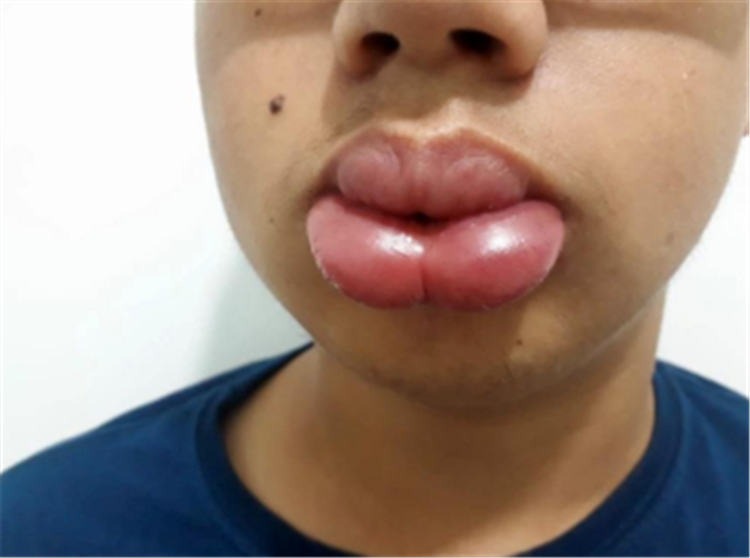
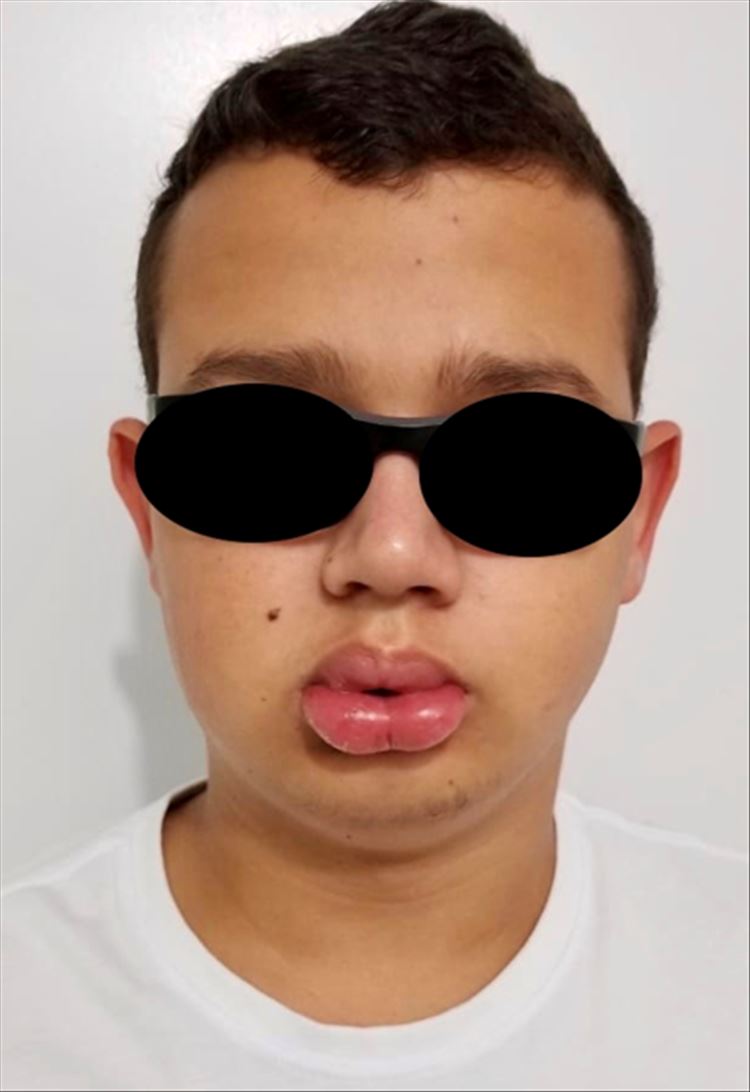
Relato de caso: Paciente de sexo masculino, 15 años, sin comorbilidades previas, se presenta a consulta externa por Dermatología pedido en interconsulta por el servicio de Alergia, por edema labial generalizado desde hace dos meses. Refiere episodio de edema perilabial, de menor intensidad, hace aproximadamente un año, que tuvo mejoría bajo tratamiento con corticoides en dosis no especificada. Niega síntomas de parálisis facial. Relata estar haciendo uso de antihistamínico (Clorhidrato de Fexofenadina) y corticoide en dosis baja, sin aparente mejora. Al examen fue evidenciado edema importante en labio inferior y en labio superior pero siendo en este último de menor intensidad, concomitante con lengua fisurada (figura1).
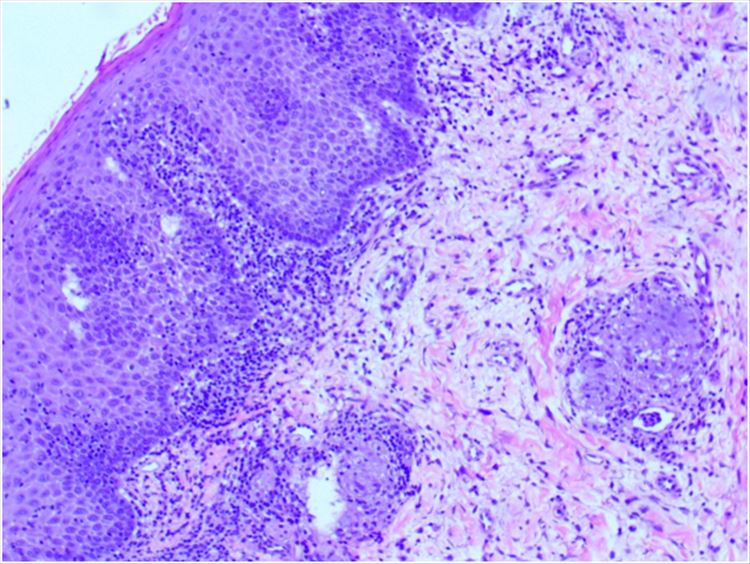
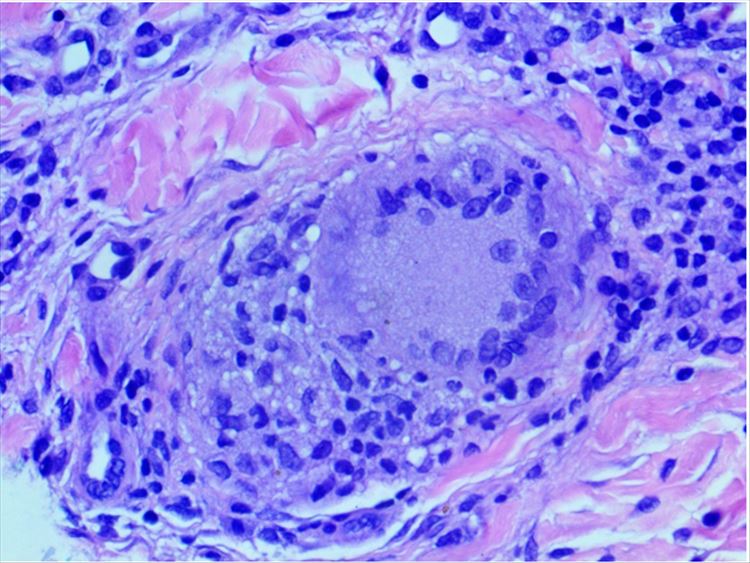
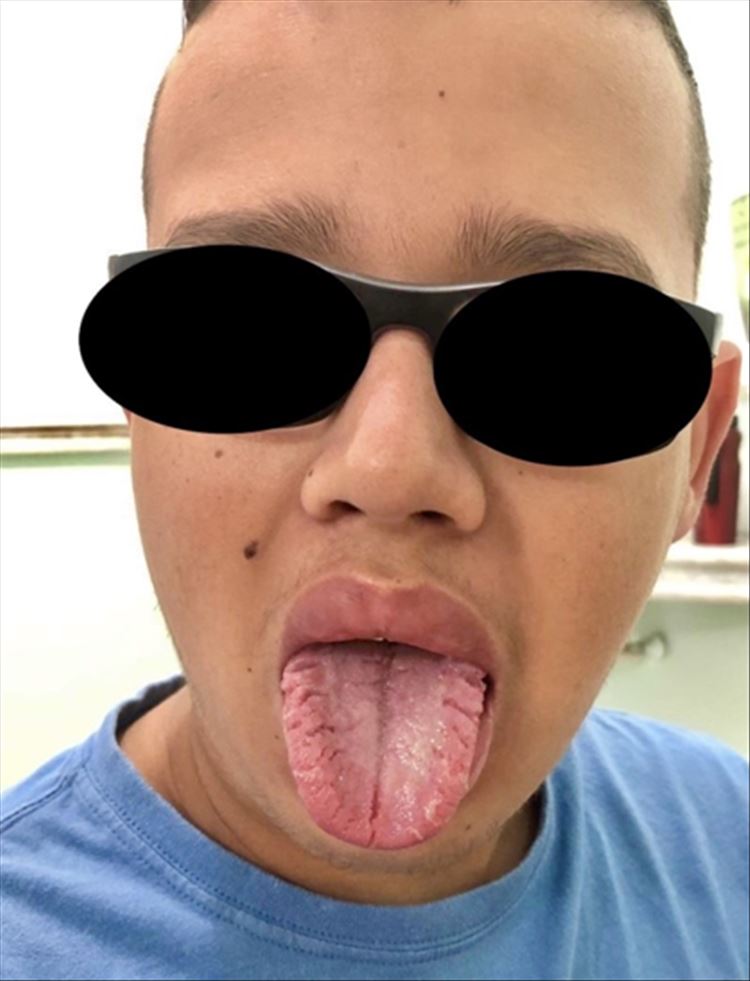
De la biopsia de labio inferior realizada previamente, reportó queilitis crónica granulomatosa (figuras 2 y 3), con estudio para hallazgo de hongos y baciloscopia con coloración Ziehl- Neelsen negativos. Con el objetivo de excluir otros diagnósticos, se estudió IGE con variantes específicas para alérgenos alimentarios identificados como FX1, FX2, FX3 y FX5. Que reportó valores bajos y se solicitó medición de C1 esterasa, el cual también arrojó resultados dentro de los límites de normalidad. Paraclínicos que incluyeron hemograma y bioquímica normales.
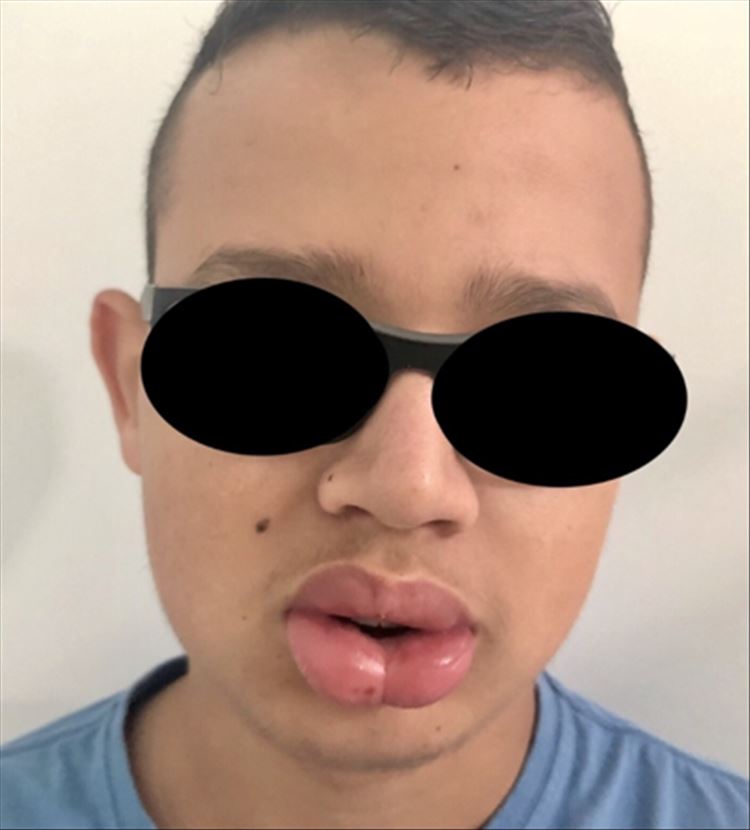
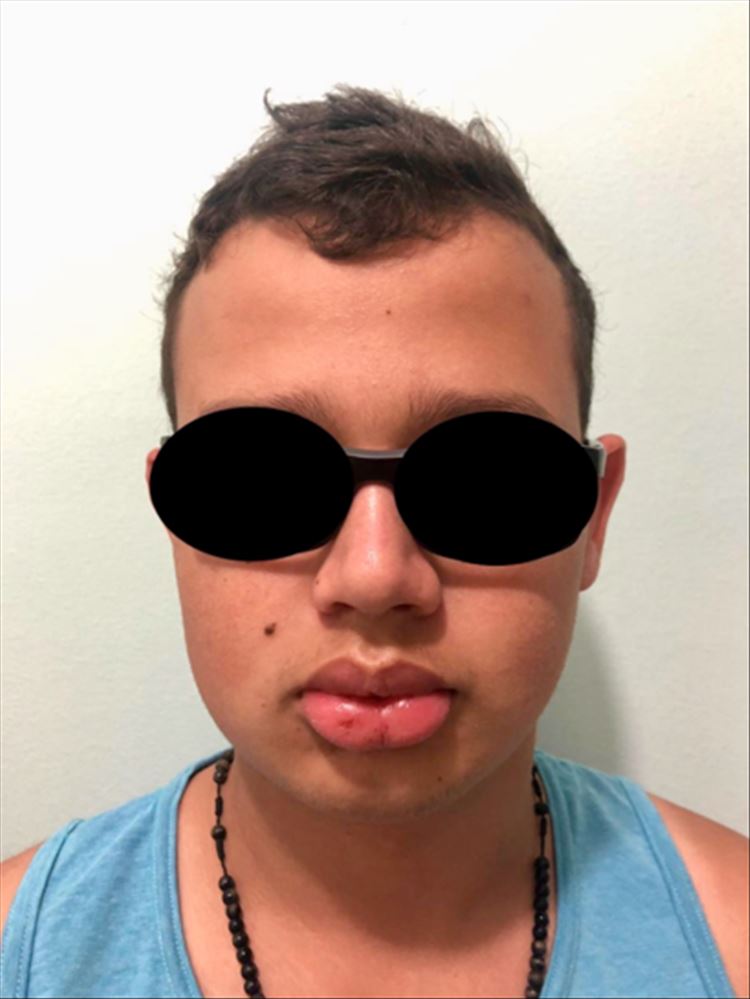
La asociación de edema labial, lengua fisurada y queilitis granulomatosa, determinó el diagnóstico de Síndrome de Melkersson-Rosenthal. Fue instaurado el manejo con Prednisona 200mg y Loratadina 10mg. Luego de 15 días, el paciente asiste a control por consulta externa con reducción del edema en labio superior e inferior (Figuras 4 y 5). La dosis de Prednisona fue ajustada para 10mg, mientras que la dosis de Loratadina se mantuvo. En una tercera consulta, posterior a un mes de tratamiento, fue aún más notoria la importante mejoría del cuadro clínico (Figura 6). Se programó una consulta pasados 2 meses para llevar un seguimiento, siendo para entonces aún más evidente el retroceso del edema (Figura 7), dando la posibilidad de continuar el tratamiento únicamente con Loratadina 10mg.
Discusión: El síndrome de Melkersson-Rosenthal, es una afección neuromucocutánea rara, representada por un edema orofacial recidivante e indoloro, lengua fisurada y parálisis facial periférica recurrente, comprometiendo unilateral o bilateralmente. Tales manifestaciones pueden presentarse concomitantemente o no, con intervalos de meses o años pero, generalmente se presenta uno o dos de los síntomas, caracterizándose como mono u oligosintomatico.2,-5 Apenas del 8 a 25% de las personas que padecen este síndrome, presenta el cuadro en su totalidad.2
Otros signos y síntomas componen criterios menores que pueden hacer parte del síndrome, como lo es el compromiso de otros pares craneales, hiperhidrosis y migraña.4 El edema orofacial es la manifestación predominante, clásicamente de presentación en el labio superior, no eritematoso, asimétrico, no pruriginoso, indoloro, el cual es clasificado como queilitis granulomatosa de Miescher y caracterizado histopatológicamente por la presencia de un proceso inflamatorio crónico, con granulomas epitelioides no caseosos, infiltrado mononuclear circundante, células gigantes de Langhans e infiltrado linfoplasmocitario perivascular. El labio inferior así como la nariz, párpados, región temporal, mejillas y mucosa de los maxilares, también pueden edematizarse. La lengua fisurada es una señal común, pero no obligatoria para el diagnóstico del síndrome. La parálisis facial periférica acostumbra a surgir de forma súbita, siendo unilateral o bilateral, completa o incompleta, cuyo aparecimiento se da antes de los 20 años, siendo posible entrar en retroceso o progresar como enfermedad, siendo constante y duradera.5 En cuanto al paciente, aunque aún no haya cursado con parálisis facial, uno de los síntomas cardinales de este síndrome, presenta un cuadro clínico rico en manifestaciones características: edema recidivante, lengua fisurada e hiperhidrosis, además de biopsia labial confirmando queilitis granulomatosa.
El desafío diagnóstico surge cuando el edema labial aparece de forma monosintomática, lo que es típico del síndrome. El diagnóstico diferencial incluye reacciones inmunológicas, como hipersensibilidad tipo I, dermatitis por irritantes; infecciones: como celulitis; enfermedades inflamatorias o infiltrativas: como amiloidosis; neoplasias; enfermedades granulomatosas: como sarcoidosis y otras.6 En cuanto a la parálisis facial, clínicamente no se diferencia de la Parálisis de Bell.5
En el presente caso, se descartó la hipótesis inmunológica a través de exámenes específicos y la historia clínica.
La respuesta terapéutica habitual acostumbra a ser pobre, siendo los corticoesteroides los agentes de primera línea en la reducción del edema orofacial. La descompresión quirúrgica del nervio facial puede llegar a ser necesaria.2 En el cuadro clínico en cuestión, hubo respuesta satisfactoria al tratamiento instituido, este fue mantenido hasta la resolución completa.
Otro aspecto a ser considerado es el compromiso psicosocial del paciente, especialmente en la adolescencia. Dado el impacto negativo y el estigma que algunas enfermedades cutáneas presentan, principalmente aquellas localizadas en cara es sabido que 1/3 de los pacientes dermatológicos presentan repercusiones emocionales.7 Al tratarse de un síndrome infrecuente es importante que haya conocimiento de esta condición para poder posibilitar la sospecha diagnóstica del dermatólogo que realiza la atención2, acortando el tiempo para el diagnóstico y manejo adecuados.
Conclusión: El SMR es un diagnóstico poco común y difícil, ya que su presentación raramente envuelve la triada clásica. Sin embargo, su correcta identificación es de suma importancia para un mejor manejo terapéutico y consecuentemente, para la mejoría de la condición clínica del paciente
Descripción de las imágenes:
Referencias
REFERENCIAS:
- Bohra S, Kariya P B, Bargale S D, et al. Clinicopathological significance of Melkersson-Rosenthal syndrome. BMJ Case Rep 2015 Jul 31. Doi: 10.1136/bcr-2015-210138.
- Savasta S, Rossi A, Foiadelli T, et al. Melkersson Rosenthal Syndrome in Childhood: Report of Three Pediatric Cases and a Review of the Literature. Int J Environ Res Public Health. 2019;16(7):1289. Doi: 10.3390/ijerph16071289.
- Cancian M, Giovannini S, Angelini A, Fedrigo M, Bendo R, Senter R et al. Melkersson-Rosenthal syndrome: a case report of a rare disease with overlapping features. Allergy Asthma Clin Immunol. 2019 Jan (5); 15:1. Doi: 10.1186/s13223-018-0316-z.
- Alves R O, Aquino R T R, Magliari M E R, Marinho F. Síndrome de Melkersson-Rosenthal: relato de caso de uma causa rara de paralisia facial recorrente. Arq Med Hosp Fac Cienc Med Santa Casa São Paulo 2006;51(1):32-4.
- Vilela D S A, Balieiro F O, Fernandes A M F, Mitre E I, Lazarini P R. Síndrome de Melkersson-Rosenthal: relato de casos e revisão da literatura. Rev Bras Otorrinolaringol, 2002;68(5), 755-760. Doi:10.1590/S0034-72992002000500024.
- Costa A C, Santos A S, Pedro E, Palma-Carlos A G, Pereira-Barbosa M. Síndrome de Melkersson-Rosenthal como causa de edema labial crónico, um desafio diagnóstico: caso clínico. RPIA,2004; Out 12(4):400-413.
- Webe M B, Lorenzini D, Reinehr C P H, Lovato B. Assessment of the quality of life of pediatric patients at a center of excellence in dermatology in southern Brazil. An Bras Dermatol., Rio de Janeiro 2012 Sep-Out, 87 (5):697-702. Doi:10.1590/s0365-05962012000500004.