Autores | Contacto
MV Fassi *, MP Bosch **, IS Garay ***, M Kurpis **** y A Ruiz Lascano *****
*Residente del Servicio de Dermatología. Hospital Privado de Córdoba. Alumna Carrera de Posgrado. Universidad Católica de Córdoba.
** Dermatóloga del Servicio de Dermatología. Hospital Privado de Córdoba. Docente Carrera de Posgrado. Universidad Católica de Córdoba.
*** Médico de Planta del Servicio de Dermatología. Hospital Privado de Córdoba. Docente Carrera de Posgrado. Universidad Católica de Córdoba.
**** Médica de Planta del Servicio de Anatomía Patológica. Hospital Privado de Córdoba.
***** Jefe del Servicio de Dermatología. Hospital Privado de Córdoba. Director Carrera de Posgrado en Dermatología. Universidad Católica de Córdoba.
Autora Responsable: María Virginia Fassi.
Hospital Privado de Córdoba. Naciones Unidas 346 (X5016KEH). Córdoba. Argentina.
Teléfono: +54-351-4688810.
E-mail: vico_fassi@hotmail.com
Recibido: 30-04-2014
Aceptado para su publicación: 16-05-2014
Dirección
Prof. Dr. Ricardo E. Achenbach
Resumen | Palabras Claves
RESUMEN
El Tripanosoma cruzi en el huésped inmunodeprimido representa una infección aguda. La inmunosupresión en estos pacientes infectados, puede provocar el empeoramiento de la enfermedad, que se presenta con manifestaciones clínicas atípicas. La reactivación de la enfermedad en pacientes trasplantados ocasiona un aumento de la parasitemia, miocarditis y ocasionalmente, lesiones en la piel.
PALABRAS CLAVE: Enfermedad de Chagas; Inmunosupresión y trasplante de riñón.
SUMMARY
Trypanosome cruzi infection in the immunosuppressed host represents acute infection. Immunosuppression in these patients infected can result in worsening of the disease, presenting as an acute and severe atypical case. Reactivated infection in transplant recipients causes increased parasitemia, myocarditis and or skin lesions; management relies on standard courses of antitrypanosomal therapy. Herewith a patient with chronic Chagas disease worsened by kidney transplant is reported.
KEY WORDS: Chagas disease; Immunosuppression; Kidney transplant.
Artículo | Referencias
Descargar archivo PDF aquí
INTRODUCCIÓN
La enfermedad de Chagas o Chagas-Mazza es una zoonosis causada por el protozoario Tripanosoma cruzi y transmitida por insectos triatomídeos hematófagos de la familia reduvidae, popularmente conocida como “vinchuca”, que requiere del ser humano para completar su ciclo biológico. 1,5
A nivel mundial, se calcula que aproximadamente de 7 a 8 millones de personas están infectadas, según la OMS principalmente en América Latina, donde la enfermedad de Chagas es endémica, representando un grave problema de salud en los países comprometidos. 2
La endemia predomina en regiones como: México, América Central, Brasil, Perú, Bolivia, Paraguay, Uruguay, Argentina, entre otros países de Latinoamérica. En nuestro país se extiende desde el límite norte hasta el sur de la provincia de Chubut, quedando libre una franja muy húmeda del este de Misiones y la zona de la cordillera vecina a Chile. 1,3
En las últimas décadas, se ha observado que en estados de inmunosupresión, tales como el síndrome de inmunodeficiencia adquirida, trasplantados de órganos seguidos de terapia inmunosupresora y tratamientos con córticosteroides y quimioterápicos, pueden causar reactivación de infección crónica por T. cruzi. 9
Presentamos el caso de un paciente trasplantado renal, quien presentó celulitis como manifestación cutánea de reactivación de infección crónica por T. cruzi.
CASO CLÍNICO
Paciente de sexo masculino de 66 años, procedente de la cuidad de Entre Ríos, con antecedentes personales de: diabetes mellitus tipo II, con insuficiencia renal crónica terminal por nefropatía diabética, lo que llevó al paciente a la necesidad de un trasplante renal con donante vivo, hipertensión arterial sin tratamiento y serología pre trasplante para enfermedad de Chagas, por test de inmunofluorescencia (TIF) positiva.
Tratado en forma habitual con: micofenolato 2g/d, ciclosporina: 1,5 mg/12hs, prednisona: 15 mg/d, aciclovir: 200 mg/12hs, insulina NPH: 20 U por la mañana y 12 U al mediodía.
Ingresa al hospital a los tres meses pos trasplante renal, con síndrome febril, astenia de dos días de evolución y dolor en la pierna izquierda, que le dificultaba la marcha. El paciente fue visto en interconsulta, solicitada por el servicio de nefrología.
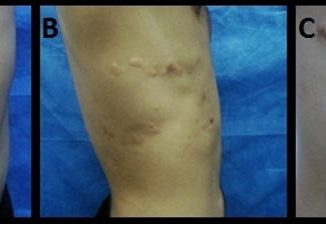
Al examen físico presentaba placas purpúricas en ambas piernas, comprometiendo zonas pre-tibiales en forma bilateral, hasta dorso de ambos pies y llegando a la raíz de muslo en pierna derecha (Figs 1 y 2).
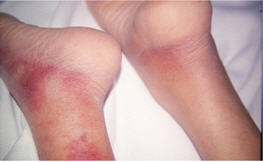
Fig 1: placas eritemato purpúricas que comprometen cara anterior y posterior de ambas piernas, extendiéndose hasta el dorso de ambos pies.

Fig 2: similares lesiones que comprometen desde la raíz del muslo hasta el dorso del pie derecho.
El servicio de infectología indicó tratamiento con cefazolina, sin mejoría clínica. Con ecografía Doppler se descartó posible trombosis venosa profunda en ambos miembros.
Luego de tres semanas se objetiva una úlcera de fondo sucio, con material fibrinoide, con borde de avance eritemato sanguinolento, de 12 x 10 cm, localizada en maléolo interno de pierna derecha, avanzando hacia el dorso del pie (Fig 3).
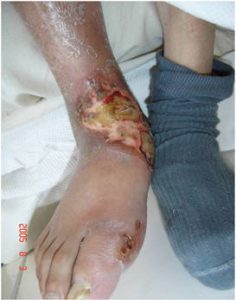
Fig 3: úlcera de fondo sucio fibrinoide, con borde de avance eritematoso, con un tamaño aproximado de 12 x 10 cm, localizado en maléolo interno de pierna derecha, avanzando hacia dorso del mismo pie.
Se realizó una biopsia de la piel, para el estudio histopatológico y microbiológico. Además se solicitó serología PCR para citomegalovirus, que resultó negativa, un hemocultivo donde se identificó Estafilococo aureus meticilino resistente, tras lo que se inicia tratamiento con clindamicina 600 mg cada 8 horas, por vía endovenosa y ganciclovir.
Protocolo de la biopsia cutánea: la epidermis de la piel estaba ulcerada y reemplazada por exudado fibrinoleucocitario en un extremo de la muestra. En dermis se observó vasculitis linfocítica con extravasación eritrocitaria, destacándose además la presencia de macrófagos y células endoteliales, repletas de microesférulas hipercromáticas cuya morfología sugiere diagnóstico diferencial entre: toxoplasmosis, enfermedad de Chagas, histoplasmosis y criptococosis. Se realizaron coloraciones de PAS y metenamina resultando las microesférulas positivas en ambas técnicas. Cultivo micológico: negativo. Tinción de Giemsa: tripomastigotes y amastigotes (Fig 4).
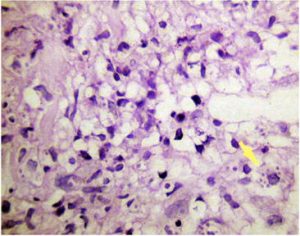
Fig 4: H & E 400X: presencia de macrófagos repletos de microesférulas hipercromáticas.
Del servicio de microbiología informan que las formas observadas fueron parasitarias, quedando incluidas de esta forma los primeros dos diagnósticos. Debido al antecedente de serología positiva para Chagas, comentado anteriormente, se solicitó PCR del tejido afectado y sangre para la confirmación, las que fueron positivas.
Es así que iniciamos el tratamiento para Chagas en fase aguda o de reactivación, con benznidazol 5mg/kg/día durante 60 días, presentando notables mejorías de las lesiones cutáneas.
DISCUSIÓN
La enfermedad de Chagas-Mazza presenta alta prevalencia en Argentina, no sólo entre poblaciones rurales, produciendo como resultado una gran morbi-mortalidad.
La forma más frecuente de infección en los seres humanos, es por contacto directo con deyecciones de la vinchuca depositadas sobre la piel, que contienen Tripanosoma cruzi infectantes. Esto produce prurito y a través de lastimaduras y excoriaciones por rascado, los parásitos penetran en el organismo diseminándose por vía hematógena. Otras formas de contagio son: por vía transplacentaria, a través de la leche materna y por hemotransfusión de sangre infectada. 1
En la evolución de la enfermedad se pueden diferenciar las siguientes fases: período de incubación de 1-2 semanas, luego del que un pequeño porcentaje de pacientes desarrollan un síndrome febril inespecífico. En la fase aguda (10 a 30 días de duración) los síntomas y signos habituales son: fiebre, malestar, linfangitis, espleno y hepatomegalia, a lo que se puede asociar elevación de enzimas hepáticas. Aunque se ha descrito el compromiso cardíaco en esta etapa, la miocarditis, cardiomegalia y fallo cardíaco congestivo, sólo se desarrollan en un muy bajo porcentaje de pacientes. 10
En algunos pacientes se objetiva lo que se denomina “chagoma”, que se refiere a la reacción inflamatoria dolorosa, producida en el sitio de inoculación del protozoario, con formación de un nódulo ulcerado eritematoso de 1-3 cm, rodeado por un halo pálido que se acompaña generalmente de adenopatía local.
Cuando el sitio primario de la infección es el ojo, se observa edema unilateral de párpados y conjuntivitis, con linfangitis regional y dacrioadenitis lo que constituye el “signo de Romaña”. 1,4
Se ha descrito que sólo un tercio de los pacientes tienen síntomas de enfermedad de Chagas aguda, lo que hace muy difícil su detección en este estadio y sólo un 10% de las personas mueren en esta primera etapa, debido a miocarditis o meningoencefalitis grave.
La fase indeterminada que puede durar de 10 a 30 años, se caracteriza por serología positiva aún en ausencia de síntomas clínicos. 5,10
En la fase crónica los síntomas que se presentan en adultos, son de compromiso cardíaco con arritmias, miocardiopatía, insuficiencia cardíaca y aneurisma aórtico. También puede haber afectación del aparato digestivo con megaesófago y megacolon. Menos frecuentemente se ha descrito el crecimiento anormal de hígado, uréteres y vejiga. 10
La reactivación de la enfermedad se describe como el pasaje desde un estado crónico o latente, en el que el paciente se encuentra estable, hacia una condición aguda con parasitemia y marcadores serológicos. Se han reportado casos de reactivación de esta enfermedad en pacientes con SIDA, leucemia y trasplante de órganos. 4 En pacientes con SIDA, la reactivación puede presentarse con meningoencefalitis y abscesos cerebrales. En pacientes trasplantados con órganos sólidos (corazón, riñón, hígado) y aquellos que recibieron terapia inmunosupresora, se ha descrito con meningoencefalitis y con menos frecuencia, miocarditis.
El diagnóstico de la reactivación se realiza mediante la detección de parasitemia (examen en fresco, gota gruesa, método de Strout) o en los tejidos, a través de una biopsia del órgano comprometido, donde se pueden evidenciar los amastigotes formando nidos o en forma dispersa. Pueden presentarse lesiones cutáneas (tal como se observó en nuestro paciente), fiebre y en menor medida miocardiopatía y síntomas relacionados con compromiso del sistema nervioso central. 5,4
Es muy importante conocer que en pacientes inmunodeprimidos, la reactivación puede manifestarse como formas clínicas atípicas, pudiéndose presentar como: placa eritematosa indurada con necrosis en distintas áreas, pápulas y nódulos eritematosos, paniculitis o presencia de úlceras en la piel (al igual que en nuestro paciente). 1,5,8
Se han comunicado distintas manifestaciones cutáneas de reactivación de la enfermedad:
– Tomimori-Yamashita y col en Mayo de 1997, presentaron dos pacientes con reactivación luego de trasplante cardíaco: el primero presentó a los 50 días pos cirugía lesiones dolorosas, infiltradas y eritematosas en los muslos de 6-10 cm y en el otro paciente tras 40 días pos trasplante, se evidenciaron pápulas y nódulos eritematosos en pierna y brazo izquierdos, algunos de ellos con ulceraciones centrales. 15
– La Forgia y col en Enero de 2003 publicaron el caso de un paciente, que a los 54 días luego de un trasplante renal, presentó un nódulo inflamatorio submamario izquierdo de 7 cm de diámetro, con bordes difusos. 14
– Gallerano y col en el 2007 presentan un paciente, en el que luego de dos años pos trasplante renal se objetiva placa infiltrada, eritematosa, de 15 cm en el muslo izquierdo, que posteriormente se extendió comprometiendo abdomen, tórax y miembros superiores. 5
– Navarro Tuculet y col en el mismo año, publican un paciente que 60 días posteriores a un trasplante hepático, presentó máculas eritemato-purpúricas de 6 x 4 cm de extensión con bordes poco definidos, dolorosas a la palpación en escápula derecha y a nivel de la columna dorsal, mientras que en miembros inferiores se evidenciaron placas eritemato-violáceas de bordes imprecisos, levemente infiltradas de variados tamaños. 1
En cuanto al tratamiento, a pesar del alto porcentaje de reacciones adversas, se indican benznidazol y nifurtimax en la fase aguda, mientras que en Chagas crónico podría utilizarse alopurinol, por su capacidad para eliminar los parásitos de los tejidos. 5,12,13
El aumento de trasplantes de órganos sólidos de los últimos tiempos, ha puesto de manifiesto la asociación existente entre esta enfermedad con la inmunosupresión, por lo que es imprescindible que los dermatólogos sean capaces de reconocer las manifestaciones clínicas atípicas, que pueden presentarse en este grupo de pacientes.
1. Navarro C, Hidalgo I, Enz P, Galimberti G, Galimberti R y col. Enfermedad de Chagas: manifestación cutánea en un paciente con trasplante hepático. Reactivación. Med Cutan Iber Lat Am 2007; 35(1): 25-28.
2. La enfermedad de Chagas (tripanosomiasis americana). Organización Mundial de la Salud. Nota descriptiva N° 340. Agosto de 2012.
3. La Enfermedad de Chagas. Ministerio de Salud. www.msal.gov.ar.
4. Riarte A, Sinagra A. Enfermedad de Chagas y trasplante. Instituto Nacional de Parasitología. Mesas Debate. 3 de Setiembre de 2002. Buenos Aires. Argentina.
5. Gallerano V, Consigli J, Pereyra S, Gómez Zani S, Danielo C, Gallerano R, Guidi A y col. Chaga´s disease reactivation with skin symptoms in a patient with kidney transplant. Int J Dermatol 2007; 46: 607-610.
6. Moncayo A. Chagas disease: epidemiology and prospects for interruption of transmission in the Americas. WHO Health Statist Q 1992; 42: 276-279.
7. Stoloff Groppo A, Higushi L, Bocchi E. Heart Transplantation in patient with Chagas Disease cardiomyopathy. J Heart Transplant 1987; 6: 307-312.
8. Ferreira Simao. Chagas Disease and immunossupression. Mem Inst Oswaldo Cruz. Río de Janeiro 1999; 94(Supl 1): 325-327.
9. Amato JG y col. Lesöes cutâneas como únicas manifestaçöes de reativaçäo da infecçäo pelo Trypanosoma cruzi em receptora de rim por transplante. Rev Soc Bras Med Trop. Uberaba 1997; 30 (1): 61-63.
10. Hemmige V, Tanowitz H, Sethi A y col. Trypanosoma cruzi infection: a review with emphasis on cutaneous manifestations. Int J Dermatol 2012; 51: 501-508.
11. Parada H, Carrasco HA, Añez N y col. Cardiac involvement is a constant finding in acute Chaga´s disease: a clinical, parasitological and histopathological study. Int J Cardiol 1997; 60: 49-54.
12. Gallerano RH, Marr JJ, Sosa RR. Therapeutic efficacy of allopurinol in patients with chronic Chagas disease. Am J Trop 1990; 43: 159-166.
13. Werner A, Zulantay A. Update on the treatment of Chagas´disease. Rev Med Chile 2011; 139: 247-257.
14. La Forgia M, Pellerano G y col. Cutaneous Manifestation of Reactivation Of Chagas Disease in a Renal Transplant Patient: Long-term Follow-up. Arch Dermatol 2003; 139.
15. Tomimori-Yamashita J y col. Cutaneous manifestation of Chagas disease after heart transplantation: successful treatment with allopurinol. Br J Dermatol 1997; 137: 626-630.
Referencias
REFERENCIAS
1. Navarro C, Hidalgo I, Enz P, Galimberti G, Galimberti R y col. Enfermedad de Chagas: manifestación cutánea en un paciente con trasplante hepático. Reactivación. Med Cutan Iber Lat Am 2007; 35(1): 25-28.
2. La enfermedad de Chagas (tripanosomiasis americana). Organización Mundial de la Salud. Nota descriptiva N° 340. Agosto de 2012.
3. La Enfermedad de Chagas. Ministerio de Salud. www.msal.gov.ar.
4. Riarte A, Sinagra A. Enfermedad de Chagas y trasplante. Instituto Nacional de Parasitología. Mesas Debate. 3 de Setiembre de 2002. Buenos Aires. Argentina.
5. Gallerano V, Consigli J, Pereyra S, Gómez Zani S, Danielo C, Gallerano R, Guidi A y col. Chaga´s disease reactivation with skin symptoms in a patient with kidney transplant. Int J Dermatol 2007; 46: 607-610.
6. Moncayo A. Chagas disease: epidemiology and prospects for interruption of transmission in the Americas. WHO Health Statist Q 1992; 42: 276-279.
7. Stoloff Groppo A, Higushi L, Bocchi E. Heart Transplantation in patient with Chagas Disease cardiomyopathy. J Heart Transplant 1987; 6: 307-312.
8. Ferreira Simao. Chagas Disease and immunossupression. Mem Inst Oswaldo Cruz. Río de Janeiro 1999; 94(Supl 1): 325-327.
9. Amato JG y col. Lesöes cutâneas como únicas manifestaçöes de reativaçäo da infecçäo pelo Trypanosoma cruzi em receptora de rim por transplante. Rev Soc Bras Med Trop. Uberaba 1997; 30 (1): 61-63.
10. Hemmige V, Tanowitz H, Sethi A y col. Trypanosoma cruzi infection: a review with emphasis on cutaneous manifestations. Int J Dermatol 2012; 51: 501-508.
11. Parada H, Carrasco HA, Añez N y col. Cardiac involvement is a constant finding in acute Chaga´s disease: a clinical, parasitological and histopathological study. Int J Cardiol 1997; 60: 49-54.
12. Gallerano RH, Marr JJ, Sosa RR. Therapeutic efficacy of allopurinol in patients with chronic Chagas disease. Am J Trop 1990; 43: 159-166.
13. Werner A, Zulantay A. Update on the treatment of Chagas´disease. Rev Med Chile 2011; 139: 247-257.
14. La Forgia M, Pellerano G y col. Cutaneous Manifestation of Reactivation Of Chagas Disease in a Renal Transplant Patient: Long-term Follow-up. Arch Dermatol 2003; 139.
15. Tomimori-Yamashita J y col. Cutaneous manifestation of Chagas disease after heart transplantation: successful treatment with allopurinol. Br J Dermatol 1997; 137: 626-630.