Autores | Contacto
RE Achenbach *
*Jefe de Unidad Dermatología. Hospital General de Agudos “Dr. Ignacio Pirovano”. Av. Monroe 3550 (1430). Ciudad Autónoma de Buenos Aires. Argentina.
E-mail: rachenbach@hotmail.com
El autor no declara ningún conflicto de interés.
Recibido: 03-07-2014
Aceptado para su publicación: 16-08-2014
Dirección
Prof. Dr. Ricardo E. Achenbach
Resumen | Palabras Claves
RESUMEN
Una revisión sobre los efectos y utilidades de la pentoxifilina, desde los años noventa y la efectividad demostrada en la experiencia del autor, es comunicada. Se remarca su efectividad en la necrobiosis lipoídica, livedo vasculitis, así como la posibilidad de volver a ensayarla en otras entidades, donde la hipercoagulabilidad-hiperviscosidad sanguínea, esté involucrada en la etiopatogenia de las mismas.
PALABRAS CLAVE: Pentoxifilina; Necrobiosis lipoídica; Livedo vasculitis.
SUMMARY
Since the early 90s it has been reviewing the potential therapeutic utilities of pentoxifillyne. The usefulness of the drug in the treatment of necrobiosis lipoídica and livedo vasculitis is reinforced. In addition I suggest training again the pentoxifillyne in conditions where the hypercoagulable and hyperviscosity of the blood are involved.
KEY WORDS: Pentoxifillyne; Necrobiosis lipoídica; Livedo vasculitis.
Artículo | Referencias
Descargar archivo PDF aquí
INTRODUCCIÓN
A principios de los noventa, una serie de artículos y revisiones sobre la pentoxifilina (PTX), le auguraban gran utilidad para muchas afecciones de la piel, además de las que ya poseía en hematología y medicina interna. En este somero artículo se revisan, en base a la experiencia del autor, las indicaciones en las que ha demostrado eficacia contundente.
En el número 4 del Journal of the American Academy of Dermatology de 1994, Ely, publica un trabajo aseverando que la PTX podría ser considerada la droga de la década, si solo curara o mejorara el 10% de sus posibles indicaciones. Surge en este autor, la inquietud por conocer la misma y sus aplicaciones en la dermatología. 1
La PTX fue lanzada al mercado en los Estados Unidos (1985), para el tratamiento de la claudicación intermitente, antes en Europa (1972); posteriormente, se encontró que prevenía infecciones en modelos animales. Pronto se descubrieron sus propiedades hematológicas e inmunológicas. 1,2
FARMACOLOGÍA
PTX o 1-(5 oxieril)-3,7 dimetilxantina u oxipentifilina, en Gran Bretaña es una metil-xantina con propiedades similares a la teobromina, cafeína y teofilina, con pocos o nulos efectos cardiovasculares directos. La droga es metabolizada en los hematíes jóvenes y en el hígado con una vida media de eliminación, de cuatro horas y un intenso reciclado entero-hepático, los metabolitos se excretan por la orina excepto uno y la misma PTX. Se administra por vía bucal en cápsulas de liberación intestinal, para minimizar los efectos gástricos y el pico máximo de acción es a las tres horas.
FISIOLOGÍA
La sangre no se comporta como un fluido “Newtoniano”, por lo que la viscosidad sanguínea no cumple las leyes físicas clásicas de líquidos laminares perfectos, especialmente a nivel de los pequeños vasos, que es donde se desarrollan los problemas de hiperviscosidad. La PTX es la primera droga que mostró claramente los efectos reológicos sobre la sangre, disminuyendo su viscosidad, los primeros estudios demostraron que mejora la flexibilidad y deformabilidad de la membrana del eritrocito, por un aumento del ATP y disminución del Ca+, aunque solo en células jóvenes. No solo actúa sobre los hematíes, en los glóbulos blancos, tan o más importantes que los primeros en cuanto a la viscosidad, suprime la hiperreactividad de los mismos, aumenta su flexibilidad, su adhesión, secreción de superóxidos e inhibición de la agregación plaquetaria. Un resumen de las acciones sobre la sangre se muestra en la Tabla I. 1,2,3,11
Tabla I

Luego de utilizar PTX los hematíes logran atravesar poros de 5 um de diámetro, al aumentar su deformabilidad, al igual que desaparece el efecto de “apilamiento” o “agregación” (rouleaux) de eritrocitos, que tan bien puede observarse de tanto en tanto en biopsias de psoriasis, en el interior de los capilares tortuosos dilatados de la dermis papilar.
Los efectos sobre los glóbulos blancos son aún más importantes en la perfusión microvascular, en promedio circulan 750 eritrocitos por cada glóbulo blanco, el cambio en un neutrófilo equivale a 700 hematíes en la obstrucción del flujo sanguíneo. El daño del endotelio promueve la adhesión de los leucocitos, producción de citocinas inflamatorias y adhesión plaquetaria; estas últimas se activan, agregándose y produciendo fibrina y coágulo, aumentando la resistencia vascular.
La PTX inhibe la adhesión del neutrófilo al endotelio dañado y al inhibir el factor de necrosis tumoral alfa (FNT-α) se potencia el efecto; esta acción sobre el FNT-α es de suma importancia.
La acción hemorreológica sobre los endotelios es fundamental en la mantención del tono vascular y en la correcta perfusión tisular.12
Muchas de las acciones de la PTX contribuyen a la curación de heridas, mayor actividad de la colagenasa y disminución de niveles de colágeno, glucosaminoglicanos y fibronecina. La inducción por intermedio de la IL-1| de proliferación de fibroblastos está reducida.
Uso en dermatología y otras especialidades: el uso potencial de la PTX se encuentra expresada en la Tabla II, adaptada de Samlaska y col.
|
Alteraciones vaso-oclusivas: Infecciones: Inmunodeficiencias: Estados hipercoagulables: Oncología: Otros (varios de ellos dermatológicos): |
Posteriormente, se agregan varias entidades más, la dosis recomendada en general es de 1200 mg/día vía bucal en dos o tres tomas, luego de las comidas. Se puede utilizar la vía IV comenzando lentamente con 100 mg/día, con incrementos de 50 mg al día hasta los 300 mg diarios, se han administrado hasta 2200 mg/d combinando ambas vías, para tratar la enfermedad arterial oclusiva gangrenosa. Los efectos adversos son infrecuentes, siendo los gastrointestinales los más comunes: dispepsia, náuseas o vómitos en menos del 3%; en el sistema nervioso central puede ocasionar zumbidos y cefaleas, en general dosis-dependientes y ceden al reducir la misma. Son raros los efectos como: arritmias, hipotensión leve y taquicardia. Debe utilizarse con cautela en la insuficiencia renal crónica (diabéticos) y cirrosis hepática. No es recomendable utilizarla junto a quinolonas (ciprofloxacina) y si se busca sinergismo con dipiridamol o aspirina, conviene que existan cuatro horas de intervalo entre la administración de PTX y ellas.
Ely en una editorial del mismo año, sugiere intentar el tratamiento con PTX en el síndrome de Sweet, aftas recurrentes y leishmaniasis. 11,12,13,14,15 La velocidad de su acción es directamente proporcional a la duración de la enfermedad subyacente, especialmente en patologías con fibrosis; esto constituyó un problema dada su lentitud en comenzar su actividad terapéutica. La retinopatía, nefropatía y polineuropatía diabética responden a un largo tratamiento con PTX, un año al menos, al igual que la morfea y la esclerodermia sistémica. Se agregan la poliarteritis nudosa, linfedema y mixedema como único tratamiento o como adyuvante-ahorrador de corticoides. Recientemente, ha sido de utilidad en un caso de púrpura pigmentaria crónica extendida. 8 Un estudio randomizado prospectivo sobre estomatitis aftosa recurrente, desaconseja su uso como de primera línea. 9 En las úlceras del complejo varicoso o por estasis, me ha resultado eficaz como adyuvante, posee en su contra el costo. 11,13,14
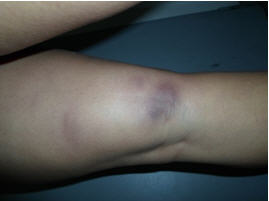
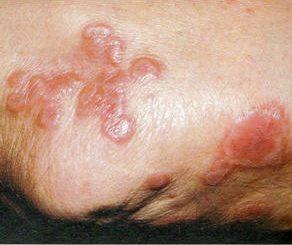
En estos años de uso de la PTX en variadas entidades: en dos, la relación-causa efecto ha sido clara y contundente. En 2002, publicamos una serie de necrobiosis lipoídica en pacientes diabéticos y no diabéticos, algunas con úlceras importantes y fracaso previo con corticoides intra-lesionales y aspirina, los resultados fueron excelentes y desde esa época la utilizo como de primera línea (Figs 1 a 4). La otra enfermedad en la que la PTX es para mí, de primera línea es la livedo vasculitis, algunos resultados de esa etapa fueron publicados en 1997, luego de tratar buen número de pacientes como el de las Figs 5 y 6, se ha posicionado como mi droga de elección, solo en un caso he debido recurrir al clopidogrel durante escaso tiempo, debido al intenso dolor que refería el enfermo. 4,5,10,15

Figs 1 y 2: NL, antes del tratamiento y al año del control evolutivo.

Figs 3 y 4: NL en diabetes tipo1, antes de la PTX y al año.


Figs 5 y 6: livedo vasculitis, antes y a los seis meses de PTX.
Como conclusión de la droga de la década, si bien no ha podido ser eficaz en el 10% de las más de 30 entidades para las que se ha postulado, en al menos en dos la considero de primera elección y sería promisorio, que se efectúen nuevos trabajos controlados para confirmar o descartar sus potenciales beneficios.
1. Ely H. Is pentoxifylline the drug of the decade? J Am Acad Dermatol 1994; 30: 639-642.
2. Samslaska CP, Winfield EA. Pentoxifylline J Am Acad Dermatol 1994; 30: 603-621.
3. Ely H. Pentoxifylline Therapy in Dermatology: A review of localized hyperviscosity and its effects on the skin. Dermatologic Clinics 1988; 6 (4): 585-608.
4. Achenbach RE, Jorge MI. Tratamiento con pentoxifilina de la necrobiosis lipoídica ulcerada en pacientes con diabetes insulino dependiente. Act Terap Dermatol 2002; 25: 399-403.
5. Tovar J, Frega Potenza P, Enz P, Achenbach RE. Vasculitis livedoide tratada con pentoxifilina. Dermatol Argent 1997; 3 (3): 240.
6. Sams WW. Livedo vasculitis: Therapy with pentoxifylline. Arch Dermatol 1988; 124 (5): 684-687.
7. Je-Ho Mun, Seung-Wook Jwa, Margaret Song, Hoon-Soo Kim, Hyun-Chang Ko, Byung-Soo Kim y Moon-Bum Kim. Extensive Pigmented Purpuric Dermatosis Successfully Treated with Pentoxifylline. Ann Dermatol 2012; 24 (3): 363-365.
8. Thornhill MH, Baccaglini L. A Randomized, Double-blind, Placebo-Controlled Trial of Pentoxifylline for the Treatment of Recurrent Aphthous Stomatitis. Arch Dermatol 2007; 143: 463-470.
9. Ward A, Clissold SP. Pentoxifylline: a review of its pharmacodynamic and pharmacokinetic properties, and its therapeutic efficacy. Drugs 1987; 34: 50-97.
10. Słoczyńska K, Kózka M, Pękala E, Marchewka A, Marona H . In vitro effect of pentoxifylline and lisofylline on deformability and aggregation of red blood cells from healthy subjects and patients with chronic venous disease. on-line at: www.actabp.pl 2013; 60 (1): 129-135.
11. Forconia S, Gorib T. Endothelium and hemorheology. Clinical Hemorheology and Microcirculation 2013; 53: 3-10.
12. Raju S, Neglén P. Chronic Venous Insufficiency and Varicose Veins. N Engl J Med 2009; 28 (360): 2319-2326.
13. Margolis DJ. Should Pentoxifillyne be used as an Adyuvant for the treatment of Venous Leg Ulcer. Arch Dermatol 2002; 138: 1597-1598.
14. Callen JP. Livedoid Vasculopathy. What It Is and How the patient should be evaluated and treated. Arch Dermatol 2006; 142: 1481-1482.
15. Brito G, Dourado M, Polari L, Celestino D, Carvalho LP, Queiroz A, Carvalho EM, Machado PRL, Passos S. Short Report: Clinical and Immunological Outcome in Cutaneous Leishmaniasis Patients Treated with Pentoxifylline. Am J Trop Med Hyg 2014; 90 (4): 617-620.
Referencias
REFERENCIAS
1. Ely H. Is pentoxifylline the drug of the decade? J Am Acad Dermatol 1994; 30: 639-642.
2. Samslaska CP, Winfield EA. Pentoxifylline J Am Acad Dermatol 1994; 30: 603-621.
3. Ely H. Pentoxifylline Therapy in Dermatology: A review of localized hyperviscosity and its effects on the skin. Dermatologic Clinics 1988; 6 (4): 585-608.
4. Achenbach RE, Jorge MI. Tratamiento con pentoxifilina de la necrobiosis lipoídica ulcerada en pacientes con diabetes insulino dependiente. Act Terap Dermatol 2002; 25: 399-403.
5. Tovar J, Frega Potenza P, Enz P, Achenbach RE. Vasculitis livedoide tratada con pentoxifilina. Dermatol Argent 1997; 3 (3): 240.
6. Sams WW. Livedo vasculitis: Therapy with pentoxifylline. Arch Dermatol 1988; 124 (5): 684-687.
7. Je-Ho Mun, Seung-Wook Jwa, Margaret Song, Hoon-Soo Kim, Hyun-Chang Ko, Byung-Soo Kim y Moon-Bum Kim. Extensive Pigmented Purpuric Dermatosis Successfully Treated with Pentoxifylline. Ann Dermatol 2012; 24 (3): 363-365.
8. Thornhill MH, Baccaglini L. A Randomized, Double-blind, Placebo-Controlled Trial of Pentoxifylline for the Treatment of Recurrent Aphthous Stomatitis. Arch Dermatol 2007; 143: 463-470.
9. Ward A, Clissold SP. Pentoxifylline: a review of its pharmacodynamic and pharmacokinetic properties, and its therapeutic efficacy. Drugs 1987; 34: 50-97.
10. Słoczyńska K, Kózka M, Pękala E, Marchewka A, Marona H . In vitro effect of pentoxifylline and lisofylline on deformability and aggregation of red blood cells from healthy subjects and patients with chronic venous disease. on-line at: www.actabp.pl 2013; 60 (1): 129-135.
11. Forconia S, Gorib T. Endothelium and hemorheology. Clinical Hemorheology and Microcirculation 2013; 53: 3-10.
12. Raju S, Neglén P. Chronic Venous Insufficiency and Varicose Veins. N Engl J Med 2009; 28 (360): 2319-2326.
13. Margolis DJ. Should Pentoxifillyne be used as an Adyuvant for the treatment of Venous Leg Ulcer. Arch Dermatol 2002; 138: 1597-1598.
14. Callen JP. Livedoid Vasculopathy. What It Is and How the patient should be evaluated and treated. Arch Dermatol 2006; 142: 1481-1482.
15. Brito G, Dourado M, Polari L, Celestino D, Carvalho LP, Queiroz A, Carvalho EM, Machado PRL, Passos S. Short Report: Clinical and Immunological Outcome in Cutaneous Leishmaniasis Patients Treated with Pentoxifylline. Am J Trop Med Hyg 2014; 90 (4): 617-620.