Autores | Contacto
JL Vivoda *, N Mantero **, LJ Jaime ***, ML Rueda **** y SA Grees *****
*Residente de Segundo Año de Dermatología Pediátrica
** Residente de Tercer Año de Dermatología Pediátrica.
*** Instructora de Residentes de Dermatología Pediátrica.
**** Médica de Planta.
*****Jefa de la Unidad de Dermatología Pediátrica.
Unidad Académica y Asistencial de Dermatología Pediátrica. Hospital General de Niños “Dr. Pedro de Elizalde”. Avenida Dr. Manuel Montes de Oca 40 (1270). Ciudad Autónoma de Buenos Aires. Argentina.
E-mail: jesicavivoda@yahoo.com.ar / natymantero@gmail.com
Recibido: 28-07-2015
Aceptado para su publicación: 02-09-2015
Dirección
Prof. Dr. Ricardo E. Achenbach
Resumen | Palabras Claves
RESUMEN
El prurigo actínico es una foto-dermatosis crónica e idiopática, que afecta principalmente a la población de origen mestizo y a la piel foto-expuesta. La enfermedad se distingue por un franco polimorfismo clínico, presentando un 45% de compromiso ocular y entre un 30 a 70% de la semi-mucosa labial. Para su tratamiento se indican: fotoprotección, antihistamínicos, corticoides y talidomida, entre otros. Comunicamos dos pacientes con diagnóstico de prurigo actínico, que realizaron tratamiento con tacrolimus tópico, observándose buena respuesta clínica.
PALABRAS CLAVE: Foto-dermatosis; Prurigo actínico; Tacrolimus.
SUMMARY
Actinic prurigo is a chronic idiopathic photo dermatosis which is more common in high-altitude living people, mainly in indigenous descendants, affecting skin exposed to light. The disease is characterized by clinical polymorphism, involving 45% ocular manifestations and between 30-70% of labial semi mucous. Treatment is based on: photo protection, antihistamines, corticosteroids, thalidomide, among others. We present two patients diagnosed with actinic prurigo who performed treatment with topical tacrolimus, showing a successful clinical response.
KEY WORDS: Photodermatosis; Actinic prurigo; Tacrolimus.
Artículo | Referencias
Descargar archivo PDF aquí
INTRODUCCIÓN
El prurigo actínico es una fotodermatosis crónica y poco frecuente, inducida principalmente por la luz solar.
Las lesiones cutáneas son polimorfas y pruriginosas, afectan las zonas foto expuestas y en menor grado las cubiertas, también la mucosa conjuntival y labial. 1,2,3 Se presenta con mayor frecuencia en la población de origen mestizo y en el sexo femenino.4
El tratamiento incluye medidas de fotoprotección y corticoides tópicos, para disminuir el prurito y la inflamación de las lesiones activas. Dentro de las opciones sistémicas, la talidomida sigue siendo uno de los medicamentos más eficaces, para lograr el control sintomático y mantener a los pacientes en remisión. Sin embargo, debido a sus efectos adversos, principalmente la teratogenicidad y la neuropatía periférica, muchas veces son necesarias otras opciones terapéuticas, con un mejor perfil de seguridad y una menor incidencia de efectos adversos.
CASOS CLÍNICOS
Caso 1: paciente argentina (madre oriunda de Bolivia) de 7 años de edad, que consultó por dermatosis pruriginosa de un año de evolución. Al examen físico presentaba lesiones eritemato-costrosas en rostro, pruriginosas, a predominio de zona malar, con compromiso del pabellón auricular y alopecia de cola de cejas (Fig 1). En las extremidades presentaba pápulas eritematosas y máculas hipocrómicas residuales. Se solicitó un estudio de laboratorio completo, incluyendo auto-anticuerpos para descartar colagenopatías y un estudio de porfirinas, que resultaron normales. Con diagnóstico presuntivo de prurigo actínico, se realizó biopsia cutánea la que confirmó el diagnóstico. Se indicó fotoprotección y ante la negativa de sus padres al tratamiento con talidomida, inició hidroxicloroquina vía oral previo control oftalmológico, con buena respuesta (Fig 2). Luego de ocho meses presentó reagudización de las lesiones, con placas eccematosas y eritemato-costrosas en mejillas, con intenso prurito (Fig 3). Se indicaron antihistamínicos, fotoprotección y tratamiento tópico con hidrocortisona por siete días, rotando posteriormente a tacrolimus ungüento al 0,03%, con muy buena respuesta clínica (Fig 4). Permanece en control evolutivo en el servicio sin recidivas de las lesiones.

Fig 1: lesiones iniciales.

Fig 2: luego del tratamiento con hidroxicloroquina, previo control oftalmológico, con buena respuesta.
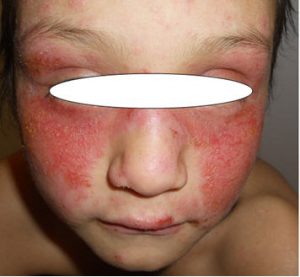
Fig 3: reagudización de las lesiones.

Fig 4: a los 10 días de tratamiento tópico con tacrolimus al 0,03%.
Caso 2: paciente argentina oriunda de La Pampa, argentina, de 9 años de edad, con diagnóstico de enfermedad celíaca, consultó por dermatosis de un año de evolución. Al examen físico presentaba pápulas eritematosas en miembros inferiores y en dorso de manos, algunas con costra en su superficie. En regiones malares se observaban placas eritematosas infiltradas, pruriginosas y queilitis (Fig 5). Se solicitó laboratorio con auto-anticuerpos y estudio de porfirinas y porfirias, todos con resultados normales. Se realizó biopsia cutánea, que fue compatible con prurigo actínico. Se indicaron antihistamínicos vía oral, fotoprotección, mometasona en miembros inferiores e hidrocortisona en mejillas, con mejoría de las lesiones (Fig 6). Posteriormente presentó recurrencia de la dermatosis, por lo que se indicó tacrolimus ungüento al 0,03% en mejillas y manos, con buena respuesta y tolerancia al tratamiento (Fig 7).

Fig 5: primera consulta.

Fig 6: posterior al tratamiento con corticoides tópicos.

Fig 7: a los 10 días de tratamiento con tacrolimus al 0,03%.
DISCUSIÓN
El prurigo actínico es una fotodermatosis inflamatoria crónica, mediada inmunológicamente que afecta piel, mucosas labial y conjuntival. Ha recibido diferentes nombres: prurigo actínico familiar, eccema solar, erupción polimorfa lumínica hereditaria, prurigo solar de la altiplanicie, prurigo solar de Hutchinson, entre otros. 5 La primera comunicación de esta entidad en nuestro país, fue realizada en 1955 por López González, quien la denominó prurigo solar (denominación acertada sin duda). En la década del 60 Fabio Londoño de Colombia, la llamó prurigo actínico. 5,6
Se presenta con mayor frecuencia en la población de origen mestizo de: México, Guatemala, Honduras, Colombia, Perú, Ecuador, Bolivia y Argentina, al igual que en algunas comunidades indígenas de América del Norte y Canadá. En nuestro país las regiones del norte y noroeste son las más afectadas, también las zonas montañosas de Cuyo (San Luis, San Juan y Mendoza), en los valles calchaquíes (Catamarca, Tucumán, Salta y Jujuy) y en las sierras de Córdoba. 5,6 Se presenta preferentemente en habitantes que viven en altitudes mayores a 1000 metros sobre el nivel del mar, si bien hay casos publicados en altitudes menores. 4,5,7
Es más frecuente en el sexo femenino (2:1) y suele comenzar en la infancia en el 60-70% de los casos, siendo la edad de presentación más habitual los 10 años. Tiende a mejorar con la edad y puede remitir espontáneamente en la adolescencia o principios de la adultez, aunque en algunos pacientes persiste en la edad adulta. 2,5,8
La etiopatogenia es desconocida, pero está directamente relacionada con la exposición a la luz solar, hecho que se manifiesta en la distribución de las lesiones, el empeoramiento en los meses de verano y la reproducción de las lesiones con la luz ultravioleta (UV).
En la literatura se menciona que la respuesta inmune, sería producida por una reacción de hipersensibilidad retardada a un auto-antígeno, inducido por la radiación UV. 7 La radiación solar sería el principal disparador que desencadena la reacción inflamatoria cutánea, en individuos genéticamente predispuestos. 6 En relación a la susceptibilidad genética, existe un fuerte vínculo con algunos antígenos leucocitarios humanos (HLA), particularmente con el HLA-DR4.4
El cuadro clínico tiene un curso estacional con agravamiento de las lesiones en primavera y verano, aunque no desapareciendo en invierno. 3 Las lesiones se ubican preferentemente en áreas de la piel expuestas al sol, pero pueden extenderse a zonas cubiertas. Se observan principalmente en cara, cuello, orejas, rodillas y dorso de manos y de pies. Son polimorfas y muy pruriginosas. En un principio predominan pápulas eritematosas, excoriaciones y costras, pero con el tiempo y el rascado crónico, se observan nódulos superficiales y placas liquenificadas. 6 En cuadros de larga evolución, se puede apreciar alopecia de cola de cejas e infiltración de la piel del rostro, dando un aspecto de “facie leonina”. 3,7
El compromiso ocular se presenta en el 45% de los casos, afecta principalmente conjuntiva y limbo. Se observa hiperemia difusa, secreción acuosa, áreas conjuntivales bulbares hiperpigmentadas, papilas tarsales hipertróficas y pseudoterigion.9
En el 30-70% de los pacientes, se evidencia queilitis y esta puede ser la única manifestación de la enfermedad en el 10% de los casos, siendo más frecuente en el labio inferior. 3 Las lesiones se caracterizan por inflamación, descamación, agrietamiento, formación de costras, exudación, ulceración y prurito.10
El diagnóstico es principalmente clínico, el estudio histopatológico por biopsia cutánea puede contribuir al mismo. A la microscopía óptica, se observa en una fase temprana acantosis leve y espongiosis de la epidermis, con infiltración celular perivascular mononuclear. En las lesiones crónicas hay incremento de la acantosis e infiltración densa por mononucleares. 1,2 En la histología de las mucosas labial y conjuntival, es característica la presencia de folículos linfoides.9
Si bien el tratamiento puede ser dificultoso, es fundamental la fotoprotección. Como medidas generales, los antihistamínicos orales se utilizan para calmar el prurito, los antibióticos en caso de infecciones secundarias y los corticoides tópicos para aliviar la sintomatología y disminuir la inflamación, en las lesiones activas.
El tratamiento sistémico más eficaz sigue siendo la talidomida, derivado sintético del ácido glutámico, con efecto inmunomodulador y antiinflamatorio. Se indica en comprimidos dosis de 50-100 mg en niños y de 100-300 mg en adultos. 3,7 Los riesgos de teratogenicidad y neuropatía periférica mixta, obligan a un cuidadoso seguimiento del paciente. 1 Se han utilizado diferentes drogas con resultados variables, entre ellas: la ciclosporina, pentoxifilina, antipalúdicos, betacarotenos y vitamina E. 11
Los inhibidores de la calcineurina tópicos (tacrolimus y pimecrolimus) son inmunomoduladores, utilizados actualmente en enfermedades cutáneas inflamatorias, como la dermatitis atópica, entre otras, con buena respuesta. Presentan mejor perfil de seguridad, con menos efectos adversos que los corticoides. Como efecto secundario, el único frecuente y destacable es el ardor o prurito que se produce en las primeras aplicaciones, aunque raramente determina la suspensión del mismo. En el prurigo actínico existen escasos reportes en la literatura, sobre el uso de inhibidores de la calcineurina tópicos. 7,9,12 González-Carrascosa Ballesteros M y col, publicaron el caso de un paciente con prurigo actínico tratado con ungüento de tacrolimus al 0,1%, obteniéndose una muy buena respuesta y rápida.12
CONCLUSIÓN
Presentamos dos pacientes de sexo femenino con prurigo actínico en edad pediátrica. La primera de ellas, realizó tratamiento en primera instancia con hidroxicloroquina obteniendo buena respuesta a la misma, pero con posterior recurrencia de la clínica. La segunda paciente, mejoró con la aplicación de corticoides tópicos, pero también presentó posteriormente reactivación de las lesiones. En ambas se indicó tratamiento tópico, con tacrolimus ungüento 0,03% asociado a estricta fotoprotección, con buena tolerancia al mismo, sin efectos adversos y con resolución del cuadro clínico en la actualidad.
Por lo expresado, concluimos que el tacrolimus tópico es una opción terapéutica eficaz para el tratamiento del prurigo actínico, sin efectos adversos de importancia. Esta medicación siempre debe acompañarse de medidas estrictas de fotoprotección. Se requieren más estudios para evaluar a largo plazo la respuesta de esta medicación.
1. Hawk J, Lim H. Fotodermatosis. En: Bolognia J, Jorizzo J, Rapini R. Dermatología. Elsevier. Primera edición. 2004; 1365-1383.
2. Hawk J, Ferguson J. Respuestas anormales a la radiación ultravioleta: idiopáticas, probablemente inmunitarias y fotoexacerbadas. En: Fitzpatrick TB, Wolff K, Goldsmith L, Katz S, Gilchrest B, Paller A, Leffel D. Dermatología en Medicina General. Séptima Edición. Editorial Médica Panamericana. 2009; 816-827.
3. Pizzi de Parra N, Parra de Cantú V. Dermatosis fotosensibles. En: Larralde M, Abad E, Luna P. Dermatología Pediátrica. Segunda Edición. Ediciones Journal. 2010; 281-292.
4. Cuevas González JC, Rodríguez Lobato E, Mancherano Valencia A, Hojyo-Tomoka MT, Domínguez Soto L, Vega Memije ME. Prurigo actínico; perfil demográfico de los últimos 20 años en la División de Dermatología del Hospital General Dr. Manuel Gea González, en la Ciudad de México. Dermatol Rev Mex 2014; 58: 508-513.
5. Salazar Mesa AM. Prurigo actínico en la niñez. Dermatol Pediatr Lat 2005; 3 (3): 193-200.
6. Rébora I. El prurigo actínico. Características clínicas, histopatológicas y consideraciones sobre su inmunología, fotobiología y genética. Parte I. Arch Argent Dermatol 2009; 59: 89-95.
7. Valbuena M, Muvdi S, Lim H. Actinic Prurigo. Dermatol Clin 2014; 32: 335-344.
8. Ruiz Beguerie J. Prurigo actínico. Dermatol Argent 2013; 19 (4): 251-259.
9. Ortiz Castillo JV, Boto de los Bueis A, De Lucas Laguna R, Pastor Nieto B, Peláez Restrepo N, Fonseca Sandomingo A. Ciclosporina tópica como tratamiento del prurigo actínico ocular. Arch Soc Esp Oftalmol 2006; 81: 661-664.
10. Miranda A, Ferrari T, Werneck J, Junior A, Cunha K, Dias E. Actinic prurigo of the lip: two case reports. Wrd J Clin Cas 2014; 2 (8): 385-390.
11. Rébora I. El prurigo actínico. Características clínicas, histopatológicas y consideraciones sobre su inmunología, fotobiología y genética. Parte II. Arch Argent Dermatol 2009; 59: 139-152.
12. González-Carrascosa Ballesteros M, De la Cueva Dobao P, Hernández Hermosa J, Chavarría Mur E. Tratamiento del prurigo actínico con tacrolimus al 0,1%. Med Cutan Iber Lat Am 2006; 34 (5): 233-236.
Referencias
REFERENCIAS
1. Hawk J, Lim H. Fotodermatosis. En: Bolognia J, Jorizzo J, Rapini R. Dermatología. Elsevier. Primera edición. 2004; 1365-1383.
2. Hawk J, Ferguson J. Respuestas anormales a la radiación ultravioleta: idiopáticas, probablemente inmunitarias y fotoexacerbadas. En: Fitzpatrick TB, Wolff K, Goldsmith L, Katz S, Gilchrest B, Paller A, Leffel D. Dermatología en Medicina General. Séptima Edición. Editorial Médica Panamericana. 2009; 816-827.
3. Pizzi de Parra N, Parra de Cantú V. Dermatosis fotosensibles. En: Larralde M, Abad E, Luna P. Dermatología Pediátrica. Segunda Edición. Ediciones Journal. 2010; 281-292.
4. Cuevas González JC, Rodríguez Lobato E, Mancherano Valencia A, Hojyo-Tomoka MT, Domínguez Soto L, Vega Memije ME. Prurigo actínico; perfil demográfico de los últimos 20 años en la División de Dermatología del Hospital General Dr. Manuel Gea González, en la Ciudad de México. Dermatol Rev Mex 2014; 58: 508-513.
5. Salazar Mesa AM. Prurigo actínico en la niñez. Dermatol Pediatr Lat 2005; 3 (3): 193-200.
6. Rébora I. El prurigo actínico. Características clínicas, histopatológicas y consideraciones sobre su inmunología, fotobiología y genética. Parte I. Arch Argent Dermatol 2009; 59: 89-95.
7. Valbuena M, Muvdi S, Lim H. Actinic Prurigo. Dermatol Clin 2014; 32: 335-344.
8. Ruiz Beguerie J. Prurigo actínico. Dermatol Argent 2013; 19 (4): 251-259.
9. Ortiz Castillo JV, Boto de los Bueis A, De Lucas Laguna R, Pastor Nieto B, Peláez Restrepo N, Fonseca Sandomingo A. Ciclosporina tópica como tratamiento del prurigo actínico ocular. Arch Soc Esp Oftalmol 2006; 81: 661-664.
10. Miranda A, Ferrari T, Werneck J, Junior A, Cunha K, Dias E. Actinic prurigo of the lip: two case reports. Wrd J Clin Cas 2014; 2 (8): 385-390.
11. Rébora I. El prurigo actínico. Características clínicas, histopatológicas y consideraciones sobre su inmunología, fotobiología y genética. Parte II. Arch Argent Dermatol 2009; 59: 139-152.
12. González-Carrascosa Ballesteros M, De la Cueva Dobao P, Hernández Hermosa J, Chavarría Mur E. Tratamiento del prurigo actínico con tacrolimus al 0,1%. Med Cutan Iber Lat Am 2006; 34 (5): 233-236.