Autores | Contacto
EJ Saad *, V Russo *, M Kurpis **,**** y AH Tabares ***,****
* Servicio de Clínica Médica.
** Servicio de Anatomía Patológica.
*** Servicio de Medicina Vascular y Trombosis.
**** Instituto Universitario de Ciencias Biomédicas de Córdoba.
Hospital Privado Universitario Centro Médico de Córdoba. Instituto Universitario de Ciencias Biomédicas de Córdoba. Av. Naciones Unidas N° 346 (5000) Córdoba. Argentina. Fax: (54-351) 468-8881.
E-mail: emanuelsaad@hotmail.com
Declaramos que ninguno de los autores presenta conflictos de intereses.
Recibido: 03-12-2015
Aceptado para su Publicación: 29-02-2016
Dirección
Prof. Dr. Ricardo E. Achenbach
Resumen | Palabras Claves
RESUMEN
La necrosis cutánea es una complicación muy poco frecuente y grave, relacionada al tratamiento con warfarina. Su patogenia no es completamente conocida y se debería, a un disbalance entre factores procoagulantes y anticoagulantes, que ocurren al inicio del tratamiento con anti vitamina K. La Trombocitopenia Inducida por Heparina (TIH) y la necrosis por warfarina pueden coexistir, pudiendo actuar como favorecedoras de un estado protrombótico y conducir a gangrena venosa de los miembros o necrosis cutánea.
CASO CLÍNICO
Hombre de 66 años de edad, trasplantado cardíaco por miocardiopatía dilatada idiopática, quien se presentó con progresión de su enfermedad renal crónica. Se encontraba anti-coagulado con warfarina desde hacía cinco años, por cuadro de Trombosis Venosa Profunda (TVP) en miembro inferior izquierdo. Debido a la ausencia de evidencia de anticoagulación extendida, se decidió suspender la misma y se inició terapia de hemodiálisis trisemanal. Un mes posterior a la suspensión de la anticoagulación, el paciente se presentó con cuadro de TVP extensa de miembro inferior derecho, asociado a un Trombo-Embolismo Pulmonar (TEP) bilateral, teniendo un nivel basal de 74000 plaquetas. Se inició tratamiento anticoagulante con Heparina No Fraccionada (HNF) y warfarina, objetivándose un descenso plaquetario que revirtió tras la suspensión de la HNF, permaneciendo anti-coagulado con warfarina.
Veintisiete días después del alta hospitalaria, se re-interna por cuadro de TVP extensa contralateral y hematomas extensos en zona torácica. Tenía un RIN de 4,4 y recuento plaquetario de 35000/uL. Debido a la recurrencia de eventos trombóticos, se inició anticoagulación con HNF que debió ser suspendida a las 48 horas, por progresión de plaquetopenia a 23000/uL. Se intentó reiniciar el tratamiento con HNF, debiéndose suspender nuevamente por el mismo motivo. A los 11 días del ingreso, el paciente desarrolló en región pectoral izquierda una placa necrótica con ampollas hemorrágicas en su interior, rodeada de un halo eritematoso. Ante la sospecha de una necrosis cutánea por warfarina, se suspendió dicha medicación y se efectuó una biopsia cutánea, la que mostró: microangiopatía trombótica con necrosis epidérmica y despegamiento dermo-epidérmico. Los hemocultivos y cultivo de las ampollas fueron negativos. Ante dicho cuadro, se planteó el inicio de tratamiento anticoagulante con fondaparina a bajas dosis, debido a alteración de la función renal, pero el paciente falleció súbitamente durante la sesión de hemodiálisis.
DISCUSIÓN
El presente caso clínico constituyó un gran desafío diagnóstico y terapéutico. La presencia de trombocitopenia en contexto de uso de HNF, asociado a episodios trombóticos repetitivos, podría sugerir la existencia de TIH. La utilización de warfarina en esta situación, podría favorecer el desarrollo de trombosis cutánea de tejidos de gran contenido adiposo, como en la región mamaria de pacientes obesos, conduciendo a su posterior necrosis.
PALABRAS CLAVE: Warfarina; Microangiopatías trombóticas; Piel; Necrosis; Trombocitopenia.
SUMMARY
Cutaneous necrosis is a rare complication related to the treatment with vitamin-K antagonists. While its pathogenesis is not completely understood, it is presumed that it may represent an imbalance between procoagulants and anticoagulants factors that occur at the beginning of treatment with warfarin. Heparin-induced thrombocytopenia and warfarin-induced skin necrosis may coexist, leading to a prothrombotic state with subsequent skin necrosis and venous gangrene of the limbs.
CASE REPORT
A 66 year-old male, status post cardiac transplantation secondary to idiopathic dilated cardiomyopathy, presented with progressive renal insufficiency. The patient had received warfarin for the past 5 years for idiopathic left leg deep vein thrombosis. His treating physicians considered that the patient did not have an indication for extended anticoagulation, warfarin was discontinued and he was begun on hemodialysis 3 times a week. One month after warfarin suspension, the patient presented with massive right leg DVT and bilateral pulmonary embolism. Platelet count was 74000 /uL. He was started on unfractionated heparin (UFH) and warfarin, and platelet count dropped to 43000 /uL 3 days after beginning of treatment, and returned to baseline levels after heparin interruption. Approximately 27 days after hospital discharge, the patient was readmitted for extensive contralateral DVT and thoracic hematomas. On admission, the INR was 4.4 and platelet count 35000 /uL. UFH was started but had to be discontinued after 48 hs due to progressive thrombocytopenia. The patient developed a necrotic plaque with hemorrhagic bullae and erythematous halo on right pectoral area. Warfarin-induced skin necrosis was suspected and skin biopsy was performed that showed dermal capillary thrombosis and epidermic necrosis. Blood and fluid cultures from bullae were negative. Due to renal failure, it was planned to start the patient on low dose fondaparinux, and he suddenly died during hemodialysis.
DISCUSSION
Skin necrosis is a multifactorial condition with a broad differential diagnosis. The current case represented a great diagnostic and therapeutic challenge. Thrombocytopenia and recurrent thrombotic events associated with UNF treatment suggest HIT. Therapy with warfarin under these circumstances may exacerbate the prothrombotic state and predispose to capillary thrombosis with cutaneous and mammary gland fat necrosis.
KEY WORDS: Warfarin; Thrombotic microangiopathy; Skin; Necrosis; Thrombocytopenia.
Artículo | Referencias
Descargar archivo PDF aquí
INTRODUCCIÓN
La necrosis cutánea es una complicación muy poco frecuente y grave, relacionada al tratamiento con warfarina, con una incidencia de alrededor de 0,01 a 0,1% 1. Su patogenia no es completamente conocida y se debería a un disbalance entre factores procoagulantes y anticoagulantes, que ocurren al inicio del tratamiento con los antagonistas de la vitamina K 2. Gran parte de los pacientes con necrosis cutánea por warfarina, presentan anormalidades congénitas en alguna de las proteínas que controlan la coagulación, tales como: deficiencia de proteína C, S y antitrombina III, aunque las mismas no pueden ser identificadas en todos los casos 3.
La trombocitopenia inducida por heparina (TIH), es un severo trastorno protrombótico adquirido y en pacientes tratados con warfarina, podría favorecer el desarrollo de gangrena venosa de los miembros o necrosis cutánea 4,5.
A continuación, se presenta un caso de necrosis cutánea por warfarina en paciente trasplantado cardiaco, con trombocitopenia y trombosis recurrente sugestivas de TIH.
CASO CLÍNICO
Hombre de 66 años de edad, trasplantado cardíaco por miocardiopatía dilatada nueve años atrás; se presentó por progresión de su enfermedad renal crónica. Tenía antecedentes de diabetes mellitus tipo II, obesidad y un episodio de trombosis venosa profunda (TVP) en miembro inferior izquierdo cinco años atrás, por lo que estaba anticoagulado con acenocumarol. Otros medicamentos que recibía habitualmente eran: losartan, atorvastatina, furosemida, micofenolato mofetilo, ciclosporina, prednisona y esomeprazol. Debido a la progresión de su enfermedad renal crónica a fase terminal, se hospitalizó y se inició terapia de hemodiálisis trisemanal. Además, se continuó el tratamiento anticoagulante con infusión continua de heparina no fraccionada (HNF) durante dos días, objetivándose en este período un descenso en el conteo de plaquetas del 16%. Ante la ausencia de una clara indicación de anticoagulación extendida, se decidió suspender el tratamiento anticoagulante.
Un mes posterior a la suspensión de la anticoagulación, el paciente se presentó con cuadro de TVP extensa de miembro inferior derecho, asociado a tromboembolismo pulmonar (TEP) bilateral. Comenzó tratamiento con warfarina y HNF endovenosa, teniendo un nivel basal de plaquetas de 74000/uL. Al quinto día de internación se observó un descenso del conteo plaquetario a 42000/uL, que revirtió tras la suspensión de la HNF. Ante buena evolución se otorgó el alta hospitalaria, permaneciendo anticoagulado con warfarina.
Veintisiete días después, se reinternó por otro cuadro de TVP extensa contralateral y hematomas extensos, en zona torácica e inguinal. En la admisión el RIN era de 4,4 y el recuento plaquetario de 35000/uL. Debido a la recurrencia de eventos trombóticos, se reinició anticoagulación con HNF endovenosa, que debió ser suspendida a las 48 horas por progresión de plaquetopenia a 23000/uL, con posterior ascenso de las mismas. Se intentó reiniciar el tratamiento con HNF, en contexto de RIN persistentemente elevado, debiéndose suspender nuevamente por el mismo motivo a los pocos días. A los 11 días del ingreso, se observó en la región pectoral izquierda una placa necrótica rodeada de un halo eritematoso. Las lesiones progresaron rápidamente desarrollando ampollas hemorrágicas en su interior. Debido al contexto clínico-farmacológico, se sospechó necrosis cutánea por warfarina, por lo que se suspendió dicha medicación y se procedió a realizar biopsia de las lesiones cutáneas. En el estudio anátomo-patológico, se observó trombosis de capilares y vénulas, asociado a necrosis epidérmica y despegamiento dermo-epidérmico, sin evidencia de vasculitis. El cultivo de las ampollas y los hemocultivos fueron negativos. Se sospechó necrosis cutánea asociada a warfarina y probable TIH como factor agravante. Ante dicho diagnóstico y debido a alteración de la función renal, se planeó el inicio de tratamiento anticoagulante con fondaparina a bajas dosis, pero el paciente falleció súbitamente durante la sesión de hemodiálisis.
DISCUSIÓN
La necrosis cutánea es un cuadro clínico de gravedad, que requiere un diagnóstico precoz y tratamiento oportuno, debido a la morbimortalidad a la que se encuentra asociada 6. Puede ser causada por múltiples etiologías,las que deben ser evaluadas dentro del contexto clínico de cada paciente (ver Tabla I).
TABLA I. Etiologías de las necrosis cutáneas

La presencia de placas necróticas cutáneas en pacientes con enfermedad renal crónica terminal, como en nuestro caso, podrían ser debidas a lesiones por calcifilaxis. Se caracterizan por ser eritematosas, extremadamente sensibles a la palpación, localizadas en sitios de gran contenido adiposo y asociadas generalmente a trastornos del metabolismo fosfocálcico y a la utilización de corticoides concomitantemente con warfarina 7. Los hallazgos histopatológicos son diferentes a los presentes en nuestro caso, ya que, se caracterizan por la presencia de necrosis isquémica epidérmica y depósito cálcico a lo largo de las fibras elásticas, asociado a hiperplasia de la íntima y obliteración parcial de la luz vascular 8.
Las vasculitis e infecciones cutáneas necrotizantes son diagnósticos a tener en cuenta. Las primeras, se manifiestan habitualmente asociadas a petequias, púrpura palpable, ulceraciones digitales y livedo reticularis de ubicación distal en miembros superiores e inferiores. Dichas características no serían compatibles con las de nuestro paciente, dada la ausencia de inflamación vascular en la histopatología y niveles bajos de reactantes de fase aguda, elementos típicos de este grupo de enfermedades. Una infección cutánea necrotizante, sería poco probable, debido a la ausencia de signos de flogosis sobre la lesión, de un síndrome de respuesta inflamatoria sistémica asociado, así como la ausencia de aislamientos microbiológicos en los cultivos de sangre y de material biopsiado 7.
Un elemento importante a destacar, es el antecedente de exposición a heparina en reiteradas ocasiones en el pasado y recientemente durante las sesiones de hemodiálisis, asociado a un descenso en el conteo plaquetario. En este contexto, se debe considerar el diagnóstico de TIH. La TIH es un trastorno protrombótico, caracterizado por la producción de anticuerpos dirigidos a un complejo multimolecular de Factor Plaquetario 4/Heparina (FP4/Heparina), que promueven la activación y agregación plaquetaria y de este modo, el desarrollo de trombosis. Existen scores que permiten predecir la probabilidad diagnóstica de TIH, como lo es el 4T Store 3. El paciente presentaba un 4TScore de elevada probabilidad clínica, con un valor igual a 7, dato a favor para el diagnóstico presuntivo de TIH. Dicho score se caracteriza por tener un alto valor predictivo negativo, pudiendo así descartar el diagnóstico de TIH con valores menores a 4. Sin embargo, para confirmar el diagnóstico de pacientes con scores de 4T elevados, es necesario realizar tests de laboratorios más específicos como el dosaje de anticuerpos anti FP4/Heparina o test de liberación de serotonina, entre otros. Si bien esto no pudo ser documentado en este caso, la trombocitopenia y las trombosis recurrentes, a pesar del uso de heparina, sugieren fuertemente que el paciente padecía TIH asociada 3, 9.
La continua exposición a la HNF en un paciente con TIH, podría haber agravado los fenómenos trombóticos y en presencia de dosis terapéuticas de warfarina, inducir la necrosis cutánea 10. La necrosis cutánea por warfarina se trata de un cuadro clínico poco frecuente, que se presenta en el 0,01 al 0,1% de los pacientes que reciben dicho medicamento 5. Se manifiesta típicamente como placas necróticas, rodeadas de un halo eritematoso en sitios con gran contenido adiposo, ocurriendo principalmente entre el 1° y 10° días posteriores a la iniciación de la terapia con warfarina 11. Se ha propuesto, que la warfarina tendría un efecto tóxico directo sobre precapilares y arteriolas del tejido celular subcutáneo, produciendo su ruptura, que sumado al desequilibrio entre factores vitamina K-dependientes pro y anticoagulantes, favorecería la trombosis a nivel de capilares y vénulas con posterior necrosis de los tejidos 1.
La presentación clínica y los hallazgos histopatológicos, sugieren el diagnóstico de necrosis cutánea por warfarina. Estos cuadros se ven favorecidos generalmente, por estados de hipercoagulabilidad concomitante, como el déficit de proteína C y S o la presencia de factor V Leiden, ninguno de los que pudieron ser excluidos en este paciente. Sin embargo, la presencia de TIH podría ser un factor protrombótico agravante de la necrosis por warfarina, como ha sido reportado en otras oportunidades 2, 4, 5, 10, 12.
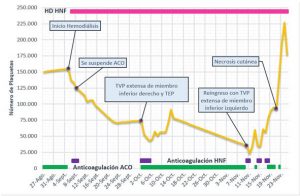
GRÁFICO I: Evolución clínica y de laboratorio del paciente. HD HNF: Hemodiálisis con utilización de Heparina No fraccionada. HNF: Heparina no fraccionada Endovenosa. ACO: Anticoagulantes orales. TVP: trombosis venosa profunda. TEP: Tromboembolismo pulmonar.

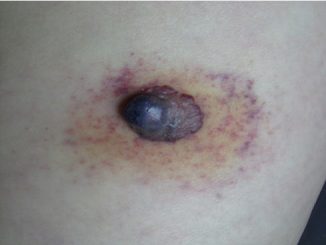
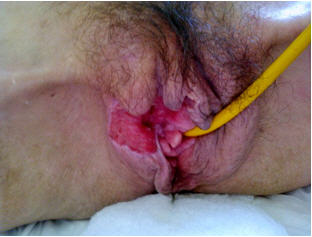
Fig 1: hallazgos clínicos y anátomo-patológicos de lesión en piel.
A) Placa necrótica con ampollas hemorrágicas en su interior, rodeadas por halo eritematoso.
B) y C) Hallazgos histopatológicos de lesión en piel. Se observa trombosis de capilares y vénulas que ocluyen casi totalmente su luz, en ausencia de inflamación de pared vascular. H&E 4x.
D) Se observa a mayor aumento la presencia de trombosis capilar en proceso de recanalización. H&E 40x.
El presente caso ilustra la complejidad de la presentación clínica de necrosis cutánea, siendo imprescindibles la conjunción de datos clínicos, de laboratorio e histopatológicos, para realizar el diagnóstico correcto e iniciar la terapéutica apropiada.
1. Chan YC, Valenti D, Mansfield AO, Stansby G. Warfarin induced skin necrosis. Br J Surg 2000; 87 (3): 266-272.
2. Abdel-Wahab OI, Rosovsky RP, Warth JA. Warfarin-induced skin necrosis in a patient with heparin-induced thrombocytopenia: Two diseases or one? Acta Haematol 2008; 120 (2): 117-122.
3. Junqueira DRG, Viana TG, Carvalho MD, Perini E. Accuracy of a prediction model for heparin-induced thrombocytopenia (HIT): An analysis based on individual patient data. Clin Chim Acta 2011; 412 (17-18): 1521-1526.
4. Chang IH, Ha MS, Chi BH, Kown YW, Lee SJ. Warfarin-induced penile necrosis in a patient with heparin-induced thrombocytopenia. J Korean Med Sci 2010; 25 (9):1390-1393.
5. Warkentin TE, Sikov WM, Lillicrap DP. Multicentric warfarin-induced skin necrosis complicating heparin-induced thrombocytopenia. Am J Hematol 1999; 62 (1): 44-48.
6. Muniesa Montserrat C, Fortuño Ruiz Y, Rupérez González J. Diagnóstico diferencial de la necrosis cutánea. Semin Fund Española Reumatol 2014; 15 (01): 86-95.
7. Sprague SM. Painfull skin ulcer in a hemodyalisis patient. Clin J Am Soc Nephrol 2014; 9 (1): 166-173.
8. Newey CR, Sarwal A, Uchin J y Mulligan G. Necrotic skin lesions after hemodialysis. Cleve Clin J Med 2011; 78 (10): 646-648.
9. Cuker A, Gimotty PA, Crowther MA, Warkentin TE. Predictive value of the 4Ts scoring system for heparin-induced thrombocytopenia: a systematic review and meta-analysis. Blood 2012; 120 (20): 4160-4167.
10. Srinivasan AF, Rice L, Bartholomew JR, Rangaswamy C, La Perna L, Thompson JE, Murphy S, Baker KR. Warfarin-induced skin necrosis and venous limb gangrene in the setting of heparin-induced thrombocytopenia. Arch Inter Med 2004; 164: 66-70.
11. Nalbandian RM, Mader IJ, Barret JL, Pearce JF, Rupp EC. Petechiae, ecchymoses, and necrosis of skin induced by coumarin congeners. Rare, occasionally lethal complication of anticoagulant therapy. JAMA 1965; 192 (7): 107-112.
12. Kaiber FL, Malucelli TO, Baroni Edo R, Schafranski MD, Akamatsu HT, Schmidt CC. Heparin-induced thrombocytopenia and warfarin-induced skin necrosis: case report. An Bras Dermatol 2010; 85 (6): 915-918.
Referencias
REFERENCIAS
1. Chan YC, Valenti D, Mansfield AO, Stansby G. Warfarin induced skin necrosis. Br J Surg 2000; 87 (3): 266-272.
2. Abdel-Wahab OI, Rosovsky RP, Warth JA. Warfarin-induced skin necrosis in a patient with heparin-induced thrombocytopenia: Two diseases or one? Acta Haematol 2008; 120 (2): 117-122.
3. Junqueira DRG, Viana TG, Carvalho MD, Perini E. Accuracy of a prediction model for heparin-induced thrombocytopenia (HIT): An analysis based on individual patient data. Clin Chim Acta 2011; 412 (17-18): 1521-1526.
4. Chang IH, Ha MS, Chi BH, Kown YW, Lee SJ. Warfarin-induced penile necrosis in a patient with heparin-induced thrombocytopenia. J Korean Med Sci 2010; 25 (9):1390-1393.
5. Warkentin TE, Sikov WM, Lillicrap DP. Multicentric warfarin-induced skin necrosis complicating heparin-induced thrombocytopenia. Am J Hematol 1999; 62 (1): 44-48.
6. Muniesa Montserrat C, Fortuño Ruiz Y, Rupérez González J. Diagnóstico diferencial de la necrosis cutánea. Semin Fund Española Reumatol 2014; 15 (01): 86-95.
7. Sprague SM. Painfull skin ulcer in a hemodyalisis patient. Clin J Am Soc Nephrol 2014; 9 (1): 166-173.
8. Newey CR, Sarwal A, Uchin J y Mulligan G. Necrotic skin lesions after hemodialysis. Cleve Clin J Med 2011; 78 (10): 646-648.
9. Cuker A, Gimotty PA, Crowther MA, Warkentin TE. Predictive value of the 4Ts scoring system for heparin-induced thrombocytopenia: a systematic review and meta-analysis. Blood 2012; 120 (20): 4160-4167.
10. Srinivasan AF, Rice L, Bartholomew JR, Rangaswamy C, La Perna L, Thompson JE, Murphy S, Baker KR. Warfarin-induced skin necrosis and venous limb gangrene in the setting of heparin-induced thrombocytopenia. Arch Inter Med 2004; 164: 66-70.
11. Nalbandian RM, Mader IJ, Barret JL, Pearce JF, Rupp EC. Petechiae, ecchymoses, and necrosis of skin induced by coumarin congeners. Rare, occasionally lethal complication of anticoagulant therapy. JAMA 1965; 192 (7): 107-112.
12. Kaiber FL, Malucelli TO, Baroni Edo R, Schafranski MD, Akamatsu HT, Schmidt CC. Heparin-induced thrombocytopenia and warfarin-induced skin necrosis: case report. An Bras Dermatol 2010; 85 (6): 915-918.