Autores | Contacto
Autores: F M Alvarez*, L P Fortunato**, G A Befani Bernal**, M B Coto* y L N B Catellano***, M I Peralta****.
- *Médica del Curso Superior para Médicos Especialistas en Dermatología
- Asociación Argentina de Dermatología. Hospital Municipal de Agudos Leónidas Lucero
- **Médica dermatóloga de unidad de dermatología. Hospital Municipal de Agudos Leónidas Lucero
- ***Médica patóloga del servicio de anatomía patológica. Hospital Municipal de Agudos Leónidas Lucero
- ****Jefa de unidad de dermatología. Hospital Municipal de Agudos Leónidas Lucero
Hospital Municipal de Agudos Leónidas Lucero.
Dirección: Estomba 968 (CP8000). Bahía Blanca. Argentina
email: alvarezflamica@gmail.com
Recibido: 19/06/2019
Recibido primer Corrector: 28/11/2019
Recibido segundo corrector: 20/12/2019
Aceptado para su Publicación: 26/12/2019
Los autores declaramos no poseer ningún tipo de conflicto de interés
Resumen | Palabras Claves
RESUMEN:
Las lesiones blancas de la mucosa oral son patologías relativamente frecuentes, siendo la leucoplasia oral (LO) motivo de consulta habitual en Estomatología. Existen muchas variantes de LO y la leucoplasia verrucosa proliferativa (LVP) es una de las menos frecuentes. La LVP es una enfermedad de pronóstico desfavorable, con características clínico-patológicas distintivas, de lento y progresivo crecimiento, de difícil diagnóstico temprano. La etiología permanece incierta aunque se han implicado hábitos tóxicos como el tabaquismo y agentes infecciosos como Papiloma Virus Humano, Candida albicans, Virus de Epstein Barr, entre otros. Suele afectar la encía y mucosa alveolar pero el compromiso puede ser de cualquier sitio de la boca. Inicialmente se observa como una placa blanquecina que se torna hiperqueratósica y genera placas irregulares con áreas rojas y zonas verrucosas, que podrían sufrir transformación maligna. Este artículo realiza una revisión bibliográfica de LVP a partir de un caso clínico.
PALABRAS CLAVE: Leucoplasia verrucosa proliferativa, leucoplasia oral, transformación maligna, carcinoma verrucoso, carcinoma espinocelular
SUMMARY:
The white lesions of the oral mucosa are relatively frequent pathologies, being the oral leukoplakia (OL) reason for frequent consultation in Stomatology. There are many variants of OL and proliferative verrucous leukoplakia (PVL) is one of the least frequent. PVL is a disease with unfavorable prognosis, with distinctive clinical-pathological characteristics, of slow and progressive growth and difficult to diagnose early. The etiology remains uncertain although toxic habits have been implicated, like smoking and infectious agents such as Human Papilloma Virus, Candida albicans, Epstein Barr Virus, among others. It usually affects the gum and alveolar mucosa but any part of the mouth can be affected. Initially it is observed as a whitish plaque that becomes hyperkeratotic, generating irregular plaques with red and warty areas, which could undergo malignant transformation. This article performs a bibliographic review of PVL from a clinical case.
KEY WORDS: proliferative verrucous leukoplakia, oral leukoplakia, malignant transformation, verrucous carcinoma, squamous cell carcinoma
Artículo
Descargar archivo PDF aquí
INTRODUCCIÓN:
Las lesiones blancas son un motivo de consulta frecuente sobre las patologías de la cavidad oral, con una prevalencia estimada de 24 %.1 La leucoplasia oral (LO) es una causa de lesión blanquecina en estomatología (1-5%), siendo la leucoplasia verrucosa proliferativa (LVP) un subtipo de LO rara y muy agresiva que genera gran morbilidad. 2,5,10 El concepto de LVP fue introducido por Hansen y colaboradores en el año 1986, quienes reportaron el desarrollo de carcinomas a partir de lesiones que habían sido inicialmente diagnosticadas como LO.3 La Organización Mundial de la Salud (OMS), en una reunión del año 2005, decidió nomenclar la LVP dentro de la terminología de “desordenes potencialmente malignos”. De este modo, podríamos decir que la LVP es un continuo espectro de enfermedad epitelial oral, que va desde hiperqueratosis a carcinoma verrucoso (CV) o carcinoma espinocelular (CEC).1,4 Actualmente sigue siendo desconocida su patogenia, es difícil el diagnóstico temprano y no se dispone aún de un tratamiento eficaz. El objetivo de esta publicación es realizar una reseña bibliográfica a partir de un caso clínico.
CASO CLÍNICO
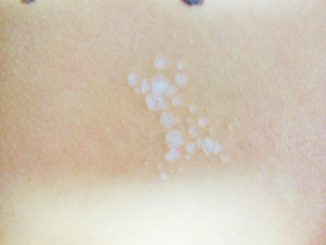
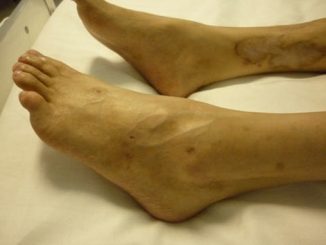
Paciente mujer de 57 años de edad que consulta por dermatosis progresiva, asintomática en mucosa oral, de 10 años de evolución, evaluada en varias oportunidades por odontólogos que habrían realizado el diagnóstico clínico de liquen. Como antecedentes personales refiere dermatitis de contacto en pies, con pruebas epicutáneas positivas a resinas de formaldehído, parafenilendiamina y quaternium 15, diabetes e hipertensión tratada con metformina y ramipril.
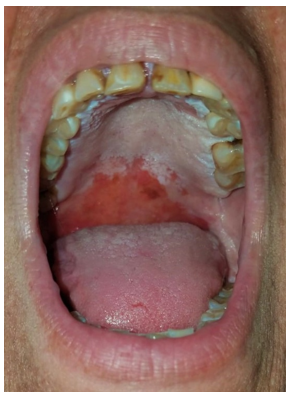
Al examen físico presenta en cavidad bucal múltiples placas blanquecinas que no se desprenden al raspado. Comprometen paladar blando y duro, pilares anteriores, mucosa yugal, encías, vestíbulo, dorso y lateral izquierdo de lengua (Figuras 1-5). Además, se aprecian sectores eritematosos sobre paladar blando, que dan un patrón moteado. A la palpación son lesiones indoloras y no dificultan la deglución. No se palpan adenomegalias submandibulares y cervicales.
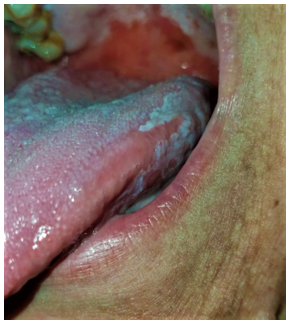
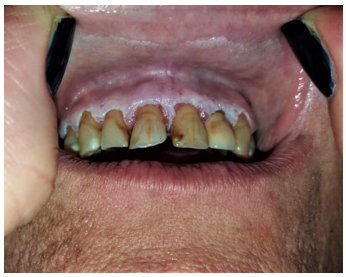
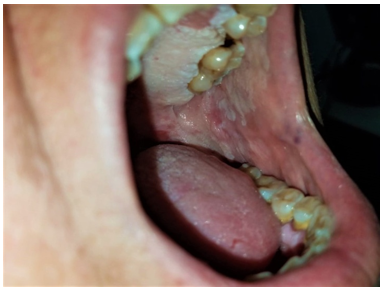
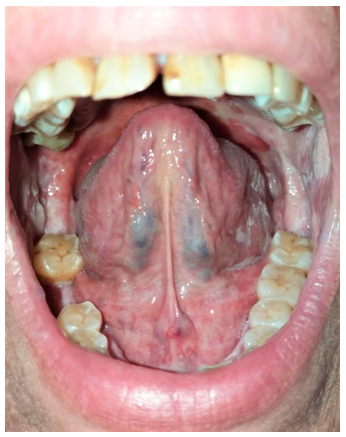
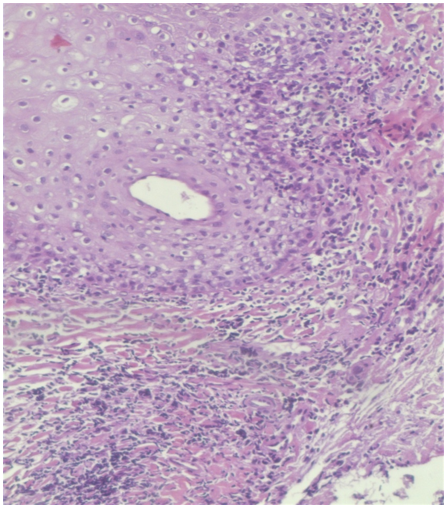
Se deriva al servicio de otorrinolaringología para realización de biopsia de dos lesiones blanquecinas, la primera de mucosa yugal y la segunda de paladar blando. El resultado histopatológico de ambas muestras informa: epidermis con hiperqueratosis, queratinocitos apoptóticos y estroma subepitelial con infiltrado linfocitario en banda compatible con liquen plano (Figuras 6 y 7).
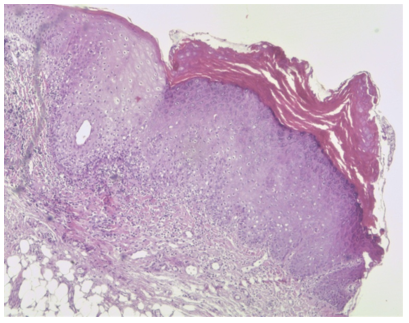
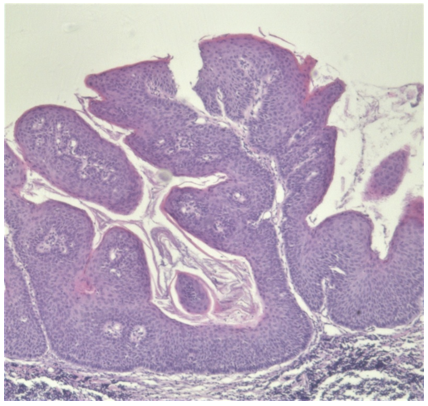
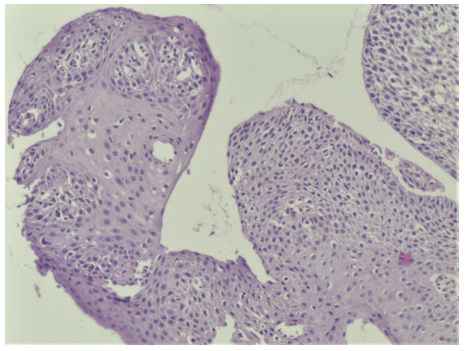
Dos meses posteriores a las biopsias iniciales, se aprecia una lesión hiperqueratósica verrucosa en paladar blando de 4 mm de diámetro. Se toma muestra para estudio histopatológico, que informa paraqueratosis, acantopapilomatosis, epidermis con acantosis y espongiosis, compatible con leucoplasia verrucosa asociada a lesión viral, sin atipia en la muestra (Figuras 8 y 9). Se realiza inmunohistoquímica para HPV 16 (única disponible en nuestro medio), que resultó negativa.
Se inicia tratamiento con acictretín 25 mg día.
DISCUSIÓN
Existen diversos agentes ambientales que se postulan como facilitadores del desarrollo de la LVP pero actualmente sigue siendo una entidad de etiología incierta, huérfana o idiopática.1
Hansen y colaboradores postularon que la LVP podría estar asociada con el hábito tabáquico.3 Actualmente se conoce que es una patología que se da tanto en fumadores como en no fumadores, por lo cual el rol del tabaco en la etiopatogenia está desestimado.5
Es bien conocida la asociación del Virus del Papiloma Humano (HPV) con el CEC de mucosa oral y recientemente se lo ha vinculado a la LVP; sin embargo, no está establecida su relación debido a su inconstante presencia.1,2,5,6 Se encuentra en estudio la posible vinculación de la infección crónica por Candida albicans y el Virus de Epstein Barr (VEB); aún no se ha corroborado la hipótesis asociada a la patogenia.3,7,8
Existe un franco predominio de mujeres, con una relación 4:1, y la edad media de presentación es de 60 años.1,9 No se ha demostrado predilección racial.10
Clínicamente, las lesiones iniciales corresponden a placas blancas no removibles al raspado, homogéneas, unifocales, de crecimiento lento y sostenido.5 En este estadio, es difícil diferenciarlo de una placa de LO.16 Con la evolución presenta mayor compromiso de superficie, volviéndose multifocal y generando un área heterogénea con lesiones exofíticas, verrucosas y eritematosas, que adquieren un patrón moteado.1,11 Luego de varios años, con un promedio de seis, se generan cambios que conducen al carcinoma oral.12 La LVP suele comprometer la mucosa oral de manera bilateral y es más frecuente encontrarla sobre las encías y mucosa alveolar.16
Los estadios clínicos de la LVP son:16
- Presentación local temprana
- Expansión del área con el transcurso del tiempo
- Crecimiento verrucoso
- Transformación maligna
Es una patología habitualmente asintomática aunque puede generar prurito o cambios en la percepción de la textura del epitelio. Cuando las lesiones son dolorosas debería sospecharse malignización.14,15 Las áreas eritematosas y las verrucosas son las de mayor potencial de transformación maligna, siendo necesario el estudio histopatológico ante dicha sospecha.1,5
Los hallazgos histopatológicos varían según el estadio de la enfermedad de la zona estudiada. Batsakis y colaboradores propusieron cuatro estadios histológicos con intermedios:13
- Grado 0: leucoplasia clínicamente fina sin displasia
- Grado 2: hiperplasia verrucosa
- Grado 4: CV
- Grado 6: CEC convencional con intermedios
En las fases tempranas, las lesiones presentan un infiltrado linfocítico de interfase que puede tener un patrón liquenoide marcado con degeneración vacuolar de la capa basal, células apoptóticas y cuerpos eosinofílicos, similar a las estomatitis liquenoides como el liquen plano.1
Debido a la falta de criterios histológicos específicos, la LVP se diagnostica mediante la combinación de las manifestaciones clínicas y la histopatología en el contexto de una enfermedad que progresa en el tiempo.5,14 Cerero-Lapiedra y colaboradores han establecido criterios mayores y menores para el diagnóstico:12
Criterios Mayores
- Una lesión leucoplásica en más de dos sitios orales diferentes, los cuales generalmente se localizan en la gingiva, procesos alveolares y paladar
- La existencia de un área verrucosa
- Las lesiones deben ampliarse o engrosarse durante el desarrollo de la enfermedad
- Recurrencia de zonas de tratamiento previo
- En la histología, puede observarse hiperqueratosis del epitelio, hiperplasia verrucosa, CV o CEC.
Criterios Menores
- LO que ocupe al menos 3 centímetros al sumar todas las áreas afectadas
- Sexo femenino
- Paciente femenino o masculino no fumador
- Evolución mayor de 5 años de la enfermedad oral
Se realiza el diagnóstico con tres criterios mayores (uno de ellos debe ser el criterio e) o dos criterios mayores (uno de ellos debe ser el criterio e) más dos criterios menores.12
Existen múltiples opciones terapéuticas, como láser de CO2, bleomicina tópica, retinoides tópicos o sistémicos, terapia fotodinámica, criocirugía y tratamiento quirúrgico pero ninguno es curativo; la recurrencia es la regla en casi la totalidad de los casos al suspender el tratamiento.1,2,5,7,14 La terapéutica se decidirá según la disponibilidad del medio, las comorbilidades del paciente y la experiencia del médico tratante.
El pronóstico de los pacientes que padecen la LVP es malo. La recidiva es alta a pesar de las múltiples opciones terapéuticas y hasta el 74.5 % de las personas desarrollarán un CV o CEC.17
CONCLUSIÓN
La LVP es una patología infrecuente, de etiología incierta y mal pronóstico, que genera un gran desafío médico para el diagnóstico temprano. Se debe tener una alta sospecha clínica ante una LO que recae a pesar de un tratamiento adecuado, que aumente de tamaño o se torne verrucosa. Dado que puede presentar un estadio diferente en distintas áreas de afectación de la mucosa, el control estrecho del paciente es mandatorio para apreciar los incipientes cambios y realizar una eventual biopsia ante la sospecha de malignización. La LVP podría considerarse un campo de cancerización de la mucosa oral, en sí misma. Si bien no se cuenta aún con un tratamiento eficaz para la enfermedad, está indicado iniciar alguna de las opciones terapéuticas para prevenir o retrasar la transformación maligna.
Referencias
REFERENCIAS:
- Issrani R, Prabhu N y Keluskar V. Oral proliferative verrucous leukoplakia: A case report with an update. Contemp Clin Dent. 2013; 4(2): 258–262.
- Escribano Bermejo M y Bascones Martínez A. Leucoplasia oral: Conceptos actuales. Av. Odontoestomatol. 2009; 25(2): 83-97.
- Hansen LS, Olson JA y Silverman S. Proliferative verrucous leukoplakia. A long-term study of thirty patients. Oral surgery, oral medicine, and oral pathology. 1985 Sep; 60(3): 285-298.
- Greer RO, McDowell JD y Hoernig G. Proliferative verrucous leukoplakia: Report of two cases and a discussion of clinicopathology. J Calif Dent Assoc 1999; 27: 300-305, 308.
- Capella DL, Goncalves JM, Abrantes AA et al. Proliferative verrucous leukoplakia: diagnosis, management and current advances. Braz J Otorhinolaryngol. 2017; 83: 585-593.
- Bouda M, Gorgoulis VG, Kastrinakis NG et al. High risk´ HPV types are frequently detected in potentially malignant and malignant oral lesions, but not in normal oral mucosa. Mod Pathol. 2000; 13: 644-653.
- Silverman S y Gorsky M. Proliferative verrucous leukoplakia: a follow-up study of 54 cases. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1997; 84: 154-157.
- Bagan J, Jimenez Y, Murillo J et al. Epstein-Barr virus in oral proliferative verrucous leukoplakia and squamous cell carcinoma: a preliminary study. Med Oral Patol Oral Cir Bucal. 2008; 13: 110-113.
- Cabay RJ, Morton T y Epstein JB. Proliferative verrucous leukoplakia and its progression to oral carcinoma: a review of the literature. J Oral Pathol Med. 2007; 36(5): 255-261.
- Parashar P. Proliferative verrucous leukoplakia: An elusive disorder. J Evid Based Dent Pract. 2014; 14: 147–153.
- Bagan J, Scully C, Jimenez Y et al. Proliferative verrucous leukoplakia: A concise update. Oral Dis. 2010; 16: 328-332.
- Cerero Lapiedra R, Balade Martinez D, Moreno Lopez L et al. Proliferative verrucous leukoplakia: a proposal for diagnostic criteria. Med Oral Patol Oral Cir Bucal. 2010 Nov1; 15(6): 839-845.
- Batsakis JG, Suarez P y el Naggar AK. Proliferative verrucous leukoplakia and its related lesions. Oral Oncol. 1999; 35: 354-359.
- Villanueva Sánchez FG, López Mier MT, Escalante Macías LH y cols. Leucoplasia verrucosa proliferativa. Caso idiopátic y revisión de la literatura. Rev Argent Dermatol. 2017; 98(2). Disponible en: http://www. scielo.org.ar/scielo.php?script=sci_arttext&pid=S1851- 300X2017000200007&lng=es.
- Bagán JV, Jiménez Y, Sanchis JM et al. Proliferative verrucous leukoplakia: high incidence of gingival squamous cell carcinoma. J Oral Pathol Med. 2003; 32: 379-382.
- Gillenwater AM, Vigneswaran N, Fatani H et al. Proliferative Verrucous Leukoplakia (PVL): A Review of an Elusive Pathologic Entity Adv. Anat Pathol. 2013; 20(6): 416-423.
- Abadie WM, Partington EJ, Fowler CB et al. Optimal management of proliferative verrucous leukoplakia: a systematic review of the literature. Otolaryngol Head Neck Surg. 2015; 153: 504-511.