Autores | Contacto
Sardoy A 1, Gubiani M L 2, Boldrini M P 2, Herrero M 3 y Pinardi B A 4.
- Residente del Servicio de Dermatología Hospital San Roque de Córdoba.
- Médica dermatóloga de planta del Servicio de Dermatología Hospital San Roque de Córdoba
- Médica anatomopatóloga de planta del Servicio de Anatomía Patológica, Hospital Córdoba.
- Jefa del Servicio de Dermatología Hospital San Roque.
Hospital San Roque de Córdoba
Dirección: Bajada Pucara 1900.Córdoba. Argentina.
E-mail: agustinasardoy@gmail.com
Recibido: 27/11/2018
Recibido primer Corrector: 09/10/2018
Recibido segundo corrector: 15/12/2018
Aceptado para su Publicación: 18/07/2020
Los autores declaramos no poseer ningún tipo de conflicto de interés
Resumen | Palabras Claves
RESUMEN:
La Pitiriasis Rubra Pilaris es una enfermedad papuloescamosa, secundaria a un trastorno de la cornificación de causa desconocida, se manifiesta clínicamente por pápulas hiperqueratósicas y queratodermia palmoplantar. Existen diferentes formas de clasificar la enfermedad, en función de la edad de inicio, morfología, curso clínico y pronóstico. La forma de presentación más frecuente corresponde a la clásica del adulto (Tipo I), alrededor del 55% de todos los casos. Por tratarse de una enfermedad con baja incidencia, de etiología poco clara y con la posibilidad de remisión espontánea, no existe un tratamiento universalmente aceptado, la mayor parte de la evidencia proviene de reportes de casos, series de casos y algunos estudios retrospectivos. Presentamos el caso clínico de una paciente de 57 años de edad con diagnóstico de Pitiriasis Rubra Pilaris con respuesta favorable a retinoides.
PALABRAS CLAVE: Pitiriasis Rubra Pilaris, Pitiriasis Rubra Pilaris clásica del adulto.
ABSTRACT:
Pityriasis Rubra Pilaris is a papulosquamous disease, secondary to a cornification disorder of unknown cause, clinically manifested by hyperkeratosic papules and palmoplantar keratoderma. There are different ways to classify the disease, it corresponds to six subtypes depending on the age of onset, morphology, clinical course and prognosis. The most frequent form of presentation corresponds to the classic one of the adult (Type I), around 55% of all cases. Due to it is a low incidence disease, with an unclear etiology and the possibility of spontaneous remission, there is no universally accepted treatment and most of the evidence comes from individual case reports, small case series, and some retrospective studies. We present the clinical case of a 57-year-old patient diagnosed with Pityriasis Rubra Pilaris with a favorable response to retinoids.
KEY WORDS: Pityriasis Rubra Pilaris, Pityriasis Rubra Pilaris adult classic.
Artículo
Descargar archivo PDF aquí
INTRODUCCIÓN:
La Pitiriasis Rubra Pilaris (PRP) es una dermatosis infrecuente de etiología desconocida 1,2. Constituye un desorden idiopático de la queratinización de la epidermis, caracterizada por hiperqueratosis folicular, queratodermia palmoplantar y placas eritematoescamosas con islotes de piel sana. Afecta ambos sexos, con una edad de presentación bimodal con picos durante la primera década y alrededor de la quinta y sexta década de la vida, sin reportes confiables sobre incidencia y prevalencia1, 3.
Por tratarse de una enfermedad poco frecuente, de etiología poco clara y con posibilidad de remisión espontánea, no existe un tratamiento universal aceptado, por lo cual se basan en reporte de casos individuales, pequeñas series de casos y algunos estudios retrospectivo4, 5.
Presentamos el caso clínico de una paciente de 57 con Pitiriasis Rubra Pilaris clásica del adulto con respuesta favorable a retinoides.
CASO CLINICO
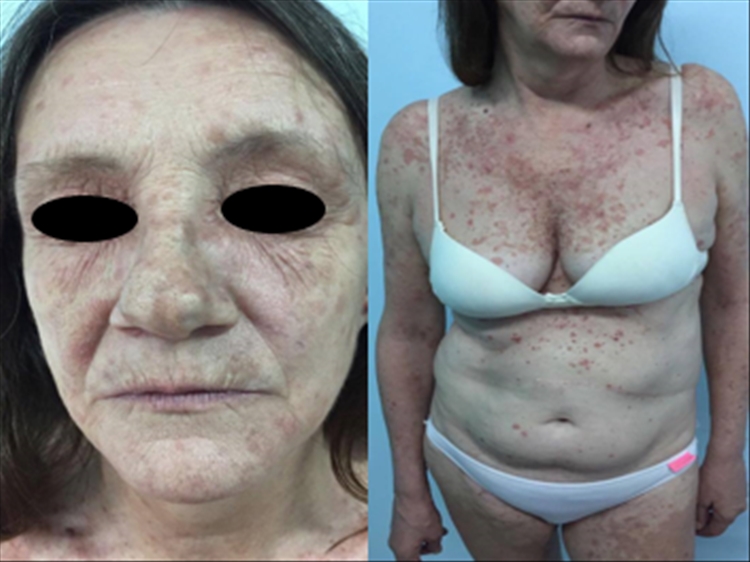
Paciente de sexo femenino de 57 años de edad, sin antecedentes patológicos de relevancia, concurrió a la consulta dermatológica por presentar una dermatosis eritematosa, generalizada, con afección inicial en cara y V del escote, pruriginosa de tres meses de evolución.
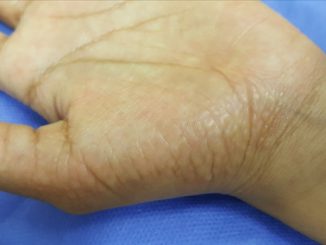
A la exploración física, presentó múltiples pápulas foliculares hiperqueratósicas, que confluían formando placas eritemato-escamosas de color rojizas anaranjadas, con islotes de piel sana, algunas con escamas blanquecinas de pequeñas laminas en la superficie, de inicio cefálico y progresión caudal, comprometiendo cara, cuello, tronco y extremidades superiores e inferiores, no presentó lesiones a nivel palmoplantar (Figura 1).
Se solicitó laboratorio de rutina, con citológico, función renal, función hepática el cual no presentaba valores alterados, VDRL y serología para VIH ambas no reactivas y perfil reumatológico sin alteraciones.
Se realizó biopsia de piel, el estudio histopatológico (Protocolo N0 1407/17) reveló hiperqueratosis con ortoqueratosis, focos de paraqueratosis en sentido vertical y horizontal, dilatación de ostium folicular y materiales ortoqueratosicos en su interior. En dermis papilar, leve infiltrado inflamatorio linfomonocitario perivascular (Figura 2).

Con la clínica y la histopatología se arribó al diagnóstico de PITIRIASIS RUBRA PILAR CLÁSICA DEL ADULTO (Tipo I).
Debido a la escasa respuesta con tratamiento tópico, la extensión de las lesiones, la edad de la paciente y la accesibilidad a la medicación, se decidió realizar tratamiento sistémico vía oral con acitretina 25 mg/día con mejoría significativa, luego de tres meses de tratamiento, sin aparición de reacciones adversas ni aparición de nuevas lesiones durante un año de seguimiento dermatológico.
DISCUSIÓN
La Pitiriasis Rubra Pilaris es una enfermedad papuloescamosa, secundaria a un trastorno de la cornificación, caracterizado por hiperqueratosis folicular y palmoplantar dispuesto en placas de color rojo asalmonado1, 6.Existen diferentes formas de clasificar la PRP, la propuesta por Griffiths3 en 1980, corresponde a cinco subtipos en función de la edad de inicio, morfología, curso clínico y pronóstico. Tipo I (clásica del adulto) es la más frecuente, alrededor del 55% 5 de todos los casos. En 1995 Millares et al.7 propuso un nuevo subtipo de PRP, Tipo VI asociada al VIH. (Tabla I).

El curso clínico de PRP es muy variable, la descripción encontrada con mayor frecuencia en la literatura corresponde a la PRP tipo I, como el caso de nuestra paciente3, 5,7.Clínicamente presenta hiperqueratosis folicular sobre una base eritematosa, que da lugar a pápulas ásperas, que al unirse confluyen formando grandes placas de color rojo-anaranjadas o asalmonadas intercaladas con islotes de piel sana, característico de dicha enfermedad8. En los adultos, la afectación normalmente comienza en la cara y el cuero cabelludo propagándose en dirección caudal, las placas pueden progresar a una eritrodermia exfoliativa con descamación, acompañado de prurito. La queratodermia palmoplantar es otro hallazgo habitual de esta enfermedad, presentando una coloración eritemato-anaranjada brillante que no se extiende al dorso de las manos o pies1, 5. Las mucosas suelen estar respetadas, a diferencia de las uñas que suelen encontrase afectadas, presentando engrosamiento difuso, hemorragias en astillas y coloración amarillenta de la lámina ungueal, con hiperqueratosis subungueal1, 3,9. Nuestra paciente a pesar de presentar manifestaciones clínicas cutáneas características, no presentaba afectación palmoplantar ni alteraciones ungueales.
El diagnóstico se realiza mediante la clínica y su correlación con los hallazgos histológicos, ya que estos últimos no son patognomónicos y varía según el tiempo de evolución de la enfermedad1, 9. . A la microscopía óptica se puede evidenciar una epidermis con acantosis, crestas interpapilares anchas y cortas, hiperqueratosis compacta, zonas de ortoqueratosis que alternan con paraqueratosis en sentido vertical como horizontal denominado en “tablero de ajedrez”9. Los folículos pilosos se encuentran dilatados, con tapones de queratina y paraqueratosis folicular, puede haber acantólisis y disqueratosis acantolítica focal, un escaso infiltrado linfohistiocitario en dermis superficial perivascular y perifolicular, siendo menos frecuente la presencia de eosinófilos o de un infiltrado liquenoide. La presencia de una capa granulosa prominente y capilares dilatados, pero no tortuosos, son características que ayudan a distinguir la Pitiriasis Rubra Pilaris de la psoriasis8, 9.
Respecto a los diagnósticos diferenciales, la psoriasis es la principal patología a descartar, sin embargo, son múltiples los diagnósticos que se deben tener en cuenta8, 9,10. (Tabla II).

Por tratarse de una enfermedad con baja incidencia, de etiología poco clara, no existe un tratamiento estandarizado aceptado para la PRP8, 9.El tratamiento tópico es de utilidad en las formas leves y localizadas, incluye corticoides de mediana y alta potencia, queratolíticos, calcipotriol, pimecrolimus y retinoides tópicos1, 5, 8. El tratamiento sistémico está indicado en las formas moderadas y severas de PRP, considerándose a los retinoides sistémicos de primera línea, derivados de la vitamina A, los cuales actúan a través de la queratinización, por su efecto inmunomodulador y antiinflamatorio. La isotretinoina en dosis de 1 mg/Kg/día parece tener mayor efectividad, en segundo lugar la acitretina en dosis 0.5-0.75 mg/Kg/día, con respuesta terapéutica después de 3 a 6 meses de tratamiento, teniendo en cuenta que hasta la fecha no existen datos consistentes sobre duración y riesgo de recaída en la interrupción del tratamiento, al igual que la necesidad de asociación con otras drogas como metotrexato o ciclosporina1, 5,11, 12,13.La fototerapia ha sido útil en pacientes sin respuesta a monoterapia con retinoides o en quienes estén contraindicados por insuficiencia hepática o por dislipemia, sin poder realizar una recomendación específica a favor o en contra de dicha terapeutica5, 11. El metotrexato es considerado de segunda línea en casos refractarios al igual que otros inmunosupresores tales como azatioprina y ciclosporina5.
Si no se logra una respuesta clínica después de la semana 12 de tratamiento, se deben considerar los agentes biológicos como opción13, los cuales constituyen una nueva herramienta terapéutica para los casos extensos y refractarios a las terapias convencionales, aunque no está claro su rol en la fisiopatogenia de la PRP. Existen casos reportados sobre el uso principalmente de infliximab con mayor tasa de éxito en adultos14 y en menor medida agentes como etanercept, adalimumab, ustekinumab y secukinumab, 5, 9, 11, 12,14, siendo herramientas prometedoras en PRP.
CONCLUSIÓN
La PRP es una patología infrecuente, de etiología aún desconocida, de difícil manejo terapéutico sin evidencia de ensayos clínicos aleatorizados; cuando se presenta en forma generalizada como en el caso de nuestra paciente, debe plantearse la necesidad de iniciar terapia sistémica, teniendo en cuenta las reacciones adversas que conllevan y la posibilidad de tratamiento poco exitoso a las terapias convencionales. En nuestra paciente el tratamiento sistémico con retinoides fue exitoso, sin recidiva durante un año de seguimiento dermatológico.
Referencias
REFERENCIAS:
- Klein A, Landthaler M, Karrer S. PityriasisRubra Pilaris. A review of diagnosis and treatment. Am J Dermatol 2010; 11(3):157-170.
- Martin Callizo C. Alopecia cicatricial en Pitiriasis Rubra Pilaris tipo I clásica del adulto, Actas Dermosifiliogr.2014; 105:955-957.
- Griffiths W A D. PityriasisRubra Pilaris. ClinExpDermatol 1980; 5: 105-12.
- Eastham A B, Femia A N, Qureshi A, Vleugels R A. TreatmentoptionsforPityriasisRubraPilarisincludingbiologicagents: a retrospective analysis from an academic medical center. JAMA Dermatol. 2014; 150(1):92–94.
- Moretta G, De Luca E, Di Stefani A. Management of refractory Pityriasis Rubra Pilaris: challenges and solutions. Clin Cosmet Investig Dermatol. 2017; 10:451-457.
- Griffiths A. Pityriasis Rubra Pilaris. Etiologic considerations. J Am Acad Dermatol. 1984; 10(6):1086-1088.
- Miralles E S, Núñez M, De Las Heras M E, Pérez B, Moreno R, Ledo A. Pityriasis Rubra Pilaris and human immunodeficiency virus infection. Br J Dermatol. 1995; 133:990–3.
- Quenan S, Laffitte E. PityriasisRubra Pilaris. Ann Dermatol Venereol 2018 ener; 145(1):50-59.
- Wang, D, Chong V.C L, Chong, W S. et al. A ReviewonPityriasisRubra Pilaris Am J ClinDermatol 2018; 19: 377.
- Sehgal V N, Jain S, Kumar S, Bhattacharya S N, Sardana K, Bajaj P. FamilialPityriasisRubra Pilaris (adultclassic-I): a reportofthree cases in a single family. Skinmed 2002; 1:161-4.
- BeiranaP A, Villanueva R T I. Pitiriasis Rubra Pilaris: aspectos epidemiológicos y clínicos de 44 casos. DermatolRevMex 2008; 52(4):153-9.
- Gauci M L, Jachiet M, Gottlieb J, et al. Successful treatment of type II Pityriasis Rubra Pilaris with secukinumab. JAAD Case Rep. 2016; 2(6): 462–464.
- Kamarachev J,Grozdev I, Darlenski R, et al., PityrisisRubra Pilaris as a Systemic Disease, Clinics in Dermatology 2019; 37(6):657-662.
- Ringin S A, Daniel B S.Treatment modalities for Pityriasis Rubra Pilaris subtypes: A Review. J Dermatolog Treat2020; 30:1-2.