Autores | Contacto
S Halac *, I Garay **, M Kurpis ***, G Caballero Escuti * y A Ruiz Lascano ****
* Médica Residente de Dermatología.
** Médica de Planta del Servicio de Dermatología.
*** Médica de Planta del Servicio de Patología.
**** Jefe del Servicio de Dermatología. Director de Posgrado de la Carrera de Dermatología. Universidad Católica de Córdoba.
Hospital Privado de Córdoba. Naciones Unidas 346. Barrio Parque Vélez Sarsfield. Córdoba. Argentina. Carrera de Posgrado de Dermatología. Universidad Católica de Córdoba.
E-mail: sabinahalac@gmail.com
Los autores declaran no poseer ningún tipo de conflicto de interés.
Recibido: 04-05-2015
Aceptado para su Publicación: 03-06-2015
Dirección
Prof. Dr. Ricardo E. Achenbach
Resumen | Palabras Claves
RESUMEN
La enfermedad de Hailey-Hailey es un trastorno autosómico dominante, caracterizado por acantólisis de los queratinocitos. Se produce por mutaciones en el gen ATP2C1, que codifica la bomba de Ca++/Mn++ del aparato de Golgi. Clínicamente, se presenta como placas eritematosas con erosiones y fisuras principalmente en pliegues. Es una enfermedad crónica que cursa en brotes. No existen tratamientos específicos ni totalmente efectivos. Se utilizan corticoides y antibióticos tópicos, terapias sistémicas, quirúrgicas y físicas. Se presenta el caso de una paciente con enfermedad auto-limitada y otra, con lesiones extensas con mala adherencia al tratamiento y poca respuesta al mismo.
PALABRAS CLAVE: Enfermedad de Hailey-Hailey; Pénfigo crónico familiar benigno; Alteración acantolítica.
SUMMARY
Hailey-Hailey disease is an autosomal dominant disorder characterized by acantholysis. It is caused by mutations of ATP2C1 gene encoding the secretory pathway Ca++/Mn++ ATPase localized in Golgi apparatus. It usually presents as erythematous, erosive plaques with fissures at folds and sites of friction. The course is chronic, with relapses and remissions. Treatment options are neither specific nor totally effective for this disease. Topical corticosteroids in combination with antibiotics, systemic, surgical and physical therapy can be used. We report a female patient with self-limited disorder and another one with extensive disease, poor adherence and little response to treatment.
KEY WORDS: Hailey-Hailey disease; Familial benign chronic pemphigus; Acantholytic disorder.
Artículo | Referencias
Descargar archivo PDF aquí
INTRODUCCIÓN
La enfermedad de Hailey-Hailey, también llamada pénfigo crónico familiar benigno, es un trastorno acantolítico con herencia autosómica dominante, producido por mutaciones en el gen ATP2C1, que codifica la bomba de Ca++/Mn++ del aparato de Golgi. La enfermedad suele comenzar entre la segunda y cuarta décadas de la vida, predominantemente en sitios de fricción como: cuello, axilas, pliegues infra-mamarios, inguinales y región perineal. Su diagnóstico suele ser tardío por confundirse con otras patologías. 1-4 La enfermedad puede presentar exacerbaciones en el verano: el sudor, el calor, la fricción y la sobreinfección bacteriana o candidiásica. 2,3,5 Presentamos dos casos de enfermedad de Hailey-Hailey con distinto grado de severidad.
CASO CLÍNICO Nº 1: mujer de 37 años, sana previa, como antecedente familiar tenía a su padre con diagnóstico de enfermedad de Hailey-Hailey. Consultó por una placa eritematosa, fisurada y pruriginosa en axila derecha de diez días de evolución aproximadamente (Fig 1).
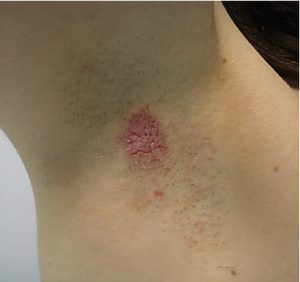
Fig 1: pequeña placa eritematosa fisurada en axila derecha.
Refirió haber presentado un episodio similar auto-limitado en ambas axilas, un año atrás.
Se efectuó una biopsia de piel y el estudio histopatológico reveló: epidermis con acantosis y hendiduras supra-basales revestidas por células acantolíticas, sin cuerpos redondos ni gránulos (Figs 2 y 3). La inmunofluorescencia directa fue negativa, hallazgos compatibles con pénfigo crónico familiar benigno.
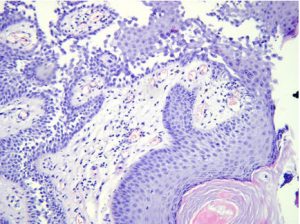
Fig 2: HE 20X: hendiduras suprabasales secundarias a acantólisis en el estrato de Malpighi, lo que origina la clásica imagen de pared de ladrillos derrumbada.
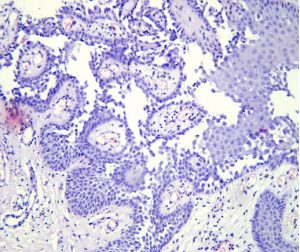
Fig 3: HE 20X: hendiduras suprabasales y pápulas dérmicas revestidas por una única hilera de queratinocitos basales en lápidas.
La placa desapareció espontáneamente y posteriormente la paciente no retornó a control.
CASO CLÍNICO Nº 2: mujer de 55 años, con antecedentes de obesidad, hipotiroidismo, hipertensión arterial y enfermedad de Hailey-Hailey, diagnosticada en otra institución en 1993 y tratada con prednisona vía oral intermitente a dosis de 20 a 40 mg/día, desde hacía cuatro años.
Al examen físico presentaba extensas placas eritematosas, erosionadas, fisuradas y algunas ampollas destechadas diseminadas en tronco, glúteos y parte proximal de brazos y muslos (Figs 4 y 5).
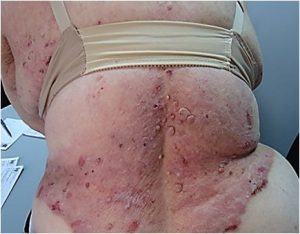
Fig 4: extensa placa eritematosa con erosiones y vegetaciones en tronco.
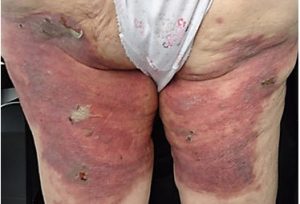
Fig 5: placa eritematosa erosionada en glúteos y cara posterior de muslos.
Se decidió un manejo interdisciplinario con su médica clínica de cabecera, con reducción progresiva de la dosis de esteroides. Recibió tratamiento con drogas alternativas, como minociclina y dapsona. Presentó un episodio de celulitis que requirió internación en otra institución. No obstante, la paciente de manera reiterada y contraria a la indicación médica, suspendía la medicación prescrita y retornaba al consumo no controlado de esteroides orales y antiinflamatorios no esteroideos. Posteriormente, la paciente fue perdida en el control evolutivo.
COMENTARIOS
En 1939, Howard y Hugh Hailey (hermanos) describieron por primera vez esta entidad en la revista Archives of Dermatology and Syphilology y la llamaron pénfigo crónico familiar benigno. 2
La enfermedad de Hailey-Hailey es un trastorno acantolítico con herencia autosómica dominante, que se produce como consecuencia de una mutación en el gen ATP2C1 localizado en el cromosoma 3q21-q24, que codifica una proteína transportadora de Ca++/Mn++, en la membrana del aparato de Golgi de los queratinocitos, denominada hSPCA1 (human secretory pathway Ca++/Mn++ ATPasa isoform 1). 3,5-7 Se conocen cuatro isoformas de la hSPCA1 (a-d) hSPCA 1a, c y d son funcionales, pero la b no lo es. 6 Se han descrito más de cien mutaciones diferentes. 3,5
La menor actividad del gen ATP2C1 en pacientes con pénfigo crónico familiar benigno, produce disminución del gradiente extracelular de Ca++ en la epidermis, aumento de los niveles citosólicos de Ca++ y menor concentración de Ca++ intraluminal en el Golgi. 7,9
El Ca++ tiene un rol muy importante en la piel, ya que, interviene en la diferenciación de los queratinocitos y en la adhesión celular. 7,8
En la epidermis normal, en las capas superficiales hay mayor concentración de Ca++ que en la capa basal. El aparato de Golgi y el retículo endoplásmico son depósitos de calcio intracelulares. La bomba SPCA1 se localiza en el aparato de Golgi y tiene una importante función de controlar los depósitos de Ca++, ya que, transporta este ion desde el citosol hacia el aparato de Golgi.9
Los niveles elevados de Ca++ citosólico y los bajos niveles de Ca++ en el Golgi, en pacientes con pénfigo crónico familiar benigno, podrían alterar la expresión genética o las modificaciones post traslacionales (glicosilación, proteólisis, plegamiento, tráfico y clasificación) de proteínas importantes de la cohesión epidérmica. 3,5,7-9
Factores externos como la radiación UVB, la transpiración y la fricción podrían reducir la cantidad de SPCA1 a un nivel crítico, produciendo la expresión de la enfermedad. 3-5
La enfermedad es de curso crónico, con brotes recurrentes y remisiones. Clínicamente, presenta un amplio espectro de severidad. Puede presentarse como placas eritematosas, de aspecto eccematoso con fisuras y erosiones. Las placas pueden adoptar una configuración anular o circinada y presentar en los bordes: vesículas, costras y escamo-costras y en el centro: vesículas o pequeñas ampollas que se rompen fácilmente, dejando un fondo erosivo y exudativo. 2-4
En pliegues, las lesiones pueden presentar un aspecto macerado y en ocasiones, pueden hipertrofiarse y adquirir un aspecto vegetante. 4 Las uñas pueden presentar líneas blancas longitudinales que ayudan al diagnóstico. 2,5
Si bien es más frecuente que se localice en pliegues y sitios de fricción, puede presentarse también en tronco y cuero cabelludo simulando una dermatitis seborreica, aunque también puede afectar toda la superficie corporal y ser una causa de eritrodermia. 1-3 La enfermedad, raramente puede afectar mucosa vaginal, oral, conjuntival, surco balano-prepucial, labios mayores y esófago. 3 El signo de Nicolsky a menudo es positivo en las áreas afectadas 3 y el fenómeno de Köebner, puede a veces, estar presente. 3,5
Las lesiones pueden ser asintomáticas o pruriginosas, dolorosas e incluso malolientes 5 y curan sin dejar cicatriz, aunque pueden dejar hiperpigmentación residual.3
Los diagnósticos diferenciales del pénfigo crónico familiar benigno son: candidiasis, psoriasis invertida, tiña, infección por virus herpes simple, eccema o dermatitis de contacto, lo que puede demorar y dificultar el diagnóstico. 1,2,5
La histopatología, se caracteriza por la formación de hendiduras intraepidérmicas por acantólisis suprabasal. La acantólisis es extensa y la cohesión entre queratinocitos es parcial, remedando esta imagen a una “pared de ladrillos derrumbada”. Dentro de las ampollas suprabasales, se pueden encontrar células acantolíticas aisladas o agrupadas. Las papilas dérmicas quedan cubiertas por una o pocas capas de queratinocitos, que protruyen hacia las hendiduras simulando vellosidades. Puede haber disqueratosis leve, siempre en menor cantidad que la observada en la enfermedad de Darier. La inmunofluorescencia es siempre negativa, a diferencia de las enfermedades ampollares autoinmunes. 1-5
Las lesiones del pénfigo crónico familiar benigno, pueden complicarse con una dermatitis de contacto o en mayor frecuencia con: sobreinfecciones bacterianas, micóticas o por virus herpes simple. Se han descrito pocos casos de cáncer de piel sobre lesiones de enfermedad de Hailey-Hailey, aunque estos casos se han asociado a otros factores de riesgo. 3-5
No existe ningún tratamiento específico totalmente efectivo para la enfermedad de Hailey-Hailey. Es importante proteger la piel de los factores precipitantes como: la fricción, el calor y la sudoración.1-4 Es aconsejable que los pacientes utilicen vestimenta suelta, suave y que empleen sustitutos del jabón. La disminución de peso puede ayudar a disminuir las manifestaciones de la enfermedad. 5
El tratamiento tópico con cremas combinadas con corticoides, antibióticos y antifúngicos es efectivo, debido a que reduce las sobreinfecciones y disminuye la fetidez. 1-5 Otros tratamientos tópicos que han demostrado beneficio en estos pacientes, son los derivados de la vitamina D3 como el tacalcitol, el calcitriol y el calcipotriol 3,4, como así también, la ciclosporina al 0.1% y el tacrolimus o FK506 al 0.1%.1,3,4
En casos de enfermedad diseminada, pueden realizarse ciclos cortos de corticoides vía oral. El rol de antibióticos sistémicos a bajas dosis por tiempo prolongado, no ha demostrado mejorar los síntomas 5, aunque son de utilidad cuando las lesiones se sobreinfectan. 4 La vitamina D3 mejora la enfermedad, pero su uso se encuentra limitado por sus efectos adversos. 1,3,5 La dapsona es efectiva a una dosis de 100-200 mg/día con dosis de mantenimiento de 50 mg/día. 1,3,4
La isotretinoína y el etretinato se han descrito como tratamientos con resultados variables.1 La ciclosporina oral a dosis crecientes de 2.8 a 5 mg/kg/día es efectiva para el tratamiento, pero sus efectos adversos limitan su uso.1,3,4 Otras terapias reportadas son metotrexato, vitamina E, etanercept y alefacept. 3-5
En casos refractarios a otros tratamientos, se pueden realizar procedimientos quirúrgicos como escisión seguida o no de autoinjerto, dermoabrasión, láser de CO2 y erbium: YAG, este último con menos complicaciones que los anteriores y buenos resultados cosméticos. 1,2,4,5,10 También se han descrito tratamientos físicos como PUVA y terapia fotodinámica. 3,4 Por último, la inyección de toxina botulínica para disminuir la sudoración, puede emplearse como tratamiento adyuvante en zonas flexurales. 1,3-5
El interés de este artículo consiste en mostrar dos formas de presentación diferentes, dentro del espectro clínico de esta genodermatosis poco frecuente.
CONCLUSIÓN
La enfermedad de Hailey-Hailey es una genodermatosis poco frecuente, que afecta de manera sustancial la calidad de vida del paciente. Su diagnóstico es difícil porque simula otras enfermedades, por lo tanto, se requiere de una historia clínica completa ya que la historia familiar, el curso en brotes y los factores precipitantes nos harán sospechar del diagnóstico. La histopatología confirma el diagnóstico. El tratamiento es un desafío, debido a que no hay ninguna terapia específica ni totalmente efectiva, lo que conduce a una mala adherencia al mismo. Educar a los pacientes para que eviten los factores desencadenantes, es de ayuda a efectos de disminuir las exacerbaciones de la enfermedad.
1. Sánchez MP, Pérez J, Lázaro AC, Grasa MP, Carapeto FJ. Enfermedad de Hailey-Hailey y modalidades terapéuticas. Med Cut Iber Lat Am 2005; 33 (2): 83-90.
2. Vélez A, Medina I, Moreno JC. Enfermedad de Hailey-Hailey. Piel 2001;16: 272-277.
3. Franco M, Malieni D, Belatti A, Galimberti RL. Enfermedad de Hailey-Hailey. Dermatol Argent 2011; 17 (4): 268-276.
4. Fandiño M, Moreno H, Jaled M, Coringrato M, Maronna E. Pénfigo crónico familiar benigno (enfermedad de Hailey-Hailey): Comunicación de cuatro casos y revisión de la literatura. Arch Argent Dermatol 2013; 63 (6): 244-250.
5. Burge S, Hovnanian A. Acantholytic disorders of the Skin. En: Goldsmith LA, Katz SI, Gilchrest BA, Paller AS, Leffell DJ y Wolff K. Fitzpatrick’s Dermatology in General Medicine. Editorial Mc Graw Hill. New York 2012; 550-562.
6. Vandecaetsbeek I, Vangheluwe P, Raeymaekers L, Wuytack F, Vanoevelen J. The Ca2+ Pumps of the Endoplasmic Reticulum and Golgi Apparatus. Cold Spring Harb Perspect Biol 2011; 3: a004184.
7. Missiaen L, Raeymaekers L, Dode L, Vanoevelen J, Van Baelen K, Parys JB, Callewaert G, De Smedt H, Segaert S, Wuytack F. SPCA1 pumps and Hailey-Hailey disease. Biochem Biophys Res Commun 2004; 322: 1204-1213.
8. Sudbrak R, Brown J, Dobson-Stone C, Carter S, Ramser J, White J, Healy E, Dissanayake M, Larrègue M, Perrussel M, Lehrach H, Munro CS, Strachan T, Burge S, Hovnanian A, Monaco AP. Hailey-Hailey disease is caused by mutations in ATP2C1 encoding a novel Ca (2+) pump. Hum Mol Genet 2000; 9 (7): 1131-1140.
9. Behne MJ, Tu CL, Aronchik I, Epstein E, Bench G, Bikle DD, Pozzan T, Mauro TM.Human Keratinocyte ATP2C1 Localizes to the Golgi and Controls Golgi Ca 2+ Stores. J Invest Dermatol 2003; 121: 688-694.
10. Beier C, Kaufmann R. Efficacy of erbium:YAG laser ablation in Darier disease and Hailey-Hailey disease. Arch Dermatol 1999; 135: 423-427.
Referencias
REFERENCIAS
1. Sánchez MP, Pérez J, Lázaro AC, Grasa MP, Carapeto FJ. Enfermedad de Hailey-Hailey y modalidades terapéuticas. Med Cut Iber Lat Am 2005; 33 (2): 83-90.
2. Vélez A, Medina I, Moreno JC. Enfermedad de Hailey-Hailey. Piel 2001;16: 272-277.
3. Franco M, Malieni D, Belatti A, Galimberti RL. Enfermedad de Hailey-Hailey. Dermatol Argent 2011; 17 (4): 268-276.
4. Fandiño M, Moreno H, Jaled M, Coringrato M, Maronna E. Pénfigo crónico familiar benigno (enfermedad de Hailey-Hailey): Comunicación de cuatro casos y revisión de la literatura. Arch Argent Dermatol 2013; 63 (6): 244-250.
5. Burge S, Hovnanian A. Acantholytic disorders of the Skin. En: Goldsmith LA, Katz SI, Gilchrest BA, Paller AS, Leffell DJ y Wolff K. Fitzpatrick’s Dermatology in General Medicine. Editorial Mc Graw Hill. New York 2012; 550-562.
6. Vandecaetsbeek I, Vangheluwe P, Raeymaekers L, Wuytack F, Vanoevelen J. The Ca2+ Pumps of the Endoplasmic Reticulum and Golgi Apparatus. Cold Spring Harb Perspect Biol 2011; 3: a004184.
7. Missiaen L, Raeymaekers L, Dode L, Vanoevelen J, Van Baelen K, Parys JB, Callewaert G, De Smedt H, Segaert S, Wuytack F. SPCA1 pumps and Hailey-Hailey disease. Biochem Biophys Res Commun 2004; 322: 1204-1213.
8. Sudbrak R, Brown J, Dobson-Stone C, Carter S, Ramser J, White J, Healy E, Dissanayake M, Larrègue M, Perrussel M, Lehrach H, Munro CS, Strachan T, Burge S, Hovnanian A, Monaco AP. Hailey-Hailey disease is caused by mutations in ATP2C1 encoding a novel Ca (2+) pump. Hum Mol Genet 2000; 9 (7): 1131-1140.
9. Behne MJ, Tu CL, Aronchik I, Epstein E, Bench G, Bikle DD, Pozzan T, Mauro TM.Human Keratinocyte ATP2C1 Localizes to the Golgi and Controls Golgi Ca 2+ Stores. J Invest Dermatol 2003; 121: 688-694.
10. Beier C, Kaufmann R. Efficacy of erbium:YAG laser ablation in Darier disease and Hailey-Hailey disease. Arch Dermatol 1999; 135: 423-427.